Die canine atopische Dermatitis betrifft 10 bis 15 % der weltweiten Hundepopulation und stellt einen der häufigsten Vorstellungsgründe in der veterinärmedizinischen Dermatologie dar. Angesichts dieser Erkrankung treten neue Behandlungen mit einem ausgezeichneten Nutzen-Risiko-Verhältnis auf. Ein umfassender Überblick über Zenrelia (Ilunocitinib), den ersten der neuen Janus-Kinase-Inhibitoren, der nach Oclacitinib (Apoquel) auf den Markt gebracht wurde.
William BORDEAU, DVM
Cabinet VetDerm, Maisons Alfort (94)
Februar 2026
TEIL I — EINLEITUNG UND KONTEXT
1.1 Die canine atopische Dermatitis: nosologischer Rahmen
1.1.1 Definition und Pathophysiologie
Die canine atopische Dermatitis (CAD) ist eine chronisch-entzündliche Dermatose mit genetischer Prädisposition, gekennzeichnet durch rezidivierenden Pruritus und erythematöse Hautläsionen, die mit einer Sensibilisierung gegenüber Umweltallergenen verbunden sind (Hensel 2015). Die Pathophysiologie der CAD beruht auf drei miteinander verflochtenen Säulen: einer Dysfunktion der Hautbarriere, einer immunologischen Dysregulation und einer fortschreitenden allergischen Sensibilisierung. Die epidermale Barriere ist durch strukturelle Anomalien des Stratum corneum beeinträchtigt, vergleichbar mit jenen, die bei der humanen atopischen Dermatitis beschrieben werden, wo die Mutation des Filaggrin-Gens dokumentiert ist. Beim Hund haben Studien Anomalien in der Expression von Proteinen der interzellulären Verbindungen (Claudine, Occludin) in Hautbiopsien läsionaler Haut atopischer Hunde nachgewiesen (Marsella 2021). Diese Beeinträchtigung der Barriere erleichtert die transkutane Penetration von Allergenen und Mikroorganismen und unterhält eine chronische antigene Stimulation.
Auf immunologischer Ebene ist die CAD durch eine anfängliche Polarisierung vom Typ Th2 mit Überexpression der Interleukine IL-4, IL-5, IL-13 und IL-31 gekennzeichnet, gefolgt von einer chronischen Phase, in der Th1- (Interferon-gamma, IFN-γ) und Th17-Antworten (Pucheu-Haston 2015) koexistieren. IL-31, das wichtigste pruritogene Zytokin, bindet an seinen heterodimeren Rezeptor (IL-31RA/OSMR), der auf sensorischen Hautneuronen exprimiert wird, und aktiviert den JAK1/JAK2-STAT3-Signalweg, der das Juckreizsignal an die übergeordneten Nervenzentren überträgt (Gonzales 2013). Signifikante Erhöhungen der zirkulierenden Konzentrationen von IL-31, IL-17 und Gesamt-IgE wurden bei atopischen Hunden im Vergleich zu gesunden Kontrollhunden dokumentiert (Chaudhary 2019). Das thymic stromal lymphopoietin (TSLP) und die Substanz P sind an der Verstärkung dieser pruritogenen Kaskade beteiligt. Die Rolle des kutanen Mikrobioms mit einer Proliferation von Staphylococcus pseudintermedius in läsionalen Bereichen stellt einen dokumentierten aggravierenden Faktor dar, der die Entzündungsschleife durch Aktivierung der Toll-like-Rezeptoren (TLR-2) der Keratinozyten unterhält (Santoro 2015).
1.1.2 Epidemiologie und rassebezogene Prädispositionen
Die Prävalenz der CAD wird auf 10 bis 15 % der weltweiten Hundepopulation geschätzt, mit regionalen Unterschieden, die auf Umweltbedingungen und Zuchtpraktiken zurückzuführen sind (Hillier 2001). Etwa 17 Millionen Hunde in den Vereinigten Staaten leiden an allergischen Hauterkrankungen, einschließlich CAD, Nahrungsmittelallergien und Flohstichallergie-Dermatitis (Drechsler 2024). Die CAD stellt einen der häufigsten Vorstellungsgründe in der veterinärmedizinischen Dermatologie dar und verursacht eine erhebliche wirtschaftliche Belastung für Tierbesitzer, mit jährlichen Behandlungskosten von schätzungsweise 500 bis 2.000 Euro pro Tier, je nach Land, Therapieprotokoll und Schweregrad.
Mehrere Rassen weisen eine gut dokumentierte genetische Prädisposition auf. Der Labrador Retriever zeigt einen klinischen Phänotyp, der von einem bilateralen und symmetrischen erythematösen Pruritus der palmaren und plantaren Interdigitalräume, der Ohrmuscheln und der Achselfalten dominiert wird, mit rezidivierenden zeruminösen Otitis externa und chronischen Pododermatitiden. Der West Highland White Terrier entwickelt eine frühe und schwere Form der CAD mit hoher Prävalenz in bestimmten Linien, gekennzeichnet durch ein intensives faziales, periokulares und perilabiales Erythem sowie eine rasche Lichenifikation der Beugeregionen (Favrot 2020). Die Französische Bulldogge zeigt klinische Manifestationen mit Tropismus für die Inguinal-, Perineal- und Interdigitalbereiche, mit erhöhter Häufigkeit bakterieller und mykotischer Superinfektionen (Malassezia pachydermatis), die gleichzeitige antiinfektiöse Behandlungen erfordern. Der Golden Retriever, der Boxer, der Shar Pei und der Deutsche Schäferhund gehören zu den weiteren Hochrisikorassen (Hensel 2015). Der Shar Pei verdient besondere Erwähnung: Der Schweregrad der CAD bei dieser Rasse korreliert mit dem übermäßigen dermalen Muzin, das die kutane Thermoregulation beeinträchtigt und die Mazeration in den Falten begünstigt, was ein für Superinfektionen geeignetes Milieu schafft. Der Boxer zeigt ein besonderes klinisches Profil mit einem Überwiegen der ventralen Abdominal- und Inguinalbeteiligung, einer frühen Lichenifikation und einer Neigung zu proliferativen Otitiden. Kein spezifisches Suszeptibilitätsgen für die CAD wurde bisher beim Hund formal identifiziert, im Gegensatz zur Ichthyose des Golden Retrievers (PNPLA1-Mutation).
Der Jack Russell ist eine der vielen durch die canine atopische Dermatitis prädisponierten Rassen
1.2 Die vor Ilunocitinib verfügbaren Therapieoptionen
1.2.1 Glukokortikoide
Systemische Glukokortikoide (Prednisolon, Methylprednisolon) galten lange als Erstlinienbehandlung der CAD aufgrund ihrer schnellen Wirksamkeit auf Pruritus und Entzündung. Prednisolon bewirkt bei etwa 70 % der Hunde innerhalb der ersten 48 Stunden eine Pruritus-Reduktion von mehr als 50 % (Olivry 2015). Eine prolongierte Anwendung ist jedoch mit gut charakterisierten systemischen Nebenwirkungen verbunden: Polyurie-Polydipsie, Polyphagie, Gewichtszunahme, Hautatrophie, Calcinose, iatrogenem Diabetes mellitus, erhöhter Anfälligkeit für Harn- und Hautinfektionen sowie Suppression der Hypothalamus-Hypophysen-Nebennieren-Achse.
1.2.2 Ciclosporin
Ciclosporin, ein Calcineurin-Inhibitor, war die erste immunmodulierende Substanz, die eine spezifische Zulassung für die CAD erhielt. Bei einer Dosierung von 5 mg/kg/Tag per os reduziert es den Pruritus bei etwa 65 % der Hunde nach 4 bis 6 Wochen Behandlung um 50 % (Steffan 2006). Die lange Wirkungsverzögerung (4 bis 6 Wochen bis zur maximalen Wirksamkeit) und die Häufigkeit gastrointestinaler Nebenwirkungen (Erbrechen bei 25 bis 30 % der Tiere zu Behandlungsbeginn) begrenzen die Therapietreue.
1.2.3 Oclacitinib
Oclacitinib (APOQUEL, Labor Zoetis), der erste in der Veterinärmedizin 2013 vermarktete JAK–Inhibitor, stellte einen bedeutenden therapeutischen Fortschritt dar. Dieser präferenzielle JAK1- und JAK3-Inhibitor hemmt die Signalübertragung von IL-31, IL-4 und IL-13 und bewirkt eine schnelle Pruritus-Reduktion bereits 4 Stunden nach der Verabreichung (Gonzales 2014). Die empfohlene Dosierung beträgt 0,4–0,6 mg/kg zweimal täglich über 14 Tage (Induktionsphase), dann einmal täglich als Erhaltungstherapie. Die Studie von Cosgrove et al. (Cosgrove 2015) dokumentierte eine zufriedenstellende Wirksamkeit und Verträglichkeit über 630 Tage kontinuierlicher Anwendung. Der Wechsel von einer zweimal täglichen zu einer einmal täglichen Gabe in der Erhaltungsphase ist jedoch mit einem Pruritus-Rebound-Phänomen zwischen Tag 14 und Tag 28 verbunden, das von Fukuyama et al. (2017) und Olivry et al. (2023) dokumentiert wurde.
1.2.4 Lokivetmab
Lokivetmab (CYTOPOINT, Labor Zoetis), ein kaninisierter monoklonaler Anti-IL-31-Antikörper, stellt die erste zielgerichtete Biotherapie in der veterinärmedizinischen Dermatologie dar. Es wird als subkutane Injektion in einer Mindestdosis von 1 mg/kg bis 2 mg/kg alle 4 bis 8 Wochen verabreicht. Die initiale Dosis-Wirkungs-Studie (Michels 2016) bewertete Dosen von 0,125 bis 2 mg/kg. Es neutralisiert spezifisch das zirkulierende IL-31 und bewirkt eine Pruritus-Linderung bei etwa 70 % der behandelten Hunde (Michels 2016). Sein rein antipruritischer Wirkmechanismus ohne direkte entzündungshemmende Aktivität auf Hautläsionen und die Notwendigkeit monatlicher Injektionen in der Klinik stellen seine Grenzen dar. Die Kombination Lokivetmab-Oclacitinib wurde in der Literatur für refraktäre Fälle beschrieben.
1.3 Entwicklungsgeschichte und regulatorische Zulassung
1.3.1 Präklinische und regulatorische Entwicklung
Ilunocitinib wurde von Elanco Animal Health als neue molekulare Einheit der Klasse der JAK-Inhibitoren entwickelt, die speziell für den veterinärmedizinischen Einsatz zur Behandlung des mit allergischen Dermatitiden assoziierten Pruritus bei Hunden konzipiert wurde. Das Hauptpatent beschreibt die Substanz als Verbindung 27 einer Reihe von Azetidin- und Cyclobutanderivaten, die auf Januskinasen wirksam sind, mit einem voraussichtlichen Ablauf im Jahr 2040 (Patent US 11548895). Das klinische Entwicklungsprogramm umfasste Sicherheitsstudien an der Zielspezies (Kuntz 2025), pharmakokinetische Studien (Boerngen 2026), drei klinische Feldversuche (Forster 2025a, 2025b, 2025c) und zwei Studien zur Impfantwort (Fent 2025a, Fent 2025b).
1.3.2 Zulassungen
Die erste Marktzulassung wurde von der US-amerikanischen Food and Drug Administration (FDA) am 19. September 2024 für die Kontrolle des mit allergischen Dermatitiden assoziierten Pruritus und die Kontrolle der atopischen Dermatitis beim Hund im Alter von mindestens 12 Monaten erteilt. Der kommerzielle Start in den Vereinigten Staaten folgte unmittelbar auf diese Genehmigung. Anschließend wurde die Zulassung auf Brasilien, Kanada (Dezember 2024) und Japan im Laufe des ersten Halbjahres 2025 ausgeweitet. In Europa verabschiedete der Ausschuss für Tierarzneimittel der Europäischen Arzneimittel-Agentur (EMA) im Juni 2025 eine positive Stellungnahme, und die europäische Marktzulassung wurde von der Europäischen Kommission im Juli 2025 erteilt, mit sofortigem kommerziellem Start. In Deutschland und Frankreich ist das Tierarzneimittel ZENRELIA seit dem dritten Quartal 2025 auf tierärztliche Verschreibung erhältlich. Im September 2025 genehmigte die FDA eine Aktualisierung der US-amerikanischen Fachinformation, indem die Erwähnung einer „induzierten tödlichen Impfkrankheit” aus der Kennzeichnung gestrichen wurde, auf der Grundlage ergänzender wissenschaftlicher Daten, die belegen, dass die in der anfänglichen Impfanwortstudie beobachteten Fälle von adenoviraler Hepatitis auf eine natürliche Infektion durch CAV-1 und nicht auf eine induzierte Impfkrankheit zurückzuführen waren (Fent 2025a). Mehr als 800.000 Hunde wurden weltweit seit dem Marktstart behandelt, gemäß den von Elanco Ende 2025 mitgeteilten Daten.
TEIL II — CHEMIE UND MOLEKÜLSTRUKTUR
2.1 Chemische Identität und physicochemische Eigenschaften
2.1.1 Molekülstruktur
Der internationale Freiname der Substanz lautet Ilunocitinib. Der Markenname ist Zenrelia (Elanco). Die Bruttomolekülformel lautet C₁₇H₁₇N₇O₂S, entsprechend einer genauen Molmasse von 383,12 Da und einem Molekulargewicht von 383,43 g/mol. Ilunocitinib gehört zur Familie der Pyrrolopyrimidine mit Azetidin- und Sulfonamid-Funktionsgruppen und unterscheidet sich strukturell von Oclacitinib, einem anderen Pyrrolopyrimidin, das jedoch eine trans-substituierte Cyclohexylamin-Gruppe und ein N-methyliertes Methansulfonamid trägt. Ilunocitinib teilt mit Baricitinib einen gemeinsamen Wirkmechanismus (kompetitive Hemmung der ATP-Bindungsstelle der JAK) und ein teilweise überschneidendes Isoform-Selektivitätsprofil (JAK1/JAK2), gehört jedoch einer strukturell eigenständigen Chemikalienfamilie an (Clark 2014). Die dreidimensionale Konfiguration von Ilunocitinib verleiht ihm eine Besetzung der ATP-abhängigen katalytischen Stelle der JAK-Kinasen JAK1, JAK2 und TYK2, mit differenzieller Affinität je nach Isoform.
2.1.2 Physicochemische Eigenschaften
Ilunocitinib weist eine geringe Wasserlöslichkeit auf, ein limitierender Faktor für die Absorption bei hoher Dosis, sowie eine mäßige bis hohe Permeabilität im Caco-2-Zellmodell, mit Werten der apparenten Permeabilität (Papp) zwischen 6,74 × 10⁻⁶ und 17,45 × 10⁻⁶ cm/s (Boerngen 2026). Diese Eigenschaft klassifiziert die Substanz im Biopharmazeutischen Klassifikationssystem (BCS) in Klasse II oder IV je nach experimentellen Bedingungen. Ilunocitinib ist ein Substrat gastrointestinaler Effluxtransporter mit funktioneller Homologie zum P-Glykoprotein (P-gp), eine Eigenschaft, die es mit Baricitinib und Tofacitinib in der Humanmedizin teilt (Spinelli 2021).
2.2 Galenische Formulierung
2.2.1 Filmtabletten und Dosierungen
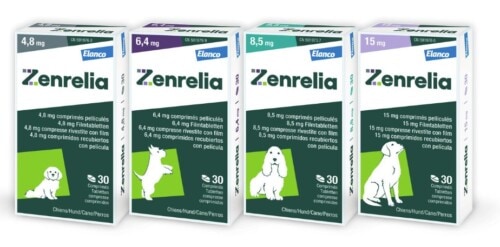
Die Filmtabletten von Zenrelia sind in vier Dosierungen erhältlich: 4,8 mg, 6,4 mg, 8,5 mg und 15 mg Ilunocitinib. Jede Tablette ist teilbar, was die Kombination mehrerer Tabletten zur Anpassung der Dosis an das Körpergewicht des Tieres ermöglicht. Die Ilunocitinib-Tabletten sind in Blisterpackungen mit 10 und 30 Einheiten sowie in Flaschen mit 90 Einheiten verpackt. Die hypoallergene, nicht aromatisierte Formulierung ermöglicht die Verabreichung mit oder ohne Futter, ohne signifikanten Einfluss auf die Wirksamkeit unter realen klinischen Bedingungen (Boerngen 2026).
TEIL III — WIRKMECHANISMUS UND PHARMAKODYNAMIK
3.1 Der JAK-STAT-Signalweg: grundlegende Zusammenfassung
3.1.1 Architektur der Signalkaskade
Der JAK-STAT-Signalweg (Janus Kinase – Signal Transducer and Activator of Transcription) ist einer der am stärksten konservierten Mechanismen der zytokinischen Signaltransduktion im Verlauf der Evolution der Metazoen. Dieser Signalweg gewährleistet die Übertragung des Signals von den membranständigen Zytokinrezeptoren vom Typ I und II bis in den Zellkern, wo er die Transkription von Genen reguliert, die an Immunität, Entzündung, Hämatopoese und Zellproliferation beteiligt sind (O’Shea 2015). Die JAK-Kinasefamilie umfasst vier Mitglieder: JAK1, JAK2, JAK3 und TYK2 (Tyrosinkinase 2). Jede JAK-Kinase besteht aus sieben Homologiedomänen (JH1 bis JH7), wobei die JH1-Domäne die katalytische Tyrosinkinase-Aktivität trägt und die JH2-Domäne eine regulierende Pseudokinasefunktion ausübt. Die STAT-Transkriptionsfaktorfamilie umfasst sieben Mitglieder (STAT1 bis STAT4, STAT5a, STAT5b, STAT6).
Der Transduktionsmechanismus folgt einer geordneten Sequenz: Die Bindung des Zytokins an seinen Membranrezeptor induziert die Dimerisierung des Rezeptors, was die Annäherung und Trans-Phosphorylierung der mit dem intrazytoplasmatischen Teil des Rezeptors assoziierten JAK-Kinasen bewirkt. Die aktivierten JAKs phosphorylieren dann die Tyrosinreste des Rezeptors und schaffen Andockstellen für STAT-Proteine. Die rekrutierten STATs werden ihrerseits von den JAKs phosphoryliert, dimerisieren und translozieren in den Zellkern, wo sie an spezifische Antwortelemente der genomischen DNA binden und die Transkription von Zielgenen aktivieren oder reprimieren (Spinelli 2021). Die pharmakologische Hemmung dieser Kaskade durch JAK-Inhibitoren (JAKi) blockiert gleichzeitig die Signalübertragung mehrerer Zytokine, die dieselben JAK-Paare teilen, was sowohl die therapeutische Wirksamkeit als auch das Nebenwirkungsprofil dieser Arzneimittelklasse erklärt.
3.2 Selektivität von Ilunocitinib für JAK-Subtypen
3.2.1 Isoform-Selektivitätsprofil
Ilunocitinib wird als „nicht selektiver” JAK-Inhibitor bezeichnet, mit einem Selektivitätsprofil, das durch eine hohe in-vitro-Hemmwirkung auf JAK1, JAK2 und TYK2 sowie eine geringere Aktivität gegenüber JAK3 charakterisiert ist (Forster 2025c). Diese Selektivität unterscheidet es von Oclacitinib, das bevorzugt auf JAK1 und JAK3 wirkt (Gonzales 2014). Die JAK1-Hemmung ist der gemeinsame Mechanismus beider Substanzen, der für die Blockade der IL-4-Signalgebung (über den JAK1/JAK3-Komplex), IL-13 (über JAK1/TYK2 oder JAK1/JAK2) und IL-31 (über JAK1/JAK2) verantwortlich ist. Die JAK2-Hemmung durch Ilunocitinib impliziert einen potenziellen Einfluss auf den Erythropoietin-Signalweg (EPO/JAK2/STAT5), was die dosisabhängigen hämatologischen Veränderungen erklärt, die in der Sicherheitsstudie beobachtet wurden (Kuntz 2025). Die TYK2-Hemmung blockiert die Signalgebung von IL-12 und IL-23 (Weg TYK2/JAK2-STAT4), die an der Th1/Th17-Polarisierung beteiligt sind, und fügt eine ergänzende entzündungshemmende Dimension hinzu. Die minimale Auswirkung auf andere Protein- und Lipidkinasen begrenzt das Risiko von Off-Target-Effekten (Choy 2019, Bonelli 2024). Allerdings lassen in-vitro-Daten zur enzymatischen Selektivität nicht direkt auf die klinische Wirksamkeit und Verträglichkeit der mit JAKi behandelten atopischen Dermatitis schließen, wie Virtanen et al. (Virtanen 2023) in ihrer vergleichenden Analyse der Isoform-Selektivitätsprofile der in der Humanrheumatologie eingesetzten JAKi dargelegt haben. Direkt vergleichende klinische Studien bleiben der Referenzstandard für den Vergleich zwischen Substanzen.
3.3 Zielzytokine
3.3.1 Spektrum der zytokinischen Hemmung
Die Hemmung der JAK-Kinasen JAK1, JAK2 und TYK2 durch Ilunocitinib blockiert die Signalgebung eines breiten Spektrums von Zytokinen, die an der Pathogenese der CAD beteiligt sind. Zu den direkt gehemmten pruritogenen Zytokinen gehören IL-31 (der wichtigste Mediator des caninen atopischen Pruritus, der über den Rezeptorkomplex IL-31RA/OSMR und das JAK1/JAK2-Paar wirkt), TSLP (thymic stromal lymphopoietin, ein epitheliales Alarmzytokin, das den JAK1/JAK2-STAT5-Weg aktiviert) und indirekt die Substanz P, deren neuronale Expression durch IL-31-abhängige Signale moduliert wird (Datsi 2021). Auf neuroanatomischer Ebene überträgt der auf kutanen sensorischen Neuronen exprimierte IL-31RA/OSMR-Rezeptorkomplex das pruritogene IL-31-Signal an die Spinalganglien (dorsal root ganglia), wo die Umschaltung auf die aufsteigenden spinothalamischen Bahnen erfolgt, die zur zentralen Pruritus-Wahrnehmung führen (Nemmer 2021). Diese anatomische Präzision erklärt die schnelle Wirkung der JAKi auf den Pruritus: Die Hemmung der JAK1/JAK2-Phosphorylierung am peripheren sensorischen Neuron unterbricht die Signalkaskade vor der ersten synaptischen Umschaltstelle.
Zu den pro-inflammatorischen Zytokinen, deren Signalgebung gehemmt wird, gehören IL-4 (JAK1/JAK3 und JAK1/JAK2), IL-5 (JAK2-STAT3/5, an der Eosinophilie beteiligt), IL-13 (JAK1/JAK2/TYK2-STAT6, Mediator der Becherzellhyperplasie und IgE-Produktion) und IFN-γ (JAK1/JAK2-STAT1). IL-33, ein von geschädigten Keratinozyten freigesetztes Alarmzytokin, signalisiert hauptsächlich über den ST2/IL-1RAcP-Komplex und den MyD88/IRAK/NF-κB-Weg und aktiviert residente kutane Mastzellen (Di Salvo 2018). Obwohl einige experimentelle Daten eine Phosphorylierung von JAK2/STAT5 in Mastzellmodellen nahegelegt haben, gilt die IL-33-Signalgebung nicht als JAK-abhängig im kanonischen Sinne, und der Einfluss der JAK-Hemmung auf die IL-33-induzierte Mastzellenaktivierung bleibt noch zu demonstrieren.
Die ausgeprägte JAK2-Hemmung durch Ilunocitinib beeinträchtigt die Signalgebung des Granulozyten-Makrophagen-Koloniestimulierenden Faktors (GM-CSF), einem JAK2-abhängigen Zytokin, das an der Reifung, dem Überleben und der Aktivierung von dendritischen Zellen und Gewebsmakrophagen beteiligt ist (Huang 2022). Diese Hemmung der GM-CSF/JAK2-Achse trägt zur entzündungshemmenden Wirksamkeit der Substanz bei, rechtfertigt aber eine Überwachung der myeloischen Zelllinie bei prolongierten Behandlungen. Darüber hinaus blockiert der Einfluss von Ilunocitinib auf TYK2 die durch Typ-I-Interferone (IFN-α/IFN-β) vermittelte Signalgebung und nicht nur jene von IFN-γ (Typ II). Typ-I-Interferone, die über das TYK2/JAK1-STAT1/STAT2-Paar signalisieren, bilden die erste Linie der angeborenen antiviralen Abwehr. Daher erklärt die Hemmung dieses Weges durch Ilunocitinib mechanistisch die erhöhte Anfälligkeit für Virusinfektionen (canine Adenovirose), die bei der Pharmakovigilanz beobachtet wurde, über die reine adaptive Immunsuppression hinaus (Spinelli 2021).
Die moderate JAK3-Hemmung durch Ilunocitinib (IC₅₀ = 16 nM, deutlich geringer als die Hemmstärke gegenüber JAK1 und JAK2) bewahrt teilweise die adaptive Immunität, die von der gemeinsamen Gamma-Kette (γc) abhängt. Die γc-Kette ist der gemeinsame Bestandteil der Rezeptoren für IL-2, IL-7, IL-15 und IL-21, Zytokine, die für die Proliferation und das Überleben von natürlichen Killerzellen (NK) und Gedächtnis-T-Lymphozyten entscheidend sind (Bonelli 2024). Diese partielle Erhaltung der JAK3/γc-Signalgebung unterscheidet Ilunocitinib vom humanen Tofacitinib (potenter JAK3-Inhibitor) und trägt zur Aufrechterhaltung der Antitumor- und Antiviral-Immunüberwachung bei therapeutischer Dosis bei. Die kollaterale Hemmung von IL-12, Typ-I-Interferonen und IFN-γ, die zwar eine tiefe Läsionsbeseitigung bewirkt, erzeugt eine relative Immunsuppression, die dem Wirkmechanismus gegenüber den Abwehrzytokinen des Wirts inhärent ist und gegen den klinischen Nutzen abgewogen werden muss (Huang 2022). Die Blockade des IL-4/IL-13/STAT6-Weges könnte theoretisch zur Reduzierung der Produktion von Gesamt- und spezifischen IgE durch B-Lymphozyten beitragen, obwohl diese Hypothese in den bisher veröffentlichten veterinärmedizinischen klinischen Studien noch keinen formalen Nachweis erhalten hat.
3.4 Pharmakodynamischer Vergleich mit anderen veterinärmedizinischen JAKi
3.4.1 Vergleichende Positionierung
Ilunocitinib (Zenrelia), Oclacitinib (Apoquel) und Atinvicitinib repräsentieren drei JAK-Inhibitoren mit unterschiedlichen pharmakodynamischen Profilen. Ilunocitinib hemmt hauptsächlich JAK1, JAK2 und TYK2; Oclacitinib zielt bevorzugt auf JAK1 und JAK2 (jedoch mit geringem funktionellem Einfluss auf JAK2-abhängige Signalwege (Erythropoietin)), und Atinvicitinib ist ein selektiver JAK1-Inhibitor der zweiten Generation (Bonelli 2024). In Bezug auf die Dosierung bietet Ilunocitinib den Vorteil einer einmal täglichen Verabreichung ohne Aufsättigungsdosis, im Gegensatz zu einer zweimal täglichen Gabe über 14 Tage und dann einmal täglich für Oclacitinib. Dieser Dosierungsunterschied eliminiert das Risiko eines Pruritus-Rebounds beim Übergang zur Erhaltungsdosis, ein mit Oclacitinib dokumentiertes Phänomen (Olivry 2023, Fukuyama 2017). Die JAK2-Hemmung durch Ilunocitinib, die im Profil von Oclacitinib fehlt, könnte die bei hohen Dosen beobachteten hämatologischen Veränderungen erklären, verleiht aber ein breiteres entzündungshemmendes Spektrum, das den IFN-γ-Weg abdeckt (Bonelli 2024).
TEIL IV — PHARMAKOKINETIK
4.1 Absorption
4.1.1 Bioverfügbarkeit und Nahrungseffekt
Nach oraler Verabreichung wird Ilunocitinib rasch absorbiert, mit einer medianen Zeit bis zur maximalen Plasmakonzentration (Tmax) von 1 bis 4 Stunden je nach Nüchternzustand (Boerngen 2026). Der Einfluss der Nahrungsaufnahme auf die Bioverfügbarkeit wurde detailliert charakterisiert. Die absolute Bioverfügbarkeit beträgt 79,6 % (90 %-KI: 67,6–93,6 %) mit einer Mahlzeit gegenüber 60,8 % (90 %-KI: 51,6–71,5 %) nüchtern. Die mittleren maximalen Konzentrationen (Cmax) bei einer Dosis von 0,8 mg/kg betragen 268 ng/mL (mit Mahlzeit) gegenüber 122 ng/mL (nüchtern). Trotz dieses unter Laborbedingungen bei Einzeldosis signifikanten Nahrungseffekts wurde das Fehlen eines klinisch signifikanten pharmakokinetischen Unterschieds in den drei Feldstudien bestätigt, in denen Tierbesitzer das Tierarzneimittel je nach Belieben mit oder ohne Mahlzeit verabreichten (Forster 2025a, 2025b, 2025c). Diese Diskrepanz zwischen Labor- und Felddaten wird auf die Abschwächung des Nahrungseffekts unter wiederholten Verabreichungsbedingungen zurückgeführt.
4.2 Verteilung
4.2.1 Verteilungsparameter
Nach intravenöser Verabreichung weist Ilunocitinib eine Plasmaclearance von 0,437 L/h/kg (7,3 mL/min/kg) und ein Verteilungsvolumen im Gleichgewichtszustand (Vss) von 1,58 L/kg auf (Boerngen 2026). Ein Vss von mehr als 1 L/kg weist auf eine breite Gewebeverteilung hin, die über das Plasmakompartiment und das Gesamtkörperwasservolumen hinausgeht. Gewebeverteilungsstudien zeigten eine starke Akkumulation in Galle, Leber und Nieren, den für Metabolismus und Elimination der Substanz zuständigen Organen. Die Penetration durch die Blut-Hirn-Schranke ist gering, was konsistent mit dem Fehlen neurologischer Effekte in der 6-monatigen Sicherheitsstudie ist (Kuntz 2025).
4.3 Metabolismus und Elimination
4.3.1 Eliminationswege und Halbwertszeit
Die Elimination von Ilunocitinib erfolgt auf einem doppelten Weg: Etwa 50 % der verabreichten Dosis werden über den Gallen-Fäzes-Weg ausgeschieden und etwa 30 % über den Harnweg, was einer Wiederfindungsrate von etwa 80 % nach 48 Stunden entspricht (Boerngen 2026). Die terminale Eliminationshalbwertszeit beträgt 4,4 Stunden nach intravenöser Verabreichung und etwa 5 Stunden nach oraler Verabreichung. Diese relativ kurze Halbwertszeit ist mit einer einmal täglichen Verabreichung vereinbar und erklärt das Fehlen einer klinisch signifikanten Akkumulation bei wiederholter Verabreichung: Das mittlere Akkumulationsverhältnis über die AUC (Fläche unter der Kurve) bei Mehrfachdosierung beträgt etwa 1,26 (Boerngen 2026). Die 6-monatige Sicherheitsstudie bestätigte AUC-Akkumulationsverhältnisse von 1,2 bis 1,6 je nach Dosierungsgruppe, ohne Unterschied zwischen Männchen und Weibchen (Kuntz 2025).
4.4 Dosisproportionalität
4.4.1 Linearität der Exposition
Die Zunahme der systemischen Exposition (AUC und Cmax) ist linear, aber nicht proportional zur Dosis im Dosierungsbereich von 0,4 bis 4,0 mg/kg, mit einem statistisch signifikanten Achsenabschnitt in der Regressionsanalyse (Boerngen 2026). Dieses Phänomen wird auf eine durch die Löslichkeit begrenzte Absorption bei hoher intraluminaler Konzentration zurückgeführt, was mit den physicochemischen Eigenschaften der Substanz (geringe Wasserlöslichkeit) vereinbar ist. Diese Nicht-Proportionalität wurde in der Mehrfachdosis-Sicherheitsstudie bestätigt (Kuntz 2025), wo die Exposition bei 4,0 mg/kg (5X) weniger als das Fünffache der Exposition bei therapeutischer Dosis betrug.
4.5 Pharmakokinetik unter realen klinischen Bedingungen
4.5.1 Felddaten
Die in den drei klinischen Feldversuchen (placebokontrollierte Studien und Vergleichsstudie mit Oclacitinib) gesammelten pharmakokinetischen Daten bestätigen das Fehlen eines klinisch signifikanten Unterschieds in Bezug auf den Ernährungszustand unter realen Anwendungsbedingungen (Forster 2025a, 2025b, 2025c). Die konsistente Wirksamkeit, die unabhängig von der Verabreichung mit oder ohne Futter beobachtet wurde, stellt einen praktischen Vorteil für die Therapietreue der Tierbesitzer dar, insbesondere bei Langzeitbehandlungen atopischer Hunde.
TEIL V — INDIKATIONEN UND DOSIERUNG
5.1 Zugelassene Indikationen
5.1.1 Rahmen der Zulassung
Zenrelia (Ilunocitinib-Tabletten) ist indiziert zur Kontrolle des mit allergischen Dermatitiden assoziierten Pruritus und zur Kontrolle der atopischen Dermatitis beim Hund ab einem Alter von mindestens 12 Monaten. Die Indikation umfasst den mit allergischen Dermatitiden assoziierten Pruritus im weiteren Sinne, einschließlich atopischer Dermatitis (Sensibilisierung gegenüber Aeroallergenen), Flohstichallergie-Dermatitis (FAD) und Nahrungsmittelüberempfindlichkeit mit pruritogener Komponente, was es zu einem vielseitigen Therapeutikum für canine allergische Dermatitiden macht. Die Unterscheidung zwischen CAD und allergischen Dermatitiden wurde durch separate klinische Studien dokumentiert (Forster 2025a für allergische Dermatitis, Forster 2025b für CAD).
5.2 Dosierung und Verabreichungsweise
5.2.1 Dosierungsschema
Die empfohlene therapeutische Dosis beträgt 0,6 bis 0,8 mg/kg Ilunocitinib einmal täglich oral, mit oder ohne Futter. Die individuelle Dosisberechnung erfolgt durch Kombination der vier verfügbaren Tabletten-Dosierungen (4,8; 6,4; 8,5; 15 mg) entsprechend dem Körpergewicht des Tieres. Es ist keine Aufsättigungsdosis erforderlich: Die Behandlung beginnt direkt mit der endgültigen Tagesdosis, was das Dosierungsschema im Vergleich zu Oclacitinib vereinfacht. Es ist keine maximale Behandlungsdauer in der Fachinformation festgelegt, angesichts des Fehlens einer klinisch signifikanten Akkumulation und der dokumentierten Verträglichkeit über 112 Tage in den klinischen Studien und 182 Tage in der Sicherheitsstudie.
5.3 Wirkungseintritt und -dauer
5.3.1 Kinetik des therapeutischen Ansprechens
Die antipruritische Wirksamkeit von Ilunocitinib ist bereits in den ersten 24 Stunden nachweisbar und wird ab Tag 3 statistisch signifikant: In der Studie zur allergischen Dermatitis wiesen 29 % der behandelten Hunde bereits am dritten Behandlungstag eine Pruritus-Reduktion von 50 % oder mehr (PVAS) auf (Forster 2025a). An Tag 7 betrug die Therapieerfolgsrate (Reduktion ≥ 50 % des PVAS) 25,4 % in der Ilunocitinib-Gruppe gegenüber 7,7 % in der Placebogruppe (p = 0,006). Die Wirksamkeit auf die Hautläsionen, bewertet anhand des CADESI-04-Scores (Olivry 2014), wird ab Tag 14 signifikant. An Tag 28 erreichten 83 % der behandelten Hunde das Therapieerfolgs-Kriterium gegenüber 31 % unter Placebo (p < 0,001) in der europäischen Pivotstudie zur CAD (Forster 2025b). Die klinische Remission, definiert als PVAS-Score unter 2 (entsprechend einem „normalen” Pruritusniveau) oder CADESI-04-Score unter 10, wurde bei zwei Dritteln der Hunde nach 4-monatiger Behandlung erreicht (Forster 2025b).
TEIL VI — KLINISCHE WIRKSAMKEITSSTUDIEN
6.1 Placebokontrollierte Pivotstudie (Europa/USA)
6.1.1 Protokoll und Ergebnisse
Die von Forster, Trout, Despa et al. in Veterinary Dermatology (2025) veröffentlichte Pivotstudie evaluierte die Wirksamkeit und Sicherheit von Ilunocitinib bei der Kontrolle der caninen atopischen Dermatitis. Das Protokoll war eine randomisierte, doppelblinde, placebokontrollierte Studie, die in 25 Tierkliniken in Großbritannien und Deutschland durchgeführt wurde. Zweihundertachtundsechzig Hunde mit bestätigter CAD wurden eingeschlossen: 181 in die Ilunocitinib-Gruppe (0,6–0,8 mg/kg/Tag) und 87 in die Placebogruppe, für eine Dauer von 112 Tagen (Forster 2025b). Die am häufigsten vertretenen Rassen waren Labrador Retriever, Französische Bulldogge, West Highland White Terrier und Golden Retriever (5,6 %). Das Alter der eingeschlossenen Hunde variierte zwischen 1,0 und 17,3 Jahren.
Der primäre Bewertungsendpunkt war die Therapieerfolgsrate an Tag 28, definiert als eine Reduktion von mindestens 50 % des PVAS-Scores (Pruritus, vom Besitzer bewertet) oder des CADESI-04-Scores (Hautläsionen, vom Untersucher bewertet). Die Ergebnisse zeigten eine statistisch signifikante Überlegenheit von Ilunocitinib gegenüber Placebo zu allen Bewertungszeitpunkten. An Tag 28 erreichten 83 % der Hunde der Ilunocitinib-Gruppe das Erfolgskriterium beim PVAS gegenüber 31 % in der Placebogruppe (p < 0,001) (Forster 2025b). Der Anteil der Hunde, die eine klinische Pruritus-Remission erreichten (PVAS < 2), war in der Ilunocitinib-Gruppe ab Tag 7 signifikant höher (p < 0,05), und die Remission der Hautläsionen (CADESI-04 < 10) ab Tag 14 (p < 0,05). Kein Hund der Placebogruppe hatte den CADESI-04-Schwellenwert < 10 an Tag 28 erreicht. Der kumulative Anteil der wegen wahrgenommener Unwirksamkeit aus der Studie ausgeschiedenen Hunde war in der Placebogruppe signifikant höher. Die 112-tägige Behandlung wurde gut vertragen.
6.2 Vergleichsstudie Ilunocitinib vs. Oclacitinib
6.2.1 Vergleichsergebnisse
Die von Forster, Boegel, Despa et al. in Veterinary Dermatology (2025) veröffentlichte Vergleichsstudie evaluierte die Wirksamkeit und Sicherheit von Ilunocitinib im direkten Vergleich mit Oclacitinib bei Hunden mit CAD. Die Studie war randomisiert, verblindet und wurde in 25 Zentren in vier europäischen Ländern durchgeführt. Dreihundertachtunddreißig Hunde wurden randomisiert, um entweder Oclacitinib (0,4–0,6 mg/kg zweimal täglich über 14 Tage, dann einmal täglich) oder Ilunocitinib (0,6–0,8 mg/kg einmal täglich) für eine maximale Dauer von 112 Tagen zu erhalten (Forster 2025c). Die Reduktion des Pruritus (PVAS) und der CADESI-04-Scores war während der ersten 14 Behandlungstage (Tag 0–14), die der zweimal täglichen Phase von Oclacitinib entsprechen, zwischen beiden Gruppen vergleichbar. Zwischen Tag 14 und Tag 28 stiegen die PVAS-Scores in der Oclacitinib-Gruppe jedoch an (Rebound-Phänomen beim Übergang zur Erhaltungsdosis), während sie in der Ilunocitinib-Gruppe weiter sanken. Von Tag 28 bis Tag 112 waren die mittleren PVAS- und CADESI-04-Scores in der Ilunocitinib-Gruppe signifikant niedriger (p ≤ 0,003 bzw. p ≤ 0,023). Eine signifikant höhere Anzahl der mit Ilunocitinib behandelten Hunde erreichte die klinische Pruritus-Remission (PVAS < 2) von Tag 28 bis Tag 112. Die globale subjektive Bewertung des therapeutischen Ansprechens durch die Untersucher war für Ilunocitinib von Tag 28 bis Tag 112 signifikant besser (p ≤ 0,002). Die Verträglichkeitsprofile waren zwischen beiden Gruppen vergleichbar (Forster 2025c).
6.3 Studien zur allergischen (nicht atopischen) Dermatitis
6.3.1 US-amerikanische placebokontrollierte Studie
Die randomisierte, doppelblinde, placebokontrollierte Studie von Forster, Trout, Despa et al. in Veterinary Dermatology (2025) evaluierte Ilunocitinib bei 306 Hunden mit schwerem Pruritus und mutmaßlicher Diagnose einer allergischen Dermatitis, die in 15 Tierkliniken in den Vereinigten Staaten rekrutiert wurden (Forster 2025a). Die Hunde wurden randomisiert, um Ilunocitinib (n = 206; 0,6–0,8 mg/kg) oder Placebo (n = 100) einmal täglich über 28 Tage mit einem Sicherheits-Follow-up über 112 Tage zu erhalten. Mehr als 90 % der Hunde in jeder Gruppe hatten eine mutmaßliche Diagnose einer CAD, mit gleichzeitigen Diagnosen einschließlich Kontaktdermatitis (23,3 %), FAD (15,5 %) und Nahrungsmittelüberempfindlichkeit (24,3 %). Der primäre Endpunkt war die Therapieerfolgsrate an Tag 7, definiert als eine Reduktion ≥ 50 % des PVAS an mindestens 5 der ersten 7 Tage. An Tag 7 erreichten 25,4 % der mit Ilunocitinib behandelten Hunde dieses Kriterium gegenüber 7,7 % unter Placebo (p = 0,006). Ab Tag 3 war der Anteil der Hunde mit einer Reduktion ≥ 50 % des PVAS in der Ilunocitinib-Gruppe signifikant höher (p < 0,01). An Tag 28 erreichten 51,8 % der behandelten Hunde die klinische Remission (PVAS < 2) gegenüber 12,7 % unter Placebo (p < 0,05). Die Manifestationen der Dermatitis verbesserten sich ab Tag 7. Die 112-tägige Behandlung war gut verträglich (Forster 2025a).
TEIL VII — SICHERHEITSDATEN
7.1 Sicherheitsstudie an der Zielspezies (6 Monate)
7.1.1 Protokoll
Die von Kuntz, Gabor und Toutain in BMC Veterinary Research (2025) veröffentlichte Sicherheitsstudie bildet den Eckpfeiler des Sicherheitsdossiers von Ilunocitinib. Das gemäß den VICH GL43-Empfehlungen durchgeführte Protokoll war eine randomisierte, verblindete Studie in parallelen Gruppen mit 40 gesunden Beagles (20 Männchen und 20 Weibchen), im Alter von 11 bis 12 Monaten, mit einem mittleren Gewicht von 9,85 bis 10,46 kg (Kuntz 2025). Die Tiere wurden in eine unbehandelte Kontrollgruppe und vier Gruppen eingeteilt, die Ilunocitinib in täglichen Dosen von 0,8 mg/kg (1X, maximal empfohlene therapeutische Dosis), 1,6 mg/kg (2X), 2,4 mg/kg (3X) und 4,0 mg/kg (5X) über 182 Tage erhielten. Alle Tiere wurden innerhalb von 30 Minuten vor der Verabreichung gefüttert. Die Sicherheitsevaluierungen umfassten allgemeine klinische Beobachtungen, vollständige körperliche und neurologische Untersuchungen (alle zwei Wochen), ophthalmologische Untersuchungen, Hämatologie, Serumbiochemie, Koagulation, Immunphänotypisierung peripherer Lymphozyten, Körpergewicht, Futteraufnahme, pharmakokinetische Probennahmen sowie makroskopische und histopathologische Organuntersuchungen am Studienende.
7.1.2 Ergebnisse
Bei therapeutischer Dosis (1X = 0,8 mg/kg) wurden keine klinisch signifikanten Nebenwirkungen berichtet. Es wurden keine behandlungsbedingten Effekte auf Körpergewicht, Futteraufnahme, körperliche und neurologische Untersuchungen, Urinanalyse, Immunphänotyp der peripheren Lymphozyten (CD5+ T gesamt, CD4+ Th, CD8+ Tc, CD21+ B, Monozyten) oder ophthalmologische Untersuchungen beobachtet (Kuntz 2025). Bei höheren Dosen traten interdigitale Hautläsionen (Furunkulose, interdigitale Follikelzysten) in dosisabhängiger Weise auf, häufiger bei Dosen ≥ 3X, mit Entwicklung zur spontanen Auflösung oder nach standardmäßiger antimikrobieller Behandlung. Eine leichte Abnahme der Erythrozytenparameter (Hämoglobin, Hämatokrit, Erythrozytenzahl, MCHC, MCH) wurde bei Dosen ≥ 3X beobachtet, wobei die Werte beim 1X-Niveau innerhalb der Referenzbereiche blieben. Eine Abnahme der Eosinophilen wurde bei Weibchen bei Dosen ≥ 3X festgestellt (p = 0,0050). Ein Anstieg von Fibrinogen und C-reaktivem Protein bei Dosen ≥ 3X (p < 0,0001 für Fibrinogen) wurde als Akute-Phase-Reaktion sekundär zu den interdigitalen Hautläsionen interpretiert. Bei 2 Hunden mit der 5X-Dosis wurden kutane Papillome beobachtet, mit erwarteter spontaner Auflösung. Eine leichte Veränderung der Nebennierenmasse wurde ohne histopathologische Korrelation festgestellt. Keine hepatischen, renalen, okularen oder neurologischen Effekte wurden dokumentiert. Kein Todesfall und keine schwerwiegenden Nebenwirkungen traten während der 182-tägigen Studie auf, auch nicht bei der 5-fachen maximalen empfohlenen Dosis, und alle behandelten Tiere schlossen die geplante Studiendauer ab (Kuntz 2025).
7.2 Sicherheit in klinischen Feldversuchen
7.2.1 Zusammenstellung der Verträglichkeitsdaten
Die aus den drei klinischen Studien (Forster 2025a, 2025b, 2025c) zusammengestellten Verträglichkeitsdaten beziehen sich auf mehr als 500 unter realen Bedingungen mit Ilunocitinib behandelte Hunde. Die am häufigsten berichteten Nebenwirkungen waren gastrointestinale Störungen und Lethargie. Die Daten des FDA-Zulassungsdossiers spezifizieren die Inzidenzen in den Feldversuchen: Durchfall bei 12,2 % und Harnwegsinfektionen bei 6,3 % (FDA 2024). Die Gesamtinzidenz gastrointestinaler Nebenwirkungen in der Studie zur allergischen Dermatitis (Forster 2025a) war an Tag 28 zwischen der behandelten Gruppe und der Placebogruppe vergleichbar: 47,6 % gegenüber 49,0 %, was zeigt, dass Ilunocitinib die Inzidenz von Verdauungsstörungen gegenüber Placebo nicht erhöht. Neoplastische Zustände (benigne und maligne) wurden während der klinischen Studien beobachtet, was die Empfehlung zur Überwachung bei Hunden mit Vorgeschichte rezidivierender Neoplasien motiviert. Die Pivotstudie zur CAD berichtete einen leichten Anstieg des Albumins in der Ilunocitinib-Gruppe zu den Zeitpunkten Tag 56, Tag 84 und Tag 112, ohne festgestellte klinische Bedeutung (Forster 2025b). Ein isolierter Fall zyklischer Neutropenie wurde bei einem behandelten Hund identifiziert und als nicht behandlungsbedingt eingestuft. Die Thrombozytenzahl blieb in allen Studien innerhalb der Referenzbereiche (Forster 2025b, Kuntz 2025). In der Vergleichsstudie mit Oclacitinib waren die Raten unerwünschter Ereignisse zwischen beiden Gruppen ähnlich, was ein vergleichbares Verträglichkeitsprofil bestätigt (Forster 2025c).
7.3 Post-Marketing-Daten
7.3.1 Internationale Pharmakovigilanz
Seit dem kommerziellen Start in Brasilien (erster Markt), dann in den Vereinigten Staaten, Japan, Kanada und Europa wurden mehr als 800.000 Hunde mit Zenrelia behandelt, Stand September 2025, gemäß den von Elanco mitgeteilten Daten. Die Post-Zulassungs-Pharmakovigilanz führte zur Identifizierung von Signalen bezüglich der Infektionsanfälligkeit (adenovirale Hepatitis, Pankreatitis) und eines Risikos einer unzureichenden Impfimmunitätsantwort, die in die Warnhinweise der Fachinformation aufgenommen wurden. Im September 2025 ergab die retrospektive PCR-Analyse der Lebergewebe der zwei in der anfänglichen Impfanwortstudie euthanasierten Hunde das Vorhandensein von CAV-1 (canines Adenovirus Typ 1, Erreger der infektiösen caninen Hepatitis durch natürliche Infektion), was darauf hindeutet, dass eine natürliche Epizootie und nicht eine induzierte Impfkrankheit für die klinische Verschlechterung dieser Tiere verantwortlich war (Fent 2025a). Die FDA kam zu dem Schluss, dass die Gesamtheit der Belege die Entfernung des Risikos einer tödlichen, durch modifizierte Lebendviren-Impfstoffe induzierten Impfkrankheit aus der Kennzeichnung unterstützt.
TEIL VIII — KONTRAINDIKATIONEN UND ANWENDUNGSVORSICHTSMASSNAHMEN
8.1 Absolute Kontraindikationen
8.1.1 Ausschlusssituationen
Ilunocitinib darf nicht bei Hunden unter 12 Monaten, bei Hunden mit schwerwiegenden Infektionen sowie bei Hunden mit nachgewiesener maligner Neoplasie, Demodikose oder einem Immunsuppressionszustand (z. B. Hyperadrenokortizismus) angewendet werden, da die Substanz in diesen Situationen nicht evaluiert wurde. Das Fehlen von Daten bei Zuchthunden sowie bei trächtigen oder laktierenden Hündinnen stellt eine relative Kontraindikation dar. Der Zugang zur Behandlung ist daher auf erwachsene Hunde in allgemein gutem Gesundheitszustand mit aktuellem Impfschutz beschränkt.
8.2 Impfwarnhinweise
8.2.1 Studien zur Impfantwort
Der Effekt der Ilunocitinib-Verabreichung auf die Impfung gegen canines Parvovirus (CPV), Staupevirus (CDV), canines Adenovirus-2 (CAV-2), canines Parainfluenza-Virus (CPiV) und den inaktivierten Tollwut-Impfstoff (RV) wurde in zwei separaten Protokollen untersucht. Die Erstimpfungsstudie (Fent 2025a) wurde bei 10 Monate alten, seronegativen, impfnaiven Beagles durchgeführt, die 2,4 mg/kg (3X der maximal empfohlenen Dosis) über 89 Tage erhielten. Im Verlauf dieser Studie traten eine Kokzidiose-Epizootie (Cystoisospora canis) und ein bestätigter Fall von infektiöser caniner Hepatitis (CAV-1) auf, die die Interpretation der Ergebnisse erschwerten. Zwei behandelte Hunde wurden aufgrund der Verschlechterung ihres Allgemeinzustands euthanasiert. Auf der Grundlage der Bewertung serologischer Antikörpertiter wurde nach der Erstimpfung an Tag 28 eine adäquate Immunantwort auf gängige attenuierte canine Lebendimpfstoffe (CAV-2, CDV und CPV) beobachtet. Die Antwort auf die Erstimpfung mit CPiV (nicht essentieller Impfstoff) bei behandelten Tieren lag bei 4 von 6 Tieren oberhalb des Schwellenwerts gegenüber 6 von 8 Kontrolltieren oberhalb des Schwellenwerts. Eine verzögerte oder reduzierte Antwort auf den RV wurde beobachtet (Fent 2025a).
Die in BMC Veterinary Research veröffentlichte Auffrischungsimpfungsstudie (Fent 2025b) evaluierte die serologische Antwort auf die Auffrischungsimpfung bei 10 Monate alten Hunden, die zuvor gemäß den Standardempfehlungen geimpft worden waren und Ilunocitinib mit 1X oder 3X der empfohlenen Dosis (0,6–0,8 bzw. 1,8–2,4 mg/kg) über 56 Tage erhielten. Die Ergebnisse zeigten, dass die Behandlung mit Ilunocitinib bei den 1X- und 3X-Dosen die serologische Antwort auf die CAV-2-, CPV-, CDV- oder Tollwut-Auffrischungsimpfungen im Vergleich zu unbehandelten Kontrolltieren nicht signifikant abschwächte (Fent 2025b). Alle behandelten Hunde wiesen Antikörpertiter auf oder über dem schützenden Schwellenwert für Tollwut, CAV-2 und CPV an den Tagen 43 und 56 nach der Impfung auf. Die aktuelle Fachinformation behält die Empfehlung bei, Zenrelia mindestens 28 Tage bis 3 Monate vor jeder Impfung zu unterbrechen und die Behandlung erst mindestens 28 Tage nach der Impfung wieder aufzunehmen. Hunde müssen vor Beginn der Behandlung über einen aktuellen Impfschutz verfügen.
Die Schlussfolgerung der FDA ist, dass die therapeutische Dosis (0,6–0,8 mg/kg) nach der Überarbeitung der Kennzeichnung im September 2025 kein dokumentiertes Risiko einer tödlichen induzierten Impfkrankheit darstellt.
8.3 Infektionsrisiken und Überwachung
8.3.1 Infektionsanfälligkeit und Nachsorgeprotokoll
Die durch die Hemmung der JAK-Kinasen induzierte Immunmodulation führt zu einer theoretischen Erhöhung der Anfälligkeit für opportunistische Infektionen. Die in den klinischen Studien zur atopischen Dermatitis und in der Post-Zulassungs-Pharmakovigilanz dokumentierten Infektionen umfassen bakterielle Hautinfektionen (Pyodermie), Atemwegsinfektionen, Harnwegsinfektionen, Reaktivierung von Demodex canis und intestinale Parasiteninfektionen (Kokzidiose). Die canine Adenovirose (Hepatitis und Pankreatitis) wurde als Pharmakovigilanzsignal identifiziert. Ein klinisches Überwachungsprotokoll wird empfohlen, einschließlich regelmäßiger körperlicher Untersuchungen, einer Blutbildkontrolle (Untersuchung auf Anomalien der Erythrozytenparameter: Hämoglobin, Hämatokrit, Thrombozyten- und Erythrozytenzahl) und erhöhter Wachsamkeit gegenüber kutanen, respiratorischen und digestiven Infektionen (Kuntz 2025).
8.4 Neoplastisches Risiko
8.4.1 Nutzen-Risiko-Abwägung
Im Verlauf der klinischen Studien mit Ilunocitinib wurden benigne und maligne neoplastische Zustände beobachtet, ohne dass ein Kausalzusammenhang formal festgestellt wurde (Forster 2025b). In Analogie zu den in der Humanmedizin angesammelten Daten zu JAKi (Tofacitinib, Baricitinib, Upadacitinib) wird eine Überwachung auf das Auftreten von Neoplasien bei Langzeitanwendung empfohlen, insbesondere bei Hunden mit Vorgeschichte rezidivierender Neoplasien. Die Nutzen-Risiko-Abwägung muss für jeden Patienten individuell bewertet werden.
8.5 Besondere Risikopopulationen
8.5.1 Nicht evaluierte Populationen
Ältere Hunde, Rassen mit besonderer Infektionsanfälligkeit (brachyzephale Rassen, Rassen mit Demodikose-Prädisposition) und Hunde unter gleichzeitiger immunsuppressiver Therapie stellen Hochrisikopopulationen dar, die einer verstärkten Überwachung bedürfen. Das Fehlen von Daten bei Welpen unter 12 Monaten, trächtigen oder laktierenden Hündinnen und Zuchthunden erfordert eine vorsichtige Extrapolation. Die Kombination mit anderen Immunsuppressiva (Glukokortikoide, Ciclosporin) wurde im Rahmen des klinischen Entwicklungsprogramms nicht evaluiert (Kuntz 2025).
TEIL IX — ARZNEIMITTELWECHSELWIRKUNGEN
9.1 Pharmakodynamische Wechselwirkungen
Die Kombination von Ilunocitinib mit anderen immunsuppressiven Wirkstoffen (systemische Glukokortikoide, Ciclosporin, Azathioprin, Mycophenolat-Mofetil) kann die Immunsuppression potenzieren und das Infektionsrisiko erhöhen (EMA 2025). Diese Kombination wird ohne sorgfältige Einzelfall-Nutzen-Risiko-Abwägung nicht empfohlen. Die Daten der klinischen Studien wurden unter Bedingungen erhoben, bei denen antiinfektiöse Behandlungen (Antibiotika, Antimykotika, Antiparasitika) und nicht-steroidale Topika gleichzeitig erlaubt waren und Impfungen gemäß dem Studienprotokoll erlaubt waren (Forster 2025a, 2025b, 2025c). Die Kombination Ilunocitinib und allergenspezifische Immuntherapie (ASIT, Desensibilisierung) stellt eine klinische Perspektive dar, die durch die verfügbaren Daten unterstützt wird: Fennis et al. (2022) zeigten in einer prospektiven Studie mit 48 atopischen Hunden, dass die gleichzeitige Verabreichung von Oclacitinib und ASIT die durch die Immuntherapie induzierte lymphozytäre Modulation nicht beeinträchtigte, wobei die klinischen Ansprechraten mit denen von Hunden, die ausschließlich ASIT erhielten, vergleichbar blieben. Durch pharmakodynamische Extrapolation (gemeinsamer JAK-Mechanismus) erscheint die Beibehaltung von Ilunocitinib während der Induktionsphasen der Desensibilisierung mit der ASIT-Wirksamkeit vereinbar, da die Desensibilisierung über die Induktion von Toleranz durch regulatorische T-Lymphozyten und blockierende IgG wirkt — immunologische Mechanismen, die vom JAK-STAT-Weg verschieden sind (Fennis 2022).
9.2 Pharmakokinetische Wechselwirkungen
9.2.1 Substrat des P-Glykoproteins
Ilunocitinib ist ein potenzielles Substrat der P-gp-Transporter (ABCB1) auf intestinaler Ebene, in Analogie zu Baricitinib und Tofacitinib (Spinelli 2021). Arzneimittel, die P-gp hemmen (Ketoconazol, Itraconazol, Ciclosporin, Verapamil), könnten theoretisch die Bioverfügbarkeit von Ilunocitinib durch Reduktion des intestinalen Effluxes erhöhen, während P-gp-Induktoren (Rifampicin, Phenobarbital) diese verringern könnten (Payne 2015). Ihre gleichzeitige Verabreichung mit Ilunocitinib könnte die systemische Exposition von letzterem durch Konkurrenz am ABCB1-Effluxtransporter erhöhen.
9.2.2 Wechselwirkungen mit caninen Cytochrom-P450-Enzymen
Der Einfluss der hepatischen Cytochrom-P450-Enzyme auf den Metabolismus von Ilunocitinib wurde beim Hund in vivo nicht vollständig charakterisiert, obwohl die Metabolismusdaten einen signifikanten Beitrag des Gallenwegs zur Elimination nahelegen (Boerngen 2026). Das canine CYP2D15, ein Ortholog des humanen CYP2D6, metabolisiert zahlreiche Psychopharmaka und kardiovaskuläre Arzneimittel. Clomipramin (CLOMICALM Tbl. 5–20–80 mg ND, Elanco), ein Trizyklisches häufig zur Behandlung von Angststörungen des atopischen Hundes (Trennungsangst, Leckdermatitis) verschrieben, ist ein dokumentierter Inhibitor des caninen CYP2D15 (Aidasani 2008). Die gleichzeitige Verabreichung von Ilunocitinib und Clomipramin könnte theoretisch das metabolische Profil eines oder beider Wirkstoffe verändern, wenn CYP2D15 signifikant zu ihrer Biotransformation beiträgt. Vorsicht ist bei gleichzeitiger Verabreichung von Arzneimitteln angebracht, die Substrate oder Inhibitoren von Effluxtransportern oder hepatischen CYPs sind (EMA 2025).
TEIL X — VERTIEFTE IMMUNOLOGISCHE DATEN
10.1 Einfluss auf lymphozytäre Subpopulationen
Die in der 6-monatigen Sicherheitsstudie (Kuntz 2025) durchgeführte Immunphänotypisierung peripherer Lymphozyten zeigte das Fehlen eines signifikanten Effekts von Ilunocitinib auf die lymphozytären Subpopulationen CD5+ T gesamt, CD4+ T-Helfer, CD8+ zytotoxische T-Zellen, CD21+ B und Monozyten bei therapeutischer Dosis (0,8 mg/kg). Diese Erhaltung des zirkulierenden Immunphänotyps bei klinischer Dosis steht im Kontrast zu humanen Tofacitinib-Daten, für die eine dosisabhängige Reduktion der NK-Zellen (natürliche Killerzellen) und CD8+ T-Lymphozyten in der Humanrheumatologie dokumentiert wurde (Strober 2013). Das Fehlen einer Störung der lymphozytären Populationen bei therapeutischer Dosis stellt ein signifikantes Argument für die immunologische Verträglichkeit dar und legt nahe, dass die Aufrechterhaltung der adaptiven Immunität mit der antipruritischen und entzündungshemmenden Wirksamkeit der Substanz vereinbar ist. Eine regelmäßige hämatologische Überwachung bei Langzeitanwendung bleibt jedoch empfohlen, da kontrollierte Sicherheitsdaten für sehr lange Zeiträume (über 6 Monate hinaus) noch nicht verfügbar sind.
10.2 Einfluss auf die Erythropoese
Eine leichte und dosisabhängige Abnahme der Erythrozytenparameter (Hämoglobin, Hämatokrit, Erythrozytenzahl, MCHC, MCH) wurde bei Dosen ≥ 3X in der Sicherheitsstudie dokumentiert (Kuntz 2025). Dieses Phänomen wird der Hemmung der JAK2/EPO-Signalgebung (Erythropoietin) zugeschrieben, einem kritischen Signalweg der medullären Erythropoese. Die Bindung von EPO an seinen homodimeren Rezeptor aktiviert das JAK2/JAK2-Paar und induziert die Phosphorylierung von STAT5 sowie die Transkription der Überlebens- und Proliferationsgene der erythroiden Vorläuferzellen. Die JAK2-Hemmung durch Ilunocitinib führt zu einer dosisabhängigen Abschwächung dieser Kaskade, mit klinischen Konsequenzen, die bei therapeutischer Dosis subliminal bleiben (Werte bleiben innerhalb der Referenzbereiche), aber bei prolongierter Überdosierung signifikant werden können. Diese Beobachtung stimmt mit den Daten der humanen JAKi überein: Baricitinib induziert bei 2 bis 5 % der mit rheumatoider Arthritis behandelten menschlichen Patienten eine moderate Hämoglobin-Abnahme, und Tofacitinib wurde mit Anämiefällen assoziiert, die eine Dosisreduktion erforderten (Strober 2013). Die Überwachung des Blutbilds, insbesondere des Hämatokrits und des Hämoglobins, wird bei Langzeitanwendung von Ilunocitinib empfohlen, mit vorsichtiger Dosisanpassung bei anämischen Hunden oder solchen mit fragiler medullärer Gesundheit.
10.3 Wirkung auf den Th2-Weg und die IL-4/IL-13-Achse: Therapeutische Implikationen über den Pruritus hinaus
Die Hemmung der IL-4/IL-13-Signalgebung durch Blockade der JAK1/JAK3- und JAK1/JAK2/TYK2-Paare ist einer der zentralen pharmakodynamischen Mechanismen von Ilunocitinib, mit potenziell weitreichenderen therapeutischen Implikationen als nur die Pruritus-Kontrolle. IL-4, das über seinen Typ-I-Rezeptor (IL-4Rα/γc, JAK1/JAK3) oder Typ-II-Rezeptor (IL-4Rα/IL-13Rα1, JAK1/TYK2) bindet, aktiviert die Phosphorylierung von STAT6, einem Schlüsseltranskriptionsfaktor der Th2-Polarisierung. Phosphoryliertes STAT6 induziert die Transkription der Gene, die für die Immunglobulin-ε-Kette (isotypischer Wechsel zu IgE), die Chemokinrezeptoren CCR4 und CCR8 und die Th2-pro-inflammatorischen Mediatoren (IL-5, IL-13) kodieren (Olivry 2010). Die Hemmung dieses Weges durch Ilunocitinib könnte theoretisch die Produktion von Gesamt- und spezifischen IgE reduzieren, zur Wiederherstellung der Hautbarriere beitragen (IL-13 beeinträchtigt die Expression der keratinozyären Verbindungsproteine) und einen entzündungshemmenden Effekt ausüben, der über die symptomatische Kontrolle von Pruritus und Juckreiz hinausgeht. Diese mechanistischen Hypothesen stellen künftige Forschungsachsen dar, da die aktuellen klinischen Daten keine Reduktion der serologischen IgE unter Ilunocitinib in den veröffentlichten Studien dokumentieren. Die Vergleichsstudie mit Oclacitinib (Forster 2025c) hat eine stärkere und anhaltendere Abnahme der Hautläsionen (CADESI-04) unter Ilunocitinib von Tag 28 bis Tag 112 festgestellt, was auf einen über die bloße Antipruritica-Kontrolle hinausgehenden kutanen entzündungshemmenden Effekt hindeutet, der möglicherweise mit der ergänzenden TYK2-Hemmung (IL-12/IL-23-Th1/Th17-Weg) zusammenhängt.
Forschungsperspektiven
Die Einführung von Ilunocitinib in das therapeutische Arsenal der veterinärmedizinischen Dermatologie eröffnet mehrere Forschungsachsen. Langzeit-Sicherheitsdaten (über 12 Monate hinaus) unter realen klinischen Bedingungen sind noch erforderlich, insbesondere zur Charakterisierung des kumulativen neoplastischen und infektiösen Risikos. In der Humanmedizin hat die ORAL Surveillance-Studie ein erhöhtes Risiko schwerwiegender kardiovaskulärer Ereignisse und Neoplasien unter Tofacitinib gegenüber Anti-TNF-Mitteln bei rheumatologischen Patienten über 50 Jahren gezeigt, was die FDA veranlasste, einen gerahmten Warnhinweis für alle humanen JAKi herauszugeben. Die Extrapolation dieser Daten auf die Veterinärmedizin bleibt spekulativ, da die canine kardiovaskuläre Pathophysiologie und die Lebenserwartung der Patienten grundlegend verschieden sind, aber die onkologische und infektiöse Wachsamkeit ist bei Langzeitbehandlungen geboten.
Die Wirkung von Ilunocitinib auf das kutane Mikrobiom atopischer Hunde, auf die Wiederherstellung der epidermalen Barriere und auf serologische Biomarker (Gesamt- und spezifische IgE, zirkulierende Zytokine) verdient eine prospektive Evaluation. Transkriptomische Studien an Hautbiopsien von mit Oclacitinib behandelten atopischen Hunden haben eine partielle Normalisierung der Expression von Proteinen der interzellulären Verbindungen und antimikrobiellen Peptiden gezeigt (Marsella 2021), was darauf hindeutet, dass die JAK-Hemmung einen Barriere-Wiederherstellungseffekt über die bloße symptomatische Kontrolle hinaus ausüben könnte. Ähnliche Studien mit Ilunocitinib, die von seinem ergänzenden Hemmungsprofil (TYK2) profitieren, würden die Dokumentation eines möglichen therapeutischen Vorteils auf die Hautbarriere-Biologie ermöglichen.
Die Kombination Ilunocitinib und allergenspezifische Immuntherapie (ASIT) könnte eine kombinierte Strategie darstellen, die die schnelle symptomatische Kontrolle mit der langfristigen Modifikation der allergischen Immunantwort verbindet. Die ASIT, deren Wirksamkeit je nach Studien und Protokollen bei 50 bis 75 % der atopischen Hunde nach 6 bis 12 Monaten Protokoll dokumentiert ist (Olivry 2015), wirkt durch Induktion von regulatorischen T-Lymphozyten, die IL-10 und TGF-β produzieren, und durch isotypische Abweichung von IgE zu blockierenden IgG4. Die Erhaltung der regulatorischen T-Lymphozytenpopulationen unter Ilunocitinib, die durch das Fehlen einer Störung des CD4+-Immunphänotyps in der Studie von Kuntz (2025) nahegelegt wird, ist ein Argument für die Vereinbarkeit dieser Kombination. Kombinationsstudien werden erwartet, um diese Hypothese zu dokumentieren.
Die Vergleichsdaten mit Lokivetmab und den in der veterinärmedizinischen Entwicklung befindlichen JAK-Inhibitoren der zweiten Generation werden die Positionierung von Ilunocitinib im therapeutischen Algorithmus präzisieren. Die Evaluation von Anti-IL-4Rα-Biotherapeutika für Hunde (Analoga zum humanen Dupilumab) stellt eine explorative Forschungsachse dar. Die Charakterisierung der Suszeptibilitätsgene für CAD, auf Ergebnisse seit zwei Jahrzehnten wartend, könnte langfristig die Identifizierung prädiktiver Biomarker für das therapeutische Ansprechen auf JAKi ermöglichen. Die Untersuchung der Populationspharmakokinetik, unter Einbeziehung der Kovariablen Rasse, Alter, Gewicht und Leberfunktion, stellt eine unverzichtbare Ergänzung zu den aktuellen Daten für die Optimierung individualisierter Dosierungsschemata dar.
Ilunocitinib positioniert sich damit als bedeutender therapeutischer Fortschritt in der Behandlung der caninen atopischen Dermatitis und der damit assoziierten allergischen Dermatitiden, mit einem günstigen Verträglichkeitsprofil bei therapeutischer Dosis, einer durch hochrangige kontrollierte Studien dokumentierten Wirksamkeit und einem vereinfachten Dosierungsschema mit einmal täglicher Einnahme. Der Zugang zu internationalen Pharmakovigilanz-Daten an einer wachsenden Zahl behandelter Hunde — mehr als 800.000 zum Stand September 2025, mit kommerziellem Einsatz in Europa, Nordamerika, Brasilien und Japan — wird es ermöglichen, seltene klinische Manifestationen und Arzneimittelwechselwirkungen unter realen Anwendungsbedingungen zu präzisieren. Der Wissensstand 2025–2026 positioniert diese Substanz als ein Erstlinien-Instrument für den dermatologisch tätigen Tierarzt und den Allgemeinpraktiker, der mit caninen allergischen Dermatitiden konfrontiert ist, wobei die Integration in eine multimodale therapeutische Strategie — unter Einbeziehung von Umweltallergenkontrolle, Wiederherstellung der Hautbarriere durch emollierende Topika, Management bakterieller und mykotischer Superinfektionen und gegebenenfalls allergenspezifischer Immuntherapie — der Schlüssel zu einer optimalen und dauerhaften Behandlung der CAD bleibt. Die Positionierung von Zenrelia gegenüber bestehenden Substanzen (Oclacitinib, Lokivetmab, Ciclosporin) und den in der Entwicklung befindlichen Substanzen (Atinvicitinib, selektive Inhibitoren der zweiten Generation) wird sich im Laufe der Vergleichspublikationen und klinischen Erfahrungsberichte im großen Maßstab weiter präzisieren.
Literaturverzeichnis
Aidasani D, Zaya MJ, Muppal JG, Locuson CW. In vitro drug-drug interaction screening of canine cytochrome P450 enzymes with clomipramine and related tricyclics. Drug Metab Dispos. 2008;36:1512-1518.
Boerngen K, Patel Y, Pittorino M, Toutain CE. Pharmacokinetics of ilunocitinib, a new Janus kinase inhibitor, in dogs. J Vet Pharmacol Ther. 2026;49(1):7–16.
Bonelli M, Kerschbaumer A, Kastrati K, Ghoreschi K, Gadina M, Heinz LX, et al. Selectivity, efficacy and safety of JAKinibs: new evidence for a still evolving story. Ann Rheum Dis. 2024;83:139-160.
Chaudhary SK, Singh SK, Kumari P, Kanwal S, Soman SP, Choudhury S, et al. Alterations in circulating concentrations of IL-17, IL-31 and total IgE in dogs with atopic dermatitis. Vet Dermatol. 2019;30:383-e114.
Choy EH. Clinical significance of Janus kinase inhibitor selectivity. Rheumatology. 2019;58:953-962.
Clark JD, Flanagan ME, Telliez JB. Discovery and development of Janus kinase (JAK) inhibitors for inflammatory diseases. J Med Chem. 2014;57:5023-5038.
Cosgrove SB, Wren JA, Cleaver DM, Walsh KF, Follis SI, King VI, et al. Long-term compassionate use of oclacitinib in dogs with atopic and allergic skin disease: safety, efficacy and quality of life. Vet Dermatol. 2015;26:171-179.
Datsi A, Steinhoff M, Ahmad F, Alam M, Buddenkotte J. Interleukin-31: the “itchy” cytokine in inflammation and therapy. Allergy. 2021;76:2982-2997.
Di Salvo E, Ventura-Spagnolo E, Casciaro M, Navarra M, Gangemi S. IL-33/IL-31 axis: a potential inflammatory pathway. Mediators Inflamm. 2018;2018:3858032.
Drechsler Y, Dong C, Clark DE, Kaur G. Canine atopic dermatitis: prevalence, impact, and management strategies. Vet Med (Auckl). 2024;15:15-29.
EMA. European Public Assessment Report (EPAR) Zenrelia™ (ilunocitinib). European Medicines Agency; 2025.
Favrot C, Fischer N, Olivry T, Zwickl L, Audergon S, Rostaher A. Atopic dermatitis in West Highland White Terriers — Part I: Natural history of atopic dermatitis in the first three years of life. Vet Dermatol. 2020;31:106-110.
FDA. New Animal Drug Application NADA 141-585 Zenrelia™ (ilunocitinib tablets). US Food and Drug Administration; 2024.
Fennis M, Vroom M, Broeckx BJG, Vandenabeele S, De Cock H. Concurrent administration of oclacitinib and allergen-specific immunotherapy in dogs with atopic dermatitis. Vet Dermatol. 2022;33:344-e85.
Fent GM, Despa S, Gabor L, Earll M, McCandless EE, O’Kelley S, et al. Response to primary canine core vaccination in 10-month-old seronegative dogs treated with three times the recommended therapeutic dose of ilunocitinib tablets (Zenrelia™). BMC Vet Res. 2025a;21:461.
Fent GM, Jacela J, Plazola-Ortiz R, Olps J, McCandless EE, Toutain CE, et al. Immunologic response to first booster vaccination in dogs treated with Zenrelia™ (ilunocitinib tablets) at up to three times the recommended therapeutic dose compared to untreated controls. BMC Vet Res. 2025b;21:481.
Forster S, Trout CM, Despa S, Boegel A, Berger D, King S. Efficacy and field safety of ilunocitinib for the control of allergic dermatitis in client-owned dogs: a multicenter, double-masked, randomised, placebo-controlled clinical trial. Vet Dermatol. 2025a;0:1-11.
Forster S, Trout CM, Despa S, Boegel A, Berger D, King S. Efficacy and field safety of ilunocitinib for the control of atopic dermatitis in client-owned dogs: a multicentre, double-masked, randomised, placebo-controlled clinical trial. Vet Dermatol. 2025b;0:1-13.
Forster S, Boegel A, Despa S, Trout C, King S. Comparative efficacy and safety of ilunocitinib and oclacitinib for the control of pruritus and associated skin lesions in dogs with atopic dermatitis. Vet Dermatol. 2025c;36:165-176.
Fukuyama T, Ganchingco JR, Bäumer W. Demonstration of rebound phenomenon following abrupt withdrawal of the JAK1 inhibitor oclacitinib. Eur J Pharmacol. 2017;794:20-26.
Gonzales AJ, Humphrey WR, Messamore JE, Fleck TJ, Fici GJ, Shelly JA, et al. Interleukin-31: its role in canine pruritus and naturally occurring canine atopic dermatitis. Vet Dermatol. 2013;24:48-53.
Gonzales AJ, Bowman JW, Fici GJ, Zhang M, Mann DW, Mitton-Fry M. Oclacitinib (APOQUEL) is a novel Janus kinase inhibitor with activity against cytokines involved in allergy. J Vet Pharmacol Ther. 2014;37:317-324.
Hensel P, Santoro D, Favrot C, Hill P, Griffin C. Canine atopic dermatitis: detailed guidelines for diagnosis and allergen identification. BMC Vet Res. 2015;11:196.
Hillier A, Griffin CE. The ACVD task force on canine atopic dermatitis (I): incidence and prevalence. Vet Immunol Immunopathol. 2001;81:147-151.
Huang JT, Doering KA, Fang X. Mechanism of action underlying the efficacy of JAK inhibitors in skin diseases. J Drugs Dermatol. 2022;21:234-241.
Kuntz EA, Gabor L, Toutain CE. Safety of ilunocitinib tablets (Zenrelia™) after once daily oral administration in dogs. BMC Vet Res. 2025;21:144.
Marsella R. Advances in our understanding of canine atopic dermatitis. Vet Dermatol. 2021;32:547-e151.
Michels GM, Ramsey DS, Walsh KF, Martinon OM, Mahabir SP, Hoevers JD, et al. A blinded, randomized, placebo-controlled, dose determination trial of lokivetmab (ZTS-00103289), a caninized, anti-canine IL-31 monoclonal antibody in client owned dogs with atopic dermatitis. Vet Dermatol. 2016;27:478-e129.
Nemmer JM, Stander S. New developments in the pathophysiology of pruritus. Dermatol Ther (Heidelb). 2021;11:1795-1815.
Olivry T, Bizikova P. A systematic review of the evidence of reduced allergenicity and clinical benefit of food hydrolysates in dogs with cutaneous adverse food reactions. Vet Dermatol. 2010;21:32-41.
Olivry T, Saridomichelakis M, Nuttall T, Bensignor E, Griffin CE, Hill PB, et al. Validation of the canine atopic dermatitis extent and severity index (CADESI)-4, a simplified severity scale for assessing skin lesions of atopic dermatitis in dogs. Vet Dermatol. 2014;25:77-85.
Olivry T, DeBoer DJ, Favrot C, Jackson HA, Mueller RS, Nuttall T, et al. Treatment of canine atopic dermatitis: 2015 updated guidelines from the International Committee on Allergic Diseases of Animals (ICADA). BMC Vet Res. 2015;11:210.
Olivry T, Lokianskiene V, Blanco A, et al. A randomised controlled trial testing the rebound-preventing benefit of four days of prednisolone during the induction of oclacitinib therapy in dogs with atopic dermatitis. Vet Dermatol. 2023;34:99-106.
O’Shea JJ, Schwartz DM, Villarino AV, Gadina M, McInnes IB, Laurence A. The JAK-STAT pathway: impact on human disease and therapeutic intervention. Annu Rev Med. 2015;66:311-328.
Payne JT, Danielson JR, Bennett BS, Wheeler J, Krebber R. Interaction of transporter proteins with P-glycoprotein inhibitors and substrates in vitro. Drug Metab Dispos. 2015;43:1199-1207.
Pucheu-Haston CM, Bizikova P, Marsella R, Santoro D, Nuttall T, Eisenschenk MN. Review: Genetics, epigenetics and allergy of canine atopic dermatitis. Vet Dermatol. 2015;26:84-e26.
Santoro D, Marsella R, Pucheu-Haston CM, Eisenschenk MN, Nuttall T, Bizikova P. Review: Pathogenesis of canine atopic dermatitis: skin barrier and host-micro-organism interaction. Vet Dermatol. 2015;26:84-e25.
Spinelli FR, Meylan F, O’Shea JJ, et al. JAK inhibitors: ten years after. Eur J Immunol. 2021;51:1615-1627.
Steffan J, Favrot C, Mueller R. A systematic review and meta-analysis of the efficacy and safety of cyclosporin for the treatment of atopic dermatitis in dogs. Vet Dermatol. 2006;17:3-16.
Strober B, Buonanno M, Clark JD, et al. Effect of tofacitinib, a Janus kinase inhibitor, on haematological parameters during 12 weeks of psoriasis treatment. Br J Dermatol. 2013;169:992-999.
Virtanen A, Palmroth M, Liukkonen S, et al. Differences in JAK isoform selectivity among different types of JAK inhibitors evaluated for rheumatic diseases through in vitro profiling. Arthritis Rheumatol. 2023;75:2054-2061.