In de veterinaire dermatologie vertegenwoordigen maar weinig micro-organismen een even constante en complexe klinische uitdaging als Pseudomonas aeruginosa. Deze Gram-negatieve bacil is verre van een eenvoudig infectieus agens en blijkt een geduchte tegenstander te zijn, een opportunistische pathogeen bij uitstek die met formidabele efficiëntie elke aantasting van de huidbarrière of elke afweerstoornissen van de gastheer uitbuit.
Inleiding
De infecties die hij veroorzaakt, voornamelijk chronische externe otitis en diepe pyodermitis, worden vaak gekenmerkt door hun ernst, chroniciteit en hun hardnekkige karakter ten opzichte van behandeling.
Het beheer van deze aandoeningen wordt bijzonder bemoeilijkt door twee fundamentele biologische kenmerken van deze pathogeen. Enerzijds bezit P. aeruginosa een intrinsieke resistentie tegen talrijke klassen van antibiotica, een capaciteit die hij aanvult met een opmerkelijk vermogen om nieuwe resistentiemechanismen te verwerven, wat leidt tot het ontstaan van multiresistente (MDR) stammen. Anderzijds vormt zijn vermogen om biofilms te vormen — gestructureerde bacteriële gemeenschappen die beschermd worden door een extracellulaire matrix — een ware vesting die hem beschermt tegen de immuunafweer van de gastheer en antimicrobiële middelen. Deze dubbele verdedigings- en persistentiestrategie is de voornaamste oorzaak van therapeutische mislukkingen en frustrerende recidieven voor de clinicus.
Geconfronteerd met deze groeiende problematiek is een simplistische of empirische therapeutische benadering gedoemd te mislukken. Deze synthese heeft tot doel een uitputtende en geïntegreerde analyse te bieden, gebaseerd op de meest recente wetenschappelijke gegevens, voor het beheer van dermatologische infecties met P. aeruginosa. Dit referentieartikel zal de biologie en pathogenese van dit micro-organisme in detail beschrijven, een beredeneerde en gestructureerde diagnostische aanpak voorstellen en multimodale therapeutische strategieën grondig verkennen. Bijzondere aandacht zal worden besteed aan de kritische interpretatie van het antibiogram in het licht van de nieuwe aanbevelingen, het beheer van multiresistente infecties en de evaluatie van veelbelovende therapeutische innovaties, zoals anti-biofilmmiddelen en faagtherapie. De ambitie van dit werk is de clinicus te voorzien van de conceptuele en praktische instrumenten die nodig zijn om het beheer van deze complexe gevallen te transformeren van een onzeker gevecht naar een beheerste en effectieve therapeutische strategie.
1. Pseudomonas aeruginosa: Portret van een Geduchte Opportunistische Pathogeen
1.1. Ecologie en Microbiologische Kenmerken
Het begrijpen van de aard van Pseudomonas aeruginosa begint met het erkennen van zijn ubiquïteit. Dit micro-organisme is alomtegenwoordig in het milieu en koloniseert gemakkelijk de bodem, zoet water, plantenoppervlakken en organisch afbraakmateriaal. Deze ecologische plasticiteit verklaart niet alleen zijn frequente aanwezigheid als eenvoudige omgevingscontaminant, maar ook zijn leidende rol in nosocomiale infecties, waar hij kan overleven en zich kan vermenigvuldigen in zo uiteenlopende reservoirs als desinfectiemiddelen, wastafels of medische apparatuur. Het is fundamenteel om op te merken dat P. aeruginosa geen deel uitmaakt van de commensale microflora van de uitwendige gehoorgang of de gezonde huid van de hond. Zijn aanwezigheid in een dermatologisch monster is daarom altijd klinisch significant.
Microbiologisch gezien is het een Gram-negatieve bacil, strikt aëroob, die zich onderscheidt door zijn mobiliteit, verzekerd door een enkele polaire flagel. Zijn minimale voedingsbehoeften en zijn vermogen om een breed scala aan fysisch-chemische omstandigheden te tolereren, inclusief temperaturen tot 42 °C, verlenen hem een uitzonderlijk overlevings- en aanpassingsvermogen, waardoor hij vijandige omgevingen kan koloniseren waar weinig andere bacteriën kunnen overleven.
1.2. Arsenaal van Virulentie: Van Toxines tot Enzymen
Het pathogene vermogen van P. aeruginosa ligt niet in één enkele toxine, maar in een complex en redundant arsenaal van virulentiefactoren die in synergie werken om weefsels binnen te dringen, aan de immuunrespons te ontsnappen en cellulaire schade te veroorzaken.
Tot de bekendste factoren behoren zijn pigmenten. Pyocyanine, een blauwgroene pigment dat zijn karakteristieke kleur geeft aan “pyocyanische” pus, is niet alleen een visuele marker. Het oefent krachtige pro-inflammatoire effecten uit op fagocyten en verandert de immuunfuncties van epitheelcellen, waarbij het actief bijdraagt aan de pathogenese. Weefinvasie wordt op haar beurt vergemakkelijkt door een batterij extracellulaire enzymen. Elastase breekt collageen en elastine af, belangrijke componenten van de extracellulaire matrix, terwijl alkalisch protease de vorming van fibrine verstoort, waardoor het opsluiten van de infectie wordt verhinderd. Fosfolipasen breken de fosfolipiden van celmembranen af, wat leidt tot cellulaire lysis.
Aan dit arsenaal worden krachtige toxines toegevoegd. De cytotoxine (of leucocidine) en de hemolysines richten zich op en vernietigen immuuncellen en erytrocyten. Bovendien gebruikt P. aeruginosa geavanceerde secretiesystemen, zoals het type III-secretiesysteem (T3SS), dat werkt als een moleculaire spuit om toxische effectoren (exotoxines S en A) rechtstreeks in het hart van de gastheercellen te injecteren. Deze exotoxines verlammen cellulaire functies, met name fagocytose, en induceren gelokaliseerde weefselnecrose, waardoor een omgeving wordt gecreëerd die gunstig is voor bacteriële proliferatie.
1.3. Biofilmvorming: Een Bacteriële Vesting
Misschien wel de meest bepalende virulentiefactor in de chroniciteit van infecties met P. aeruginosa is zijn vermogen om een biofilm te vormen. Dit is geen eenvoudige aggregatie van bacteriën, maar een zeer georganiseerde microbiële gemeenschap, ingebed in een zelf geproduceerde matrix van exopolysacchariden, voornamelijk samengesteld uit alginaat. Deze viskeuse matrix verankert de bacteriën stevig aan het oppervlak van de gehoorgang of de geulcereerde huid en vormt een ware vesting.
Deze structuur biedt de bacterie meerdere voordelen. Ten eerste vormt het een fysieke barrière die het beschermt tegen fagocytaire cellen van het immuunsysteem en de penetratie van antibiotica aanzienlijk beperkt. Studies hebben aangetoond dat bacteriën georganiseerd in een biofilm honderden, zelfs duizenden keren resistenter kunnen zijn tegen antimicrobiële middelen dan hun planktonische (vrije) tegenhangers. Ten tweede communiceren de bacteriën binnen de biofilm met elkaar via een systeem van chemische signalen genaamd quorum sensing. Dit mechanisme, afhankelijk van de celdichtheid, stelt hen in staat om de expressie van virulentiegenen en verdedigingsstrategieën collectief te coördineren, waarbij ze zich gedragen als een meercellig organisme.
De klinische impact van deze strategie is groot. De prevalentie van biofilmvorming door klinische isolaten van P. aeruginosa afkomstig van hondenooronstekingen is extreem hoog, gerapporteerd in 40% tot meer dan 90% van de gevallen volgens studies. Een grote Europese studie onthulde zelfs dat 82% van de isolaten in staat was sterke biofilms te vormen. Dit vermogen is een directe oorzaak van therapeutisch falen, persistentie van de infectie ondanks een ogenschijnlijk aangepaste antibiotherapie, en het ontstaan van chronische destructieve ontsteking.
1.4. Mechanismen van Antibioticaresistentie: Intrinsieke en Verworven Strategieën
Het formidabele vermogen van P. aeruginosa om te weerstaan aan antibiotica berust op een dubbele strategie: een natuurlijke (intrinsieke) resistentie en een uitzonderlijk aanpassingsvermogen (verworven resistentie).
De intrinsieke resistentie is een inherent kenmerk van de soort. Het is voornamelijk te wijten aan de lage permeabiliteit van zijn buitenmembraan, die de intrede van talrijke moleculen beperkt. Hieraan wordt een arsenaal van effluxpompen toegevoegd, membraaneiwitten die actief antibiotica uit de cel pompen voordat ze hun doelwit bereiken. Ten slotte geeft P. aeruginosa constitutief een chromosomaal β-lactamase (AmpC) tot expressie, een enzym dat in staat is bepaalde penicillines en cefalosporines te inactiveren.
De verworven resistentie is nog zorgwekkender. Het is het resultaat van ofwel spontane chromosomale mutaties, ofwel, vaker, de verwerving van mobiel genetisch materiaal (plasmiden, transposons) door horizontale overdracht van andere bacteriën. Deze mechanismen stellen de bacterie in staat resistenties te ontwikkelen tegen klassen van antibiotica waartegen zij aanvankelijk gevoelig was, wat leidt tot het ontstaan van multiresistentie (MDR) fenotypes. De belangrijkste verworven mechanismen omvatten de productie van aanvullende inactiverende enzymen (zoals breedspectrum β-lactamasen of carbapenemases), de modificatie van het doelwit van het antibioticum (bijvoorbeeld mutaties in de genen van DNA-gyrase die resistentie tegen fluoroquinolonen verlenen) of overexpressie van effluxpompen.
Deze combinatie van aggressieve virulentie, bescherming door de biofilm en meerdere resistentiemechanismen maakt van P. aeruginosa een bijzonder moeilijk uit te roeien pathogeen. Zijn klinisch succes is niet het resultaat van één enkele factor, maar van een geïntegreerde en synergistische overlevingsstrategie. De bacterie gebruikt eerst zijn enzymen en toxines om zich te vestigen en weefsels te beschadigen. Vervolgens bouwt hij zijn vesting, de biofilm, om zichzelf te beschermen tegen de eerste golven van afweer van de gastheer en behandelingen. Beschut heeft hij de tijd om resistentiegenen te ontwikkelen en uit te wisselen, waardoor hij zich bewapent voor toekomstige aanvallen. Elke therapeutische benadering die geen rekening houdt met deze globale strategie is onvermijdelijk gedoemd te mislukken. De behandeling moet daarom multimodaal zijn en tegelijkertijd gericht op het ontmantelen van de vesting, het neutraliseren van de pathogenen en het herstellen van de schade toegebracht aan de gastheer.
Tabel 1: Belangrijke Virulentiefactoren van P. aeruginosa en Hun Pathogene Rollen
|
Virulentiefactor |
Categorie |
Belangrijkste Pathogene Rol |
|
Pyocyanine |
Pigment |
Verstoring van de immuunrespons, oxidatieve stress, pro-inflammatoire effecten |
|
Elastase, Alkalisch protease |
Extracellulaire enzymen |
Vernietiging van extracellulaire matrix (collageen, elastine), weefinvasie |
|
Fosfolipase C |
Extracellulair enzym |
Lysis van gastheercellen door afbraak van lipidemembranen |
|
Exotoxine A, Exoenzym S |
Toxines (Type III-secretiesysteem) |
Remming van eiwitssynthese, apoptose van gastheercellen, verlamming van fagocyten |
|
Lipopolysaccharide (LPS) |
Membraancomponent |
Inductie van een sterke inflammatoire respons, septische shock |
|
Alginaat / Biofilm |
Beschermende matrix |
Bescherming tegen antibiotica en het immuunsysteem, adhesie, chronische persistentie |
|
Effluxpompen |
Resistentiemechanisme |
Actieve uitstoot van meerdere klassen antibiotica uit de bacteriële cel |
|
β-lactamasen (AmpC, enz.) |
Resistentie-enzymen |
Enzymatische inactivatie van antibiotica uit de β-lactam familie |
2. Klinische Manifestaties en Epidemiologie
2.1. Otitis door Pseudomonas aeruginosa
Otitis door Pseudomonas aeruginosa vertegenwoordigt een van de ernstigste en meest frustrerende klinische entiteiten in de hondendermatologie. Het is cruciaal te begrijpen dat het slechts zeer zelden een primaire infectie is. Het is bijna systematisch een complicatie van een chronische externe otitis of recidiverende otitis, aanvankelijk veroorzaakt door proliferatie van andere agentia, typisch gisten (Malassezia pachydermatis) of coccen (Staphylococcus pseudintermedius). De progressie naar een infectie met Pseudomonas is een echte pathologische escalatie, bevorderd door een geheel van factoren. Predisponerende factoren (oorconformatie met een nauwe gehoorgang of hangende oorschelp, overmatige vochtigheid), primaire factoren (de oorspronkelijke oorzaak van de ontsteking, zoals atopische dermatitis, voedselallergie of een vreemd voorwerp) en in stand houdende factoren (pathologische veranderingen van de gehoorgang zoals hyperplasie van cerumineuze klieren, stenose, of een ruptuur van het trommelvlies) creëren een ideale micro-omgeving voor kolonisatie door deze opportunistische pathogeen.
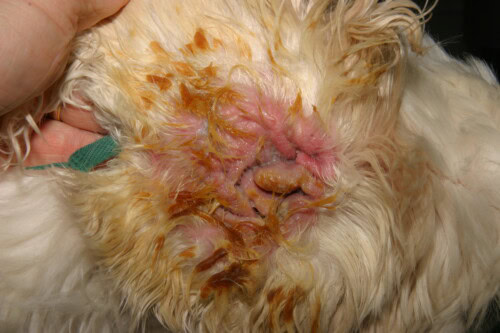
Ernstige Pseudomonas Otitis bij een Cocker Spaniel
De klinische presentatie is vaak karakteristiek. De aandoening is vaak unilateraal, hoewel het bilateraal kan zijn in een context van onderliggende allergische ziekte. Het manifesteert zich door intense oorpijn, vaak meer uitgesproken dan pruritus, ernstige erythemateuze ontsteking van de gehoorgang, en ulceraties van het epitheel. Het meest suggestieve teken is de aard van het exsudaat: het is typisch overvloedig, mucoïde of purulent, kwalijk riekend, en van een karakteristieke geelgroene kleur door de productie van bacteriële pigmenten. In ernstige gevallen kan dit exsudaat hemorrhagisch zijn. Zorgvuldig onderzoek van de oorschelp en de ingang van de gehoorgang kan de aanwezigheid van kleverige plekken onthullen, een directe klinische manifestatie van de bacteriële biofilm. Een belangrijke en frequente complicatie is de uitbreiding van de infectie naar het middenoor. Men schat dat meer dan 80% van de honden met chronische externe otitis door Pseudomonas een gelijktijdige otitis media vertoont. Deze kan zich manifesteren door neurologische tekenen zoals het syndroom van Horner, een verlamming van de nervus facialis of vestibulaire stoornissen.
Epidemiologisch gezien is externe otitis een extreem veel voorkomende aandoening die tussen 10% en 20% van de hondenpopulatie treft. Binnen deze populatie stelt P. aeruginosa zich op als de meest frequent geïsoleerde pathogeen in chronische en hardnekkige gevallen, geassocieerd met bijna 35% van deze ernstige vormen. Andere studies, uitgevoerd op specifieke populaties van honden met otitis, rapporteren prevalenties van 25% tot meer dan 50%.
2.2. Pyodermitis door Pseudomonas aeruginosa
Hoewel minder frequent dan otitis, zijn pyodermitis door P. aeruginosa vaak spectaculaire en ernstige aandoeningen. Ze presenteren zich over het algemeen onder twee hoofdvormen.
De acute diepe pyodermitis is de meest dramatische vorm. Het kenmerkt zich door het plotselinge verschijnen van extreem pijnlijke laesies, klassiek gelokaliseerd langs de ruglijn. Klinisch onderzoek toont meerdere circinaire ulcera (ringvormig), hemorrhagische korsten en furunkels die een bloederig exsudaat kunnen laten lekken. De algemene toestand van het dier is vaak aangetast, met apathie en koorts.
De intertrigo (of huidploidermatitis) door Pseudomonas is een andere presentatie. Het ontwikkelt zich in gebieden van huidplooien waar maceratie en wrijving gunstige omstandigheden creëren (gezichtsplooien bij brachycefale rassen, staartplooi, vulvaplooien). De laesies bestaan uit erosies en diepe ulceraties, bedekt met een groenachtig, dik en bijzonder kleverig exsudaat, zeer suggestief voor de betrokkenheid van deze kiem.
De exacte prevalentie van pyodermitis door Pseudomonas is minder goed gedocumenteerd dan die van otitis. Studies over huidinfecties bij honden hebben echter P. aeruginosa geïdentificeerd in ongeveer 11% tot 13% van de gevallen. Een studie uitgevoerd in Roemenië over oppervlakkige huidinfecties isoleerde de kiem in bijna 34% van de pyodermitismonsters.
Het optreden van een infectie met P. aeruginosa, of het nu in het oor of op de huid is, moet door de clinicus worden geïnterpreteerd als een alarmsignaal. Het is geen toevallige gebeurtenis, maar het hoogtepunt van een pathologische cascade. Chroniciteit is de belangrijkste risicofactor. Aanhoudende ontsteking, vochtigheid, en vooral herhaalde antibioticabehandelingen, vaak met breed spectrum, creëren een intense selectiedruk. Ze elimineren de beschermende commensale flora en de gevoelige pathogenen, waardoor P. aeruginosa, intrinsiek resistenter en perfect aangepast aan deze vijandige en gemodificeerde omgeving, vrij spel krijgt. Daarom is de identificatie van P. aeruginosa niet het einde van de diagnose, maar het begin van een grondigere onderzoek. Het vereist een rigoureus onderzoek naar de primaire oorzaak (allergie, endocriene stoornis, enz.) die deze “crisis” mogelijk heeft gemaakt. Zonder het beheer van deze initiële factor zal elke poging tot behandeling van de Pseudomonas-infectie, zelfs met het krachtigste antibioticum, slechts een tijdelijk uitstel zijn voor een onvermijdelijk recidief.
3. Beredeneerde Diagnostische Benadering
Het effectieve beheer van een infectie met P. aeruginosa berust op een gestructureerde en hiërarchische diagnostische aanpak. Het doel is niet alleen het identificeren van de pathogeen, maar ook het begrijpen van de context van zijn ontwikkeling, het evalueren van de omvang van de laesies en het begeleiden van een gerichte en rationele therapie.
3.1. Klinisch en Otoscopisch Onderzoek: Cruciale Initiële Stappen
Elke diagnostische aanpak begint met een rigoureuze anamnese en een volledig klinisch onderzoek. De ondervraging van de eigenaar moet op zoek gaan naar tekenen van onderliggende ziekten, met name pruritus buiten de oren, spijsverteringsstoornissen of recidiverende huidinfecties die wijzen op atopische dermatitis of voedselallergie. Tekenen van polyurie-polydipsie of gewichtstoename kunnen wijzen op een endocrinopathie. Het dermatologisch onderzoek moet uitputtend zijn, omdat otitis vaak slechts een van de manifestaties is van een meer globale dermatose.
Het otoscopisch onderzoek is een fundamentele stap. Het gebruik van een video-otoscoop is ideaal, omdat het een superieure vergroting, verlichting en registratiecapaciteit biedt, wat nauwkeurige evaluatie en monitoring vergemakkelijkt. Otoscopie maakt het mogelijk de toestand van de uitwendige gehoorgang te beoordelen: mate van erytheem, aanwezigheid van ulceraties, weefselproliferaties (stenose), of massa’s. Het is ook onmisbaar voor het evalueren van de integriteit van het trommelvlies. Een gescheurd, uitpuilend of verkleurd membraan is een sterk teken van aantasting van het middenoor. De visualisatie van purulent exsudaat en ulcera is zeer suggestief voor een infectie door Gram-negatieve bacillen.
3.2. Cytologisch Onderzoek: Een Eerstelijns Diagnostisch Instrument
Het cytologisch onderzoek van het oor is het belangrijkste, snelste en meest rendabele aanvullende onderzoek in het beheer van otitis. Het moet systematisch worden uitgevoerd bij elke consultatie voor otitis. Het monster wordt afgenomen met behulp van een wattenstaafje, waarbij wordt geprobeerd de overgang tussen de verticale en horizontale gehoorgang te bereiken, waar de afscheidingen het meest representatief zijn voor de infectie. Het monster wordt vervolgens uitgesmeerd op een objectglas, gekleurd (bijvoorbeeld met een snelle Romanowsky-type kleuring) en onder de microscoop onderzocht.
In de context van een infectie met P. aeruginosa zijn de resultaten vaak karakteristiek. De observatie van staafvormige bacteriën (bacillen), vaak in grote aantallen, is het belangrijkste aanwijzende teken. Deze bacillen gaan typisch gepaard met een dichte inflammatoire populatie, voornamelijk bestaande uit gedegenereerde neutrofielen, wat wijst op een actieve en purulente infectie. Cytologie biedt een diagnostische en therapeutische oriëntatie die bijna onmiddellijk is, waardoor een gerichte topische behandeling tegen Gram-negatieve bacillen kan worden gestart zonder te wachten op de resultaten van een kweek.
3.3. Bacteriële Kweek en Antibiogram: Indicaties en Afnameprotocol
De bacteriële kweek met antibiogram is geen routine-onderzoek voor een eerste niet-gecompliceerde otitis. De voorschrijving moet beredeneerd zijn en voorbehouden voor specifieke klinische situaties waar het cruciale informatie biedt voor de vervolgbehandeling:
- Bevestigde aanwezigheid van bacillen bij cytologisch onderzoek, vooral als de infectie chronisch of recidiverend is.
- Falen van een goed uitgevoerde empirische eerstelijnsbehandeling.
- Noodzaak om een systemische antibiotherapie te overwegen, met name in geval van bewezen otitis media of geassocieerde diepe pyodermitis. In dit geval is het antibiogram onmisbaar om de keuze van het molecuul te begeleiden.
Het afnameprotocol is kritiek voor de betrouwbaarheid van het resultaat. Het monster moet op de meest aseptische manier worden afgenomen, idealiter in het diepe gedeelte van de gehoorgang. Bij verdenking van otitis media met een intact trommelvlies is de enige manier om een representatief monster van de bulla tympanica te verkrijgen het uitvoeren van een myringotomie. Deze handeling, uitgevoerd onder algemene anesthesie en video-otoscopische begeleiding, bestaat uit het steriel perforeren van het trommelvlies om de inhoud van het middenoor te aspireren voor cytologische analyse en kweek.
3.4. Medische Beeldvorming bij de Exploratie van Otitis Media
Wanneer aantasting van het middenoor wordt vermoed (op basis van klinische tekenen, otoscopie of therapeutisch falen), wordt medische beeldvorming een essentieel diagnostisch instrument. Het maakt het mogelijk de aantasting te bevestigen, de ernst ervan te evalueren en een eventuele chirurgische interventie te plannen.
De CT-scan (computertomografie of CT-scan) wordt beschouwd als de beeldvormingsmodaliteit bij uitstek. Het biedt een uitstekende resolutie voor het visualiseren van botstructuren, met name de wand van de bulla tympanica (onderzoek naar botlyse) en de gehoorbeentjes, evenals voor het detecteren van de aanwezigheid van vloeistof of abnormaal zacht weefsel in het middenoor. Magnetische resonantiebeeldvorming (MRI) is een alternatief dat betere visualisatie van zachte weefsels biedt en bijzonder geïndiceerd is bij verdenking van een tumormassa of uitbreiding van de infectie naar omliggende zenuwstructuren.
Deze sequentiële aanpak, gaande van snelle cytologie tot geavanceerde beeldvorming, belichaamt een rationele diagnostische benadering. Elk aanvullend onderzoek wordt niet willekeurig voorgeschreven, maar is gericht op het beantwoorden van een specifieke klinische vraag die zich voordoet in een bepaalde fase van het proces. Cytologie oriënteert de initiële behandeling. Het falen van deze behandeling roept de vraag van resistentie op (beantwoord door de kweek) of anatomische uitbreiding (beantwoord door de CT-scan). Deze hiërarchisering voorkomt niet-gerechtvaardigde therapeutische escalatie en bevordert een weloverwogen gebruik van antibiotica en dure onderzoeken.
4. Geïntegreerde Therapeutische Strategieën
De behandeling van infecties met P. aeruginosa is een veeleisend proces dat een multimodale en volhardende aanpak vereist. Succes berust niet op één “wondermolecuul”, maar op een geïntegreerde strategie gericht op het elimineren van de pathogeen, het beheersen van de ontsteking, het corrigeren van onderliggende factoren en het herstellen van een gezonde ooromgeving.
4.1. Fundamentele Principes: Beheer van de Primaire Oorzaak en Controle van Ontsteking
Het meest fundamentele principe, en toch soms verwaarloosd, is dat de langetermijnbehandeling van de infectie met Pseudomonas onlosmakelijk verbonden is met de identificatie en het beheer van de primaire oorzaak van de otitis. Of het nu gaat om een allergie, een endocrinopathie of een massa, de controle ervan is de enige garantie tegen recidieven. De infectie met Pseudomonas is een gevolg; alleen het gevolg behandelen zonder de oorzaak aan te pakken is een therapeutische impasse.
Tegelijkertijd is de controle van de ontsteking een pijler van de behandeling. Chronische ontsteking veroorzaakt oedeem, pijn, hyperplasie van de talg- en cerumineuze klieren, en stenose van de gehoorgang. Deze veranderingen bestendigen de infectie en verhinderen de penetratie van topische behandelingen. Het gebruik van glucocorticoïden, topisch en/of systemisch (bijvoorbeeld prednisolon in anti-inflammatoire dosis), is daarom cruciaal in de initiële fase. Ze maken het mogelijk de gehoorgang te “heropenen”, de productie van exsudaat te verminderen, het comfort van het dier te verbeteren en bijgevolg de effectiviteit van antimicrobiële middelen te verhogen.
4.2. Topische Therapie: Hoeksteen van de Behandeling
Topische therapie staat centraal in de therapeutische strategie, omdat deze alleen het mogelijk maakt concentraties van antimicrobiële middelen op de plaats van infectie te bereiken die veel hoger zijn dan die verkregen via systemische toediening. De effectiviteit hangt af van twee sleutelstappen: reiniging en toepassing van gerichte middelen.
De oorreiniging is een niet-onderhandelbare stap. Purulent exsudaat en de biofilm werken als een fysieke barrière en kunnen bepaalde antibiotica, met name aminoglycosiden, chemisch inactiveren. Een initiële grondige reiniging, uitgevoerd onder algemene anesthesie met overvloedige irrigatie, is vaak onmisbaar om het merendeel van het debris te verwijderen. Vervolgens zijn regelmatige thuisreinigingen door de eigenaar noodzakelijk om de gehoorgang schoon te houden.
De effectiviteit van topische therapie kan aanzienlijk worden verhoogd door het gebruik van oplossingen die Tris-EDTA bevatten. EDTA (ethyleendiaminetetra-azijnzuur) is een chelaatvormer die zich bindt aan metaalionen (calcium, magnesium) die essentieel zijn voor de stabiliteit van het buitenmembraan van Gram-negatieve bacteriën. Door dit membraan te destabiliseren, maakt Tris-EDTA het permeabeler voor antibiotica, waardoor hun werking wordt versterkt. Studies hebben aangetoond dat het de effectiviteit van fluoroquinolonen en aminoglycosiden tegen P. aeruginosa significant verhoogt. Het optimale protocol bestaat uit het indruppelen van de Tris-EDTA-oplossing in de gehoorgang en 20 tot 30 minuten wachten voordat het antibioticum wordt toegepast, om de chelaatvormer de tijd te geven om te werken.
De keuze van het topische antimicrobiële middel moet weloverwogen zijn. Verschillende opties zijn beschikbaar:
- De fluoroquinolonen (marbofloxacine, enrofloxacine) en de aminoglycosiden (gentamicine, amikacine) zijn gangbare en vaak effectieve keuzes. Voorzichtigheid is geboden met aminoglycosiden in geval van trommelvliesruptuur vanwege hun potentiële ototoxiciteit.
- De polymyxine B is een ander effectief antibioticum tegen P. aeruginosa.
- De zilversulfadiazine (SSD) is een bijzonder interessante optie, met name tegen multiresistente stammen. In de vorm van een 1% crème heeft het uitstekende in vitro activiteit aangetoond tegen honden-isolaten van P. aeruginosa, met zeer lage minimale remmende concentraties (MIC) (1-64 µg/mL), veel lager dan de concentratie van de commerciële preparaten. Het werkingsmechanisme, gericht op de celwand en het celmembraan, is anders dan dat van veel andere antibiotica.
4.3. Systemische Antibiotherapie: Indicaties, Keuze en Risico’s
Systemische antibiotherapie is geen eerstelijnsbehandeling voor externe otitis, zelfs met Pseudomonas. De concentraties die worden bereikt in het cerumen en het epitheel van de gehoorgang zijn vaak onvoldoende. Het gebruik ervan moet worden voorbehouden voor specifieke en gerechtvaardigde indicaties:
- Otitis media bevestigd door beeldvorming of otoscopie.
- Diepe pyodermitis geassocieerd.
- Ontsteking en weefselhyperplasie zo ernstig dat ze elke effectieve topische toepassing verhinderen.
- Bewezen falen van een agressieve en goed uitgevoerde topische behandeling.
De keuze van het molecuul moet absoluut worden geleid door een antibiogram.
- De fluoroquinolonen zijn de enige oraal beschikbare klasse met betrouwbare activiteit. Er zijn echter hoge doses, buiten vergunning, vereist om effectief te zijn tegen P. aeruginosa: enrofloxacine op 10-20 mg/kg/dag en marbofloxacine op 5,5 mg/kg/dag. Het moet worden opgemerkt dat resistentie snel kan ontstaan tijdens de behandeling.
- De parenterale (injecteerbare) opties omvatten derdegeneratie cefalosporines (zoals ceftazidime) en aminoglycosiden (amikacine, gentamicine). Het systemische gebruik van aminoglycosiden is beperkt door hun risico op nefrotoxiciteit en ototoxiciteit, en vereist perfecte hydratatie van het dier evenals monitoring van de nierfunctie.
- De carbapenems (imipenem, meropenem) en de anti-pseudomonas penicillines (ticarcilline) zijn laatste redmiddel antibiotica, alleen te gebruiken voor gedocumenteerde multiresistente infecties, met inachtneming van de principes van antibiotic stewardship om hun effectiviteit in humane en veterinaire geneeskunde te behouden.
- Merk op dat deze laatste moleculen moeten worden gebruikt in overeenstemming met de geldende regelgeving en de aanbevelingen van elk land, bijvoorbeeld de GEDAC voor wat Frankrijk betreft.
Tabel 2: Doseringen van Systemische Anti-Pseudomonas Antibiotica bij de Hond
|
Molecuul |
Klasse |
Dosering (route) |
Klinische Opmerkingen / Voorzorgsmaatregelen |
|
Enrofloxacine |
Fluoroquinolon |
10–20 mg/kg/dag (PO, IV, SC) |
Vereist hoge doses. Resistentie kan zich snel ontwikkelen. |
|
Marbofloxacine |
Fluoroquinolon |
5,5 mg/kg/dag (PO) |
Maximale dosis vereist voor effectiviteit tegen stammen met intermediaire gevoeligheid. |
|
Amikacine |
Aminoglycoside |
15–30 mg/kg/dag (IV, IM, SC) |
Risico op nefrotoxiciteit en ototoxiciteit. Goede hydratatie verzekeren en nierfunctie monitoren. |
|
Gentamicine |
Aminoglycoside |
10–14 mg/kg/dag (IV, IM, SC) |
Hoger toxiciteitsrisico dan amikacine. Monitoring vereist. |
4.4. Kritische Interpretatie van het Antibiogram volgens CLSI VET-normen
Het antibiogram is een krachtig instrument, maar de interpretatie ervan mag niet passief zijn. Het Clinical and Laboratory Standards Institute (CLSI) heeft onlangs een belangrijke update gepubliceerd van de kritische drempels (breakpoints) voor fluoroquinolonen bij honden, die hun interpretatie radicaal verandert.
De oude drempels, die hoger waren, konden een stam classificeren als “Gevoelig” (S) die niet zou reageren op een behandeling met standaarddosis. De nieuwe drempels zijn veel lager en introduceren een nieuwe categorie: “Gevoelig-Dosisafhankelijk” (SDD). Deze categorie geeft aan dat een stam met succes kan worden behandeld, maar alleen als de hoogste dosis van het goedgekeurde doseringsinterval wordt gebruikt.
Deze evolutie transformeert het antibiogram van een eenvoudig “S/I/R”-rapport naar een echte voorschrijfgids. Geconfronteerd met een stam geclassificeerd als SDD, weet de clinicus dat hij de maximale aanbevolen dosis moet voorschrijven (bijvoorbeeld 20 mg/kg/dag voor enrofloxacine) om een kans op klinisch succes te hebben. Het gebruik van een standaarddosis tegen een SDD-stam is een voorspelbare oorzaak van therapeutisch falen en selectie van resistentie.
Tabel 3: Herziene CLSI VET Kritische Drempels (2023) voor Enrofloxacine en Marbofloxacine bij Honden (Orale Route)
|
Antibioticum |
Categorie en MIC-drempel (µg/mL) |
Overeenkomstige dosis |
|
Enrofloxacine (herzien) |
S ≤ 0.06 |
5 mg/kg/dag |
|
SDD 0.12–0.25 |
10–20 mg/kg/dag |
|
|
R ≥ 0.5 |
– |
|
|
Marbofloxacine (herzien) |
S ≤ 0.12 |
2,8 mg/kg/dag |
|
SDD 0.25 |
5,5 mg/kg/dag |
|
|
R ≥ 0.5 |
– |
Uiteindelijk moet de therapeutische strategie niet worden gezien als een eenvoudig “antibioticumgevecht” maar als een “ecosysteembeheer”. Het doel is niet alleen het uitroeien van P. aeruginosa, maar het herstellen van een huid- of ooromgeving waarin het niet meer kan prolifereren. Reiniging, Tris-EDTA en anti-inflammatoire middelen veranderen de fysieke, chemische en immunologische omgeving. De behandeling van de primaire oorzaak corrigeert de fundamentele disbalans. In dit schema zijn antibiotica slechts een instrument, vaak tijdelijk, om de bacteriële belasting te verminderen terwijl de andere maatregelen het evenwicht herstellen. Succes wordt minder gemeten aan de genezing van de infectieuze episode dan aan de preventie van het recidief.
5. Beheer van Multiresistente Infecties en Toekomstperspectieven
Het ontstaan van stammen van P. aeruginosa multiresistent (MDR) vormt de ultieme uitdaging in de veterinaire dermatologie. Geconfronteerd met een antibiogram dat weinig of geen gevoeligheden toont, moet de clinicus het idee van een eenvoudige oplossing loslaten en alternatieve en gecombineerde strategieën adopteren, terwijl hij zich richt op therapeutische innovaties die de strijd tegen bacteriële infecties herdefiniëren.
5.1. Gecombineerde Strategieën voor Multiresistente (MDR) Stammen
Het beheer van een MDR-infectie met P. aeruginosa berust op een intensivering van de multimodale aanpak. Elke component van de behandeling wordt kritiek. Een rigoureuze en herhaalde mechanische reiniging, vaak onder anesthesie, is de eerste stap om de biofilm fysiek te ontmantelen en de bacteriële belasting te verminderen. Het systematische gebruik van Tris-EDTA als voorbehandeling wordt niet langer een optie maar een noodzaak om te proberen een gevoeligheid, zelfs gedeeltelijk, voor antibiotica te herstellen.
De keuze van topische middelen moet creatief zijn en gebaseerd op de weinige resterende opties. Zilversulfadiazine is vaak een uitstekende empirische keuze in deze context. De extemporaan bereiding van topische oplossingen op basis van injecteerbare antibiotica, zoals ticarcilline of amikacine, kan worden overwogen, hoewel de stabiliteit van deze preparaten een zorg is. Systemische antibiotherapie, indien absoluut noodzakelijk, moet nauwgezet worden geleid door het antibiogram, waarbij moleculen van laatste redmiddel worden overwogen na een rigoureuze beoordeling van de baten-risicoverhouding.
5.2. Biofilmverstoring: De Rol van N-acetylcysteïne (NAC)
De erkenning van de biofilm als een vesting die bacteriën beschermt, heeft de weg vrijgemaakt voor onderzoek naar “anti-biofilm”-middelen. N-acetylcysteïne (NAC), een welbekend mucolytisch middel, is naar voren gekomen als een zeer veelbelovende kandidaat. In vitro studies hebben aangetoond dat NAC niet alleen directe antibacteriële activiteit bezit tegen otitispathogenen, inclusief P. aeruginosa, maar vooral in staat is de biofilmmatrix te verstoren, deze af te breken en zo de bacteriën die het herbergt bloot te stellen.
De in vitro gegevens zijn overtuigend: NAC remt de groei van P. aeruginosa bij minimale remmende concentraties (MIC) van 5 tot 20 mg/mL, niveaus die als veilig worden beschouwd en haalbaar zijn bij topische toepassing. De combinatie met Tris-EDTA zou synergetische werking kunnen bieden, waarbij Tris-EDTA de bacteriële wand verzwakt terwijl NAC de extracellulaire matrix ontmantelt. Hoewel prospectieve klinische studies nog steeds nodig zijn om de effectiviteit in vivo te valideren, vertegenwoordigt NAC een adjuvante therapeutische optie van groot belang voor chronische infecties en infecties met biofilm, als aanvulling op antimicrobiële behandelingen.
5.3. Innovatieve Therapieën: Faagtherapie als Veelbelovend Alternatief
Geconfronteerd met de impasse van antibioticaresistentie, wendt de wetenschappelijke gemeenschap zich tot radicaal verschillende benaderingen, en faagtherapie is een van de meest veelbelovende. Deze techniek gebruikt bacteriofagen (of fagen), virussen die de natuurlijke roofdieren van bacteriën zijn. Zogenaamde “lytische” fagen infecteren een specifieke doelbacterie, repliceren zich binnenin en laten deze vervolgens barsten (lysis), waarbij tientallen nieuwe virusdeeltjes vrijkomen die klaar zijn om naburige bacteriën te infecteren.
De voordelen van deze benadering zijn veelvoudig. Fagen bezitten een hoge specificiteit, waarbij ze alleen de pathogene bacterie targeten zonder de gunstige microflora van de gastheer aan te tasten. Ze hebben het vermogen om zich te zelf-repliceren op de plaats van infectie zolang hun doelwit aanwezig is. Vooral zijn ze effectief tegen multiresistente bacteriën, omdat hun werkingsmechanisme volledig onafhankelijk is van de gevoeligheid voor antibiotica. Bovendien produceren veel fagen enzymen die in staat zijn de matrix van biofilms af te breken, waardoor ze deze beschermende structuur kunnen penetreren.
De faagtherapie is momenteel een extreem actief onderzoeksgebied in de veterinaire geneeskunde. In vitro studies en gepubliceerde casusrapporten hebben zeer bemoedigende resultaten getoond in de behandeling van huidinfecties, otitis en chirurgische wondinfecties met P. aeruginosa MDR bij honden en katten. Klinische studies zijn aan de gang om de effectiviteit en veiligheid van faagcocktails rigoureus te evalueren. De synergetische combinatie van fagen en antibiotica wordt ook onderzocht, waarbij de faag de bacteriële populatie verzwakt, waardoor deze kwetsbaarder wordt voor het antibioticum.
De strijd tegen P. aeruginosa MDR illustreert een belangrijke strategische evolutie. We gaan van een logica van “brute kracht”, bestaande uit het zoeken naar steeds krachtigere antibiotica, naar een logica van “asymmetrische oorlogvoering”, die gericht is op het exploiteren van de structurele en biologische zwakheden van de bacterie. In plaats van te proberen de muren van de vesting te doorbreken met een grotere stormram, zijn de nieuwe strategieën gericht op het oplossen van het cement dat de stenen bij elkaar houdt (NAC) of het sturen van gespecialiseerde agenten die de verdediging kunnen omzeilen (fagen). De toekomst van het beheer van deze infecties ligt waarschijnlijk niet in één “super-antibioticum”, maar in de kunst van het intelligent combineren van deze nieuwe wapens om de geavanceerde verdediging van deze geduchte tegenstander te ontmantelen.
Conclusie en Toekomstige Onderzoeksrichtingen
Het beheer van pyodermitis en otitis door Pseudomonas aeruginosa bij de hond vertegenwoordigt een paradigma van de moderne infectieziekteleer, waar het begrijpen van de biologie van de pathogeen en zijn interacties met de gastheer de sleutel is tot therapeutisch succes. Deze synthese heeft benadrukt dat P. aeruginosa niet gewoon een infectieus agens is, maar een zeer adaptieve opportunistische pathogeen, waarvan effectief beheer het simpele voorschrijven van antibiotica overstijgt. Succes berust op een holistische en nauwgezette aanpak, waarvan de pijlers zijn: een nauwkeurige en hiërarchische diagnose, geïnitieerd door cytologie; de imperatieve controle van de onderliggende primaire oorzaak en ontsteking; een aggressieve topische therapie die mechanische reiniging combineert met versterkende middelen zoals Tris-EDTA; en een verstandig en weloverwogen gebruik van systemische antibiotherapie, geleid door een antibiogram dat wordt geïnterpreteerd in het licht van de meest recente normen en farmacodynamische concepten.
Het tijdperk van empirische en langdurige antibiotherapie loopt ten einde en wordt vervangen door een strategische benadering die het beheer van het huid- en oorecosysteem integreert. Er blijven echter vele vragen bestaan en belangrijke uitdagingen, met name de opkomst van multiresistentie, vereisen voortdurend en innovatief onderzoek. Verschillende toekomstige onderzoeksrichtingen lijken prioriteit te hebben om het klinische beheer te verbeteren:
- Ontwikkeling en klinische validatie van synergetische topische formuleringen: Het is cruciaal om prospectieve, gerandomiseerde en gecontroleerde klinische studies uit te voeren om de effectiviteit in vivo van formuleringen die anti-biofilm-middelen (zoals N-acetylcysteïne) en antimicrobiële middelen combineren te evalueren. Het aantonen van klinische synergie zou het mogelijk maken nieuwe behandelingsstandaarden voor chronische infecties vast te stellen.
- Klinische studies over faagtherapie: Faagtherapie vertegenwoordigt een veelbelovend alternatief, maar het potentieel ervan moet worden gevalideerd door rigoureuze studies. De oprichting van goed gekarakteriseerde faagbanken en de uitvoering van klinische studies die de effectiviteit en veiligheid van faagcocktails voor de behandeling van infecties met P. aeruginosa MDR evalueren, is een absolute prioriteit.
- Studie van het oorbiomicrobioom: Een beter begrip van de dysbiose die voorafgaat aan en de kolonisatie door P. aeruginosa bevordert, is noodzakelijk. Analyse van het oorbiomicrobioom bij gezonde en atopische honden zou het mogelijk kunnen maken risico-markers te identificeren en het potentieel van microbioom-modulerende therapieën, zoals topische probiotica, in preventie te verkennen.
- Ontwikkeling van snelle diagnostische instrumenten: De ontwikkeling van snelle point-of-care diagnostische tests die binnen enkele minuten niet alleen de aanwezigheid van P. aeruginosa kunnen detecteren maar ook belangrijke genetische resistentiemarkers, zou het mogelijk maken om veel eerder een gerichte therapie in te stellen, de prognose te verbeteren en de selectiedruk te beperken.
- Farmacokinetiek en farmacodynamiek van topische behandelingen: Gegevens over de diffusie en persistentie van topische antimicrobiële middelen in de ontstoken gehoorgang en in aanwezigheid van biofilm zijn verrassend schaars. Gerichte PK/PD-studies zijn nodig om concentraties, formuleringen en toedieningsfrequenties te optimaliseren om de effectiviteit te maximaliseren en het ontstaan van resistenties te minimaliseren.
Concluderend, hoewel Pseudomonas aeruginosa een geduchte tegenstander blijft, biedt een beter begrip van zijn biologie, in combinatie met een rigoureuze klinische aanpak en de integratie van innovatieve therapieën, bemoedigende perspectieven om de prognose van deze complexe aandoeningen aanzienlijk te verbeteren.
Referenties
Buckley, L. M., McEwan, N. A., & Nuttall, T. (2013). Tris-EDTA significantly enhances antibiotic efficacy against multidrug-resistant Pseudomonas aeruginosa in vitro. Veterinary Dermatology, 24(5), 519-e122.
Carlotti, D. N., Ghibaudo, G., & Damborg, P. (2010). In vitro antimicrobial activity of a commercial ear antiseptic containing chlorhexidine and Tris-EDTA. Veterinary Dermatology, 21(3), 282-286.
Cole, L. K., Kwochka, K. W., Kowalski, J. J., & Hillier, A. (2008). Comparison of enrofloxacin and marbofloxacin for the treatment of canine Pseudomonas otitis. Veterinary Therapeutics, 9(2), 141-151.
Fusconi, G., Ghibaudo, G., & Damborg, P. (2011). In vitro activity of a commercial ear antiseptic on planktonic and biofilm-embedded Pseudomonas aeruginosa. Veterinary Dermatology, 22(4), 366-372.
Hattab, J., et al. (2021). Prevalence of five virulence genes in Pseudomonas aeruginosa isolates from canine infections. Journal of Applied Microbiology, 130(5), 1548-1556.
Hawkins, C., Harper, D., & Soothill, J. (2010). Topical treatment of Pseudomonas aeruginosa otitis of dogs with a bacteriophage mixture: a before/after clinical trial. Veterinary Microbiology, 146(3-4), 309-313.
Hillier, A., et al. (2023). Revision of the CLSI antimicrobial susceptibility testing breakpoints for enrofloxacin and marbofloxacin in dogs. American Journal of Veterinary Research, 84(11).
May, E. R., Conklin, K. A., & Bemis, D. A. (2016). Antibacterial effect of N-acetylcysteine on common canine otitis externa isolates. Veterinary Dermatology, 27(3), 188-e47.
Morris, D. O., et al. (2023). A retrospective study of the primary causes of Pseudomonas otitis in 60 dogs. Journal of Small Animal Practice, 64(4), 241-247.
Nuttall, T., & Cole, L. K. (2007). Evidence-based veterinary dermatology: a systematic review of interventions for treatment of Pseudomonas otitis in dogs. Veterinary Dermatology, 18(2), 69-77.
Pye, C. (2018). Surgical management of end-stage otitis in dogs. Veterinary Clinics: Small Animal Practice, 48(1), 75-91.
Robinson, A., et al. (2019). Genomic and phenotypic characterisation of Pseudomonas aeruginosa isolates from canine otitis externa. Frontiers in Microbiology, 10, 1234.
Secker, B., et al. (2023). A multinational European survey of Pseudomonas aeruginosa isolates from canine otitis: antimicrobial resistance, biofilm formation, and virulence gene profiles. Frontiers in Microbiology, 14, 1526843.
Wright, A., Hawkins, C., Änggård, E. E., & Harper, D. R. (2009). A controlled clinical trial of a therapeutic bacteriophage preparation in chronic otitis due to antibiotic-resistant Pseudomonas aeruginosa; a preliminary report of efficacy. Clinical Otolaryngology, 34(4), 349-357.
Yoon, J., & Park, C. (2024). In vitro synergistic efficacy of N-acetylcysteine with antimicrobial agents against Pseudomonas aeruginosa isolated from dogs with otitis externa. Korean Journal of Veterinary Research, 64(1), e5.