Le malattie cutanee immuno-mediate feline costituiscono un insieme complesso di affezioni rare ma potenzialmente gravi, capaci di mimare diverse dermatosi infettive o allergiche. Questa seconda parte di una serie dedicata alle dermatosi immuno-mediate esamina sei entità patologiche distinte caratterizzate da meccanismi fisiopatologici specifici.
L’identificazione precoce di queste affezioni si rivela cruciale tenuto conto della loro evoluzione potenzialmente fatale e delle ripercussioni sistemiche che possono generare. La comprensione approfondita della loro presentazione clinica, delle loro caratteristiche istopatologiche e delle loro modalità terapeutiche costituisce un prerequisito indispensabile per ottimizzare la gestione di questi pazienti particolarmente fragili.
Sindrome eritema polimorfo e necrolisi epidermica tossica
Eritema polimorfo: meccanismi e manifestazioni
L’eritema polimorfo rappresenta una reazione immunitaria acuta che colpisce la pelle e le mucose, la cui patogenesi implica l’attivazione dei linfociti T citotossici diretti contro i cheratinociti carichi di antigeni. Questa attivazione innesca una cascata infiammatoria caratterizzata dalla lisi cellulare epidermica e dall’apoptosi cheratinocitaria. La classificazione distingue due forme a seconda dell’estensione del coinvolgimento delle mucose e della presenza di segni sistemici: la forma minore, limitata alle manifestazioni cutanee, e la forma maggiore, accompagnata da coinvolgimento delle mucose e sintomi generali.
I fattori scatenanti identificati nei felini includono principalmente i farmaci, sebbene siano state segnalate infezioni virali delle vie respiratorie superiori e alcune vaccinazioni. L’associazione con l’herpesvirus felino di tipo 1 è stata proposta in due casi che presentavano una dermatite esfoliativa generalizzata con erosioni e squame, accompagnata da una storia di infezioni respiratorie ricorrenti. Questa ipotesi si basa sulla rilevazione di DNA virale nelle biopsie cutanee, suggerendo un meccanismo simile a quello osservato nell’uomo con il virus dell’herpes simplex.
La presentazione clinica varia considerevolmente, da lesioni maculopapulari localizzate con formazione di lesioni a coccarda caratteristiche sulla parte ventrale del corpo, fino a manifestazioni più estese comprendenti squame generalizzate, alopecia, erosioni e ulcerazioni con o senza coinvolgimento mucocutaneo. Contrariamente alla sindrome di Stevens-Johnson e alla necrolisi epidermica tossica, l’eritema polimorfo non provoca un distacco epidermico esteso.
Sindrome di Stevens-Johnson e necrolisi epidermica tossica
Queste due entità costituiscono le manifestazioni di uno stesso spettro patologico, differenziate solo dall’estensione del distacco epidermico. La sindrome di Stevens-Johnson colpisce meno del 10% della superficie corporea, la forma intermedia (sovrapposizione SJS/TEN) colpisce il 10-30% della superficie, mentre la necrolisi epidermica tossica coinvolge più del 30% dell’epitelio.
La patogenesi si basa su una reazione di ipersensibilità mediata dai linfociti T citotossici, principalmente scatenata dall’esposizione a farmaci. Nei felini, gli antibiotici beta-lattamici, gli insetticidi organofosforici e il d-limonene presentano una forte associazione causale. L’algoritmo ALDEN (Algorithm of Drug Causality for Epidermal Necrolysis), recentemente convalidato nell’uomo, è stato utilizzato con successo per la valutazione della causalità farmacologica in un recente caso felino.
Le manifestazioni cliniche iniziano con macule e placche eritematose dolorose e irregolari, evolvendo verso la formazione di bolle e poi verso un distacco epidermico confluente. Il coinvolgimento delle giunzioni mucocutanee, delle mucose orali, rettali e congiuntivali, così come dei cuscinetti plantari, è una caratteristica frequente. Nei casi gravi, la necrolisi può estendersi agli epiteli respiratorio e gastrointestinale, portando a complicanze sistemiche maggiori, tra cui ostruzione bronchiale, diarrea profusa e insufficienza multiorgano.
Pododermatite plasmocitaria
Caratteristiche cliniche distintive
Affezione quasi esclusiva dei cuscinetti plantari felini, la pododermatite plasmocitaria si manifesta con un gonfiore spugnoso caratteristico dei cuscinetti multipli, da cui la sua denominazione di “cuscinetto-guanciale”. I cuscinetti sviluppano un aspetto bianco, squamoso, argenteo con striature intrecciate distintive. I cuscinetti metacarpali e metatarsali centrali sono regolarmente e più gravemente interessati, sebbene tutti i cuscinetti possano essere colpiti.
L’evoluzione può includere ulcerazioni, infezioni batteriche secondarie, dolore e zoppia. Le lesioni nodulari o ulcerate presentano una tendenza emorragica. Sono state documentate manifestazioni extra-digitale, in particolare sotto forma di stomatite plasmacellulare concomitante in due casi su ventisei pazienti di uno studio retrospettivo. Tre casi hanno presentato gonfiore nasale, due dei quali sono stati diagnosticati come “pododermatite plasmacellulare ectopica” sulla base della valutazione istopatologica e della risposta terapeutica.
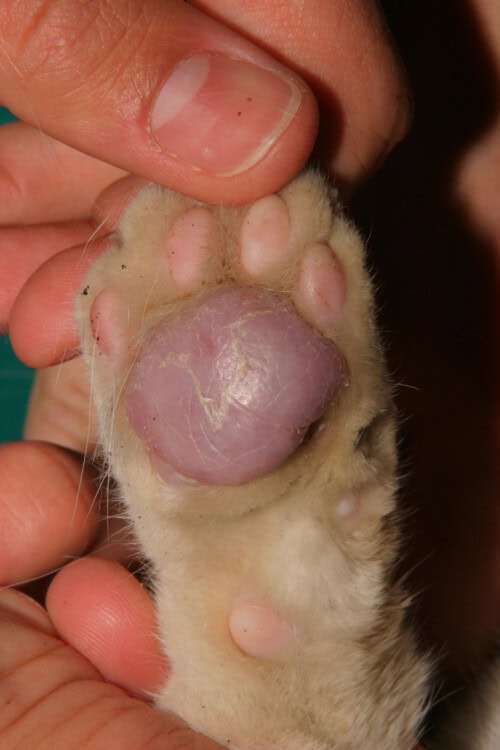
Pododermatite plasmocitaria felina
Patogenesi e fattori predisponenti
La patogenesi rimane parzialmente elucidata, ma l’ipergammaglobulinemia costante, la plasmocitosi tissutale marcata e la risposta ai trattamenti immunomodulatori suggeriscono fortemente un disfunzione del sistema immunitario. L’ipotesi di un modello di reazione cutanea a inneschi multipli, comprese le infezioni, rimane controversa.
Un’alta incidenza di infezioni da virus dell’immunodeficienza felina e virus della leucemia felina è stata riportata nei gatti affetti. Uno studio ha dimostrato un’immunostochimica positiva per il FeLV nelle biopsie dei cuscinetti di un gatto sieropositivo per entrambi i retrovirus, suggerendo un ruolo potenziale della stimolazione policlonale dei linfociti B e dell’alterazione della funzione dei plasmaciti. Un’eziologia allergica è stata anche proposta, con alcuni casi che presentano una ricorrenza stagionale con lesioni attive durante le stagioni calde e regressione spontanea invernale.
Otite esterna proliferativa e necrotizzante
Fisiopatologia e presentazione clinica
Questa rara affezione è caratterizzata da placche proliferative di colore marrone scuro o nere ben delimitate che ricoprono i padiglioni concavi e si estendono nel condotto uditivo verticale. La patogenesi implica l’infiltrazione epidermica da parte di linfociti T CD3+ che inducono l’apoptosi dei cheratinociti caspase-3 positivi, sebbene l’origine di questa attivazione linfocitaria rimanga sconosciuta.
Le placche presentano un aspetto granulare che ricorda granelli di sabbia e una consistenza friabile che favorisce il sanguinamento durante la manipolazione. L’accumulo di questo materiale friabile e di un essudato denso maleodorante può ostruire completamente i condotti uditivi. Le infezioni auricolari secondarie costituiscono una complicanza frequente. Sono state descritte lesioni extra-auricolari, che colpiscono il viso con dermatite ulcerativa e crostosa grave, edema tissutale e alopecia. Il coinvolgimento palpebrale si manifesta con detriti cheratinici scuri con ulcere multifocali.
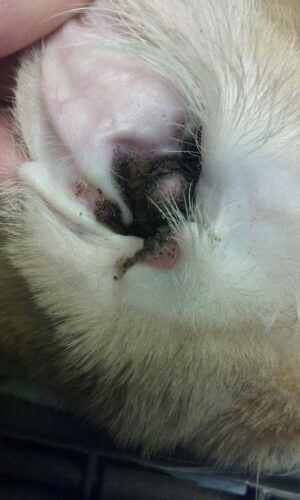
Otite proliferativa e necrotizzante
Modalità diagnostiche e terapeutiche
La diagnosi si basa sulle caratteristiche cliniche e sull’esame istopatologico. La biopsia delle placche eritematose deve preservare le croste cheratinose aderenti per ottimizzare l’interpretazione diagnostica. L’istologia rivela una grave acantosi della guaina radicolare esterna dei follicoli piliferi con necrosi unicellulare diffusa dei cheratinociti a diversi livelli epiteliali.
Il trattamento topico con tacrolimus 0,1% due volte al giorno costituisce la terapia iniziale di riferimento. La risoluzione può richiedere da tre a dodici settimane, con assenza di recidive riportata su un follow-up di due anni dopo l’interruzione del trattamento. La monoterapia corticosteroidea topica dimostra un’efficacia parziale o nulla, sebbene l’associazione di corticosteroidi topici e orali sia stata riportata come efficace in un caso isolato.
L’oclacitinib, usato fuori indicazione, ha recentemente dimostrato un’efficacia notevole in due casi trattati rispettivamente a 1,5 mg/kg e 0,5 mg/kg per via orale due volte al giorno. La remissione completa è stata ottenuta in sette-dodici settimane. Tuttavia, l’indice terapeutico di sicurezza non è stabilito nei felini, richiedendo uno stretto monitoraggio ematologico a causa dei livelli significativamente inferiori di JAK2 nelle cellule feline rispetto alle cellule canine.
Alopecie immuno-mediate
Pseudopelade
Questa rara affezione immuno-mediata è caratterizzata da un tropismo dei linfociti T CD8+ citotossici verso l’istmo follicolare. Sono stati rilevati titoli elevati di autoanticorpi IgG specifici diretti contro le strutture follicolari inferiori, in particolare la tricoidina e la cheratina pilifera. La distruzione delle cellule staminali del bulge follicolare provoca un’alopecia definitiva.
La presentazione clinica inizia in età adulta con un’alopecia cicatriziale non infiammatoria e non pruriginosa, che evolve in pochi mesi secondo un modello parzialmente simmetrico bilaterale che colpisce gli arti, le zampe, l’addome, il tronco ventrolaterale e il viso. L’assenza di peli rotti nelle aree colpite distingue questa condizione dall’alopecia autoindotta. L’onicorressi e l’onicomadesi possono accompagnare l’alopecia, a testimonianza del coinvolgimento della matrice ungueale.
Alopecia areata
Una dermatosi simile all’alopecia areata è stata descritta in un gatto domestico a pelo corto di dieci anni che presentava un’alopecia non infiammatoria della regione ventrale e degli arti, accompagnata da onicomadesi. L’esame istologico e immunoistochimico ha rivelato una follicolite e perifollicolite murali da moderate a gravi a livello dell’istmo follicolare, composte da linfociti T citotossici. Questa localizzazione differisce dall’alopecia areata classica, definita dalla distruzione immuno-mediata del bulbo follicolare piuttosto che dell’istmo.
Condrite auricolare
Patogenesi e manifestazioni
Questa rara affezione è caratterizzata dall’infiammazione e dalla distruzione della cartilagine auricolare, risultante da un processo immuno-mediato che colpisce principalmente il collagene di tipo II. Le lesioni del padiglione includono gonfiore, ispessimento, deformazione, dolore ed eritema intenso. L’evoluzione cronica può portare a una colorazione violacea e a un arricciamento dei padiglioni. Il coinvolgimento bilaterale costituisce la presentazione abituale.
L’esame istopatologico rivela infiammazione, degenerazione, necrosi e perdita della colorazione basofila della matrice cartilaginea, associate a edema pericondrale e a una proliferazione fibrocitaria ed endoteliale capillare. L’infiltrato infiammatorio cartilagineo è predominantemente linfocitario con alcune cellule giganti multinucleate.
La diagnosi di policondrite recidivante felina richiede la documentazione istologica di una condrite in almeno due siti anatomici diversi e/o il coinvolgimento di almeno due altri organi. Un caso di gatto giapponese domestico di tre anni che presentava una condrite auricolare con modificazioni condrali costali, laringee, tracheali e articolari ha soddisfatto questi criteri, sebbene la poliartrite erosiva evochi piuttosto una poliartrite cronica progressiva felina.
La risposta terapeutica si rivela variabile. La prednisolone a dose immunosoppressiva può indurre una remissione in tre settimane, mentre il dapsone a 1 mg/kg al giorno, con o senza corticosteroidi, ha dimostrato la sua efficacia in quattro casi senza recidive dopo l’interruzione del trattamento. La pinnectomia costituisce un’opzione curativa in alcune situazioni. Un miglioramento spontaneo e una remissione senza trattamento sono stati anche riportati.
Approcci diagnostici e terapeutici integrati
La diagnosi di queste dermatosi immuno-mediate si basa sulla combinazione delle caratteristiche cliniche, dell’anamnesi e dell’esame istopatologico. La citologia e le biopsie cutanee costituiscono gli strumenti diagnostici più preziosi per differenziare queste affezioni dalle cause infettive, allergiche o neoplastiche mimetiche.
L’esistenza di una potenziale sovrapposizione istologica tra l’eritema multiforme e lo spettro SJS/TEN richiede un approccio diagnostico integrato. L’interpretazione microscopica patologica dovrebbe limitarsi a una diagnosi generica di malattia epidermica necrotizzante EM-TEN, la sottoclassificazione successiva dipendente dall’anamnesi, dai segni clinici e dall’estensione delle lesioni.
La gestione terapeutica varia a seconda della gravità e dell’eziologia presunta. L’immediata interruzione di qualsiasi farmaco sospetto costituisce la priorità assoluta nei casi di SJS/TEN. I trattamenti immunomodulatori, inclusi ciclosporina, micofenolato mofetile e corticosteroidi, rappresentano i pilastri terapeutici della maggior parte di queste affezioni. L’evoluzione clinica e la prognosi differiscono considerevolmente a seconda dell’entità patologica, alcune affezioni che presentano una tendenza alla risoluzione spontanea mentre altre richiedono un trattamento immunosoppressivo prolungato o costituiscono vere e proprie urgenze dermatologiche.
Banovic F, Gomes P, Trainor K. Feline immune-mediated skin disorders: part 2. J Feline Med Surg. 2025;27:1-15.