Autor: Philippe Michon
CES dietética
Clínica veterinaria
31 rue des ramoneurs
59600 MAUBEUGE
Introducción
Bajo el término de intolerancias alimentarias se agrupan todas las patologías relacionadas con la ingestión de un alimento, ya sean inmunitarias o no.
Los conocimientos en alergia veterinaria son relativamente recientes y no siempre son perfectamente conocidos.
Desde 3000 A.C., un emperador chino prohibió el pescado, los camarones, el pollo y el caballo a las mujeres embarazadas. El principio de la desensibilización se conoce desde 1941, pero la demostración del papel de las inmunoglobulinas E data de 1973. En perros, las primeras observaciones datan de 1922 (Philips citado por Fourrier (8)). La conciencia de su frecuencia no se produjo hasta 1967 (Walton citado por Fourrier (8)).
Mecanismos de protección contra las alergias alimentarias
Tres sistemas naturales de defensa contra el desarrollo de alergias alimentarias
(según Hannah 1998)
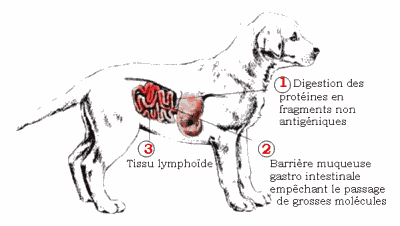
1 – Digestión de proteínas
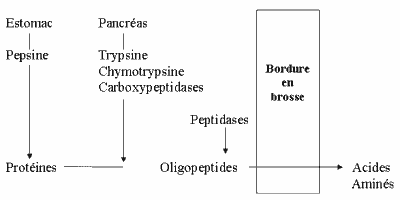
Siendo las principales alérgenos las proteínas, la digestión proteica constituye el medio más simple y eficaz para combatir la alergia alimentaria. Sin embargo, algunas proteínas no se reducen lo suficiente como para ser anergénicas.
2 – Moco gastrointestinal
El moco secretado por las células gastrointestinales constituye una barrera física contra la absorción de grandes entidades proteicas.
Esta barrera puede interrumpirse durante gastroenteritis o colitis.
3 – Placas de Peyer
La presentación al tejido linfoide intestinal de pequeñas cantidades de proteínas alimentarias intactas permite limitar la respuesta inmunitaria activando los linfocitos T supresores: esta es la tolerancia oral.
Las insuficiencias de estos mecanismos tienen un origen genético. Evolucionan con la edad (Ng 2002).
El desarrollo del equilibrio inmunitario de los linfocitos T en el niño es más lento en los atópicos. Una hipótesis higienista es que la vida moderna está asociada a una estimulación bacteriana temprana demasiado débil. Esta falta de estimulación del sistema inmunitario provocaría una deficiencia de los linfocitos T supresores a los alérgenos encontrados temprano en la vida.
El desarrollo de una flora bacteriana particular con los alimentos industriales podría desempeñar un papel en la mayor proporción de alergias en los países industrializados.
Ensayos clínicos confirman el importante papel de la flora intestinal en la regulación alergénica y refuerzan el interés de los estudios sobre probióticos. (Björkstén 2002)
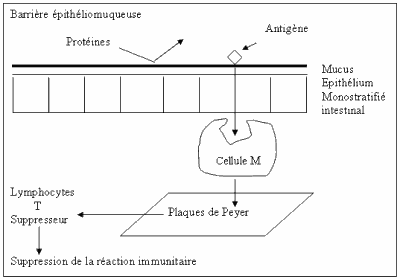
El mal funcionamiento de uno de estos tres sistemas puede conducir a una alergia alimentaria.
4 – Linfocitos del epitelio intestinal
Los linfocitos se encuentran en la lámina propia intestinal:
þu Linfocitos T CD8
þu Linfocitos Natural Killer
þu Linfocitos B productores de inmunoglobulinas A
Junto con las placas de Peyer, constituyen el SIAM (Sistema Inmunitario Asociado a las Mucosas) de los francófonos, GALT (Tejido Linfoide Asociado al Intestino) de los anglófonos.
Mecanismo de la alergia alimentaria
La verdadera alergia alimentaria es un fenómeno de hipersensibilidad en un individuo genéticamente predispuesto. Es un fenómeno inmunitario alterado. Esta inmunidad sigue siendo indispensable para el individuo para combatir las agresiones internas (tumores) o externas (virus/bacterias). Siempre comienza con una fase de sensibilización sin expresión clínica de duración variable.

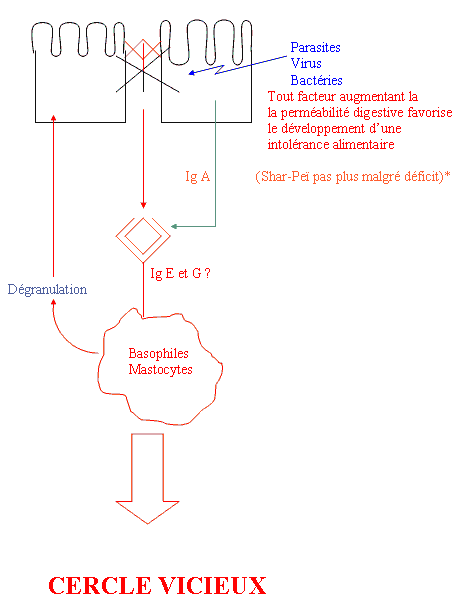
* Guaguère y Prélaud (11) señalan, sin embargo, una predisposición racial en el Shar-Peï y déficits de Ig A también en el Cocker, el Pastor Alemán y el Beagle. El déficit del Pastor Alemán sería reversible después de 1 año en el 80% de los casos.
En Estados Unidos, los choques anafilácticos alimentarios son mortales en el 0,5% de los casos en humanos y afectan principalmente a cacahuetes, nueces, pescados y mariscos. (Sampson 2000)
Noción de umbral y suma
El prurito solo se desencadena cuando se alcanza un umbral de estimulación alergénica.
– Las diferentes estimulaciones antigénicas se suman (se acumulan) y esta suma puede conducir a una superación del umbral.
La teoría distingue estos casos de la intolerancia alimentaria en la que los síntomas encontrados en la intolerancia alimentaria son urticaria, edema de Quick y a veces diarrea.
Se deben a sustancias proinflamatorias liberadas directamente por los alimentos: las bioaminas, histamina y triptamina. Los alimentos más frecuentemente implicados son las carnes y pescados enlatados o congelados, los mariscos, la clara de huevo, el chocolate y el queso (Fourrier 1991). Recientemente se ha descrito en humanos una intoxicación por atún relacionada con histamina no destruida por la cocción (Ohnuma 2001). También se pueden encontrar tales bioaminas durante la multiplicación bacteriana intestinal.
La intolerancia a la lactosa, ligada a una disminución de la actividad de la lactasa en algunos perros adultos, provoca síntomas esencialmente intestinales. Del mismo modo, la enteropatía por gluten de trigo de los Setters Ingleses solo produce síntomas intestinales. Estas entidades también se incluyen en las intolerancias alimentarias.
IMPORTANCIA
Según algunos resultados publicados, las alergias alimentarias estarían implicadas en el 62% de los casos de prurito no estacional (Leib 1989). Un estudio canadiense (citado por 11) revela una mejora de los síntomas en el 20% de las alergias pruriginosas no parasitarias después del uso de una dieta. Pueden asociarse con otras alergias, contribuyendo así al efecto umbral y a la suma de efectos. Así, el 63% de los humanos con alergia alimentaria también son atópicos y el 35% de los niños atópicos presentan concomitantemente una alergia alimentaria (Hillier 2001); hasta el 30% de los perros atópicos también serían alérgicos a los alimentos y viceversa (Hillier 2001). Incluso se ha informado de una hipersensibilidad hormonal asociada a una alergia alimentaria (Prost 1995). Reducir el umbral de estimulación alergénica eliminando la alergia alimentaria puede evitar o reducir el tratamiento de otras alergias.
Aunque dos tercios de los casos afectan a animales de más de 1 año, las alergias alimentarias pueden observarse a partir de los 6 meses y, excepcionalmente, antes. Sin embargo, Fourrier recomienda priorizar la alergia alimentaria en cualquier prurito no parasitario de un cachorro de menos de 6 meses. Hoskins en 1990 considera frecuente la alergia alimentaria en perros jóvenes en asociación con piodermias recurrentes.
![]()
No se ha detectado ninguna predisposición sexual, en cambio, algunas razas estarían predispuestas (White 2001): Dálmata, West Highland White Terrier, Collie, Shar-Peï, Lhasa Apso, Cocker, Springer, Schnauzer enano, Retriever, Bóxer.
Alérgenos más frecuentes
Los alérgenos más comunes son glicoproteínas con un peso molecular de 18 000 a 36 000 δ. Cualquier proteína alimenticia es potencialmente alergénica porque es reconocida como proteína extraña por el sistema inmunitario del animal.

Los tres primeros representan más del 50% de los casos en una muestra de 25 perros (Harvey 1994).
Según 11:
þu En Gran Bretaña: Carne de res + soja + leche + cereales + pollo + maíz + trigo + huevo.
þu En Canadá: Carne de res + productos lácteos + huevos + pollo.
þu En Francia: Carne de res + leche + arroz + pescado + huevo.
Recientemente se ha detectado un colorante alimentario derivado de un hongo, Monascus purpureus, como causa de alergia en salchichas alemanas (Hipler 2002). Sin embargo, para Guaguère y Prélaud (11), las reacciones a los aditivos alimentarios son raras en humanos y nunca se han demostrado en perros y gatos. Los aditivos incriminados son colorantes, potenciadores del sabor y conservantes. Dado su pequeño tamaño, deben unirse a proteínas para expresar un poder antigénico: fenómeno de haptención.
Estructura y alergenicidad
Según Aalberse Stapel 2001
La estructura tridimensional de muchos alérgenos es hoy conocida.
La mayoría de estas estructuras pueden agruparse en 4 categorías:
1°) Proteínas α-helicoidales: las napinas (proteínas con dobles enlaces de azufre contenidas en las vainas) y las proteínas transportadoras de lípidos α-; lactalbúmina: existe una estrecha relación estructural entre la α-lactalbúmina bovina y la lisozima de la clara de huevo de gallina.
2°) Proteínas β-helicoidales: (lipocalinas como las profilinas β-lactalbúmina).
Las proteínas plasmáticas que transportan el retinol en humanos y bovinos son homólogas en un 92%.
3°) Proteínas αβ: Lactalbúmina
4°) Serpinas (SERine PRotease INhibitor): como la ovoalbúmina que, a pesar de su similitud estructural, no es un inhibidor de proteasas.
Además de estas estructuras tridimensionales, la estructura de la cadena lateral de carbohidratos es responsable de las alergias cruzadas entre alimentos de origen vegetal e invertebrados.
Las cadenas de carbohidratos laterales y las profilinas no son alérgenos alimentarios completos: solo inducen una alergia alimentaria por reacción cruzada, a menudo con alérgenos polínicos.
Las albúminas séricas son el origen más común de alergia cruzada entre mamíferos. Tal reacción cruzada nunca se ha podido establecer entre albúminas de mamíferos y aves.
¿La similitud de proteínas exógenas con proteínas endógenas puede aumentar su poder alergénico?
Muchas preguntas siguen sin respuesta.
Diagnóstico
Dados los fenómenos de umbral, sumación y la frecuencia de asociaciones con otras alergias, todo prurito recurrente debe sugerir una alergia alimentaria. La respuesta a los corticoides no puede, por las mismas razones, descartar la presencia de una alergia. A veces, una otitis externa puede ser el único síntoma. Un estudio permitió determinar que el 10% de las otitis se deben a alergias alimentarias (Carlotti 1997); si se eliminan las causas parasitarias, el porcentaje asciende al 17,4%.

A diferencia de los humanos, los síntomas de la alergia son casi exclusivamente cutáneos en el perro. La asociación con una piodermia y/o una malasseziosis es frecuente. La piodermia incluso puede ser el único síntoma con ausencia de prurito.
Los signos digestivos asociados son poco frecuentes, menos del 15% de los casos, y pueden pasar desapercibidos. También se han descrito raros casos de epilepsia asociada (Rosser 1999).
TODA PRURITO DEBE SUGERIR UNA ALERGIA ALIMENTARIA
Los exámenes de laboratorio son poco útiles
- La eosinofilia es rara,
- La histopatología no es específica,
- Las intradermorreacciones no son fiables, a diferencia de su excelente valor predictivo negativo en humanos (Corbin 1995)
- Solo las determinaciones de Ig G y las pruebas de degranulación de basófilos pueden tener cierta fiabilidad. Sin embargo, hay que saber que los errores por defecto son numerosos para las determinaciones de Ig G. Además, las pruebas de degranulación de basófilos dan resultados muy irregulares (Muller Héripret 1997)
- White en 2001 confirma una gran decepción con respecto a las pruebas tanto cutáneas como serológicas.
Los conocimientos actuales llevan a considerar las verdaderas alergias alimentarias como alergias a una estructura proteica más que a un alimento.
El tratamiento de las alergias alimentarias debe tener en cuenta estos nuevos datos y evitar las reacciones cruzadas, por ejemplo, entre las diferentes albúminas de los mamíferos. Estas reacciones pueden ser la causa de los fracasos de los alimentos en los que uno se contenta con sustituir la carne de res por cordero o caballo en caso de alergia a la carne de res, por ejemplo.
