La dermatite atopica canina colpisce dal 10 al 15% della popolazione canina mondiale e costituisce uno dei principali motivi di consultazione in dermatologia veterinaria. Di fronte a questo flagello, emergono nuovi trattamenti con un eccellente rapporto beneficio/rischio. Panoramica completa su Zenrelia (ilunocitinib), il primo dei nuovi inibitori delle Janus Kinase ad essere stato commercializzato dopo l’oclacitinib (Apoquel).
PARTE I — INTRODUZIONE E CONTESTO
1.1 La dermatite atopica canina: quadro nosologico
1.1.1 Definizione e fisiopatologia
La dermatite atopica canina (DAC) è una dermatosi infiammatoria cronica a predisposizione genetica, caratterizzata da un prurito ricorrente e da lesioni cutanee eritematose associate a sensibilizzazione nei confronti di allergeni ambientali (Hensel 2015). La fisiopatologia della DAC si basa su tre pilastri interconnessi: una disfunzione della barriera cutanea, una disregolazione immunitaria e una sensibilizzazione allergenica progressiva. La barriera epidermica è alterata da anomalie strutturali dello strato corneo, paragonabili a quelle descritte nella dermatite atopica umana in cui è documentata la mutazione del gene della filaggrina. Nel cane, gli studi hanno messo in evidenza anomalie di espressione di proteine di giunzione intercellulare (claudine, occludina) nelle biopsie cutanee lesionali di cani atopici (Marsella 2021). Questa alterazione della barriera facilita la penetrazione transcutanea degli allergeni e dei microrganismi, mantenendo una stimolazione antigenica cronica.
Sul piano immunologico, la DAC è caratterizzata da una polarizzazione iniziale di tipo Th2 con sovraespressione delle interleuchine IL-4, IL-5, IL-13 e IL-31, seguita da una fase cronica in cui coesistono risposte Th1 (interferone-gamma, IFN-γ) e Th17 (Pucheu-Haston 2015). L’IL-31, citochina pruritogena maggiore, si lega al suo recettore eterodimerico (IL-31RA/OSMR) espresso sui neuroni sensitivi cutanei e attiva la via di segnalazione JAK1/JAK2-STAT3, generando il segnale di prurito trasmesso ai centri nervosi superiori (Gonzales 2013). Elevazioni significative delle concentrazioni circolanti di IL-31, IL-17 e IgE totali sono state documentate nei cani atopici rispetto ai controlli sani (Chaudhary 2019). La thymic stromal lymphopoietin (TSLP) e la sostanza P partecipano all’amplificazione di questa cascata pruritogena. Il ruolo del microbioma cutaneo, con una proliferazione di Staphylococcus pseudintermedius nei siti lesionali, costituisce un fattore aggravante documentato che mantiene il circolo infiammatorio attraverso l’attivazione dei recettori Toll-like (TLR-2) dei cheratinociti (Santoro 2015).
1.1.2 Epidemiologia e predisposizioni razziali
La prevalenza della DAC è stimata tra il 10 e il 15% della popolazione canina globale, con variazioni regionali legate alle condizioni ambientali e alle pratiche di allevamento (Hillier 2001). Circa 17 milioni di cani soffrono di malattie cutanee allergiche negli Stati Uniti, includendo la DAC, le allergie alimentari e la dermatite allergica alle pulci (Drechsler 2024). La DAC costituisce uno dei principali motivi di consultazione in dermatologia veterinaria e rappresenta un onere economico considerevole per i proprietari, con costi annuali di trattamento stimati tra 500 e 2.000 euro per animale, a seconda del paese, del protocollo terapeutico e della gravità.
Diverse razze presentano una predisposizione genetica ben documentata. Il Labrador Retriever manifesta un fenotipo clinico dominato da un prurito eritematoso bilaterale e simmetrico degli spazi interdigitali palmari e plantari, dei padiglioni auricolari e delle pieghe ascellari, con otiti esterne ceruminose ricorrenti e pododermatiti croniche. Il West Highland White Terrier sviluppa una forma precoce e grave di DAC, con un’elevata prevalenza in alcune linee, caratterizzata da eritema facciale, periorbitale e perilabiale intenso, associato a una rapida lichenificazione delle zone di flessione (Favrot 2020). Il Bouledogue Francese presenta manifestazioni cliniche a tropismo inguinale, perineale e interdigitale, con una maggiore frequenza di sovrainfezioni batteriche e fungine (Malassezia pachydermatis) che richiedono trattamenti antiinfettivi concomitanti. Il Golden Retriever, il Boxer, lo Shar Pei e il Pastore Tedesco figurano tra le altre razze ad alto rischio (Hensel 2015). Lo Shar Pei merita una menzione particolare: la gravità della DAC in questa razza è correlata all’eccessiva mucina dermica, che altera la termoregolazione cutanea e favorisce la macerazione nelle pieghe, creando un ambiente favorevole alle sovrainfezioni. Il Boxer presenta un profilo clinico particolare con una predominanza di interessamento addominale ventrale e inguinale, una lichenificazione precoce e una propensione alle otiti proliferative. Nessun gene di suscettibilità specifico per la DAC è stato formalmente identificato nel cane, a differenza dell’ittiosi del Golden Retriever (mutazione PNPLA1).
Il Jack Russell è una delle numerose razze predisposte alla Dermatite Atopica canina
1.2 Le opzioni terapeutiche disponibili prima dell’ilunocitinib
1.2.1 Glucocorticoidi
I glucocorticoidi sistemici (prednisolone, metilprednisolone) hanno a lungo costituito il trattamento di prima scelta della DAC grazie alla loro rapida efficacia sul prurito e sull’infiammazione. Il prednisolone procura una riduzione del prurito superiore al 50% in circa il 70% dei cani entro le prime 48 ore (Olivry 2015). Tuttavia, l’utilizzo prolungato espone a effetti indesiderati sistemici ben caratterizzati: poliuria-polidipsia, polifagia, aumento di peso, atrofia cutanea, calcinosi, diabete mellito iatrogeno, maggiore suscettibilità alle infezioni urinarie e cutanee, e soppressione dell’asse ipotalamo-ipofisi-surrene.
1.2.2 Ciclosporina
La ciclosporina, inibitore della calcineurina, costituisce la prima molecola immunomodulatrice ad aver ottenuto un’autorizzazione all’immissione in commercio specifica per la DAC. Al dosaggio di 5 mg/kg/giorno per os, riduce il prurito del 50% in circa il 65% dei cani dopo 4-6 settimane di trattamento (Steffan 2006). Il suo prolungato tempo di latenza (4-6 settimane per raggiungere l’efficacia massima) e la frequenza degli effetti digestivi (vomito nel 25-30% degli animali all’inizio del trattamento) limitano l’aderenza terapeutica.
1.2.3 Oclacitinib
L’oclacitinib (APOQUEL, Laboratorio Zoetis), primo inibitore di JAK commercializzato in medicina veterinaria nel 2013, ha rappresentato un importante progresso terapeutico. Questo inibitore preferenziale di JAK1 e JAK3 inibisce la segnalazione di IL-31, IL-4 e IL-13, procurando una rapida riduzione del prurito già a 4 ore dalla somministrazione (Gonzales 2014). Il dosaggio raccomandato è di 0,4-0,6 mg/kg due volte al giorno per 14 giorni (fase di induzione), poi una volta al giorno come trattamento di mantenimento. Lo studio di Cosgrove et al. (Cosgrove 2015) ha documentato un’efficacia e una tollerabilità soddisfacenti su 630 giorni di utilizzo continuo. Tuttavia, il passaggio da una somministrazione biquotidiana a una somministrazione quotidiana nella fase di mantenimento espone a un fenomeno di rimbalzo del prurito tra il giorno 14 e il giorno 28, documentato da Fukuyama et al. (2017) e da Olivry et al. (2023).
1.2.4 Lokivetmab
Il lokivetmab (CYTOPOINT, Laboratorio Zoetis), anticorpo monoclonale caninizzato anti-IL-31, rappresenta la prima bioterapia mirata in dermatologia veterinaria. Somministrato per iniezione sottocutanea alla dose minima di 1 mg/kg a 2 mg/kg ogni 4-8 settimane. Il trial dose-risposta iniziale (Michels 2016) ha valutato dosi da 0,125 a 2 mg/kg. Neutralizza specificamente l’IL-31 circolante e procura un sollievo dal prurito in circa il 70% dei cani trattati (Michels 2016). La sua modalità d’azione puramente antipruriginosa, senza attività antinfiammatoria diretta sulle lesioni cutanee, e la necessità di iniezioni mensili in clinica costituiscono i suoi limiti. La combinazione lokivetmab-oclacitinib è stata descritta in letteratura per i casi refrattari.
1.3 Storia dello sviluppo e registrazione regolatoria
1.3.1 Sviluppo preclinico e regolatorio
L’ilunocitinib è stato sviluppato da Elanco Animal Health come nuova entità molecolare della classe degli inibitori di JAK, specificamente concepita per l’uso veterinario nel trattamento del prurito associato alle dermatiti allergiche canine. Il brevetto principale descrive la molecola come il composto 27 di una serie di derivati azetidina e ciclobutano attivi sulle Janus chinasi, con una scadenza prevista nel 2040 (brevetto US 11548895). Il programma di sviluppo clinico ha compreso studi di sicurezza sulla specie bersaglio (Kuntz 2025), studi farmacocinetici (Boerngen 2026), tre sperimentazioni cliniche sul campo (Forster 2025a, 2025b, 2025c) e due studi di risposta vaccinale (Fent 2025a, Fent 2025b).
1.3.2 Autorizzazioni all’immissione in commercio
L’autorizzazione all’immissione in commercio iniziale è stata rilasciata dalla Food and Drug Administration (FDA) americana il 19 settembre 2024 per il controllo del prurito associato alle dermatiti allergiche e il controllo della dermatite atopica nel cane di almeno 12 mesi di età. Il lancio commerciale negli Stati Uniti ha fatto immediatamente seguito a questa approvazione. In seguito, l’autorizzazione è stata estesa al Brasile, al Canada (dicembre 2024) e al Giappone nel corso del primo semestre 2025. In Europa, il Comitato per i medicinali veterinari dell’Agenzia europea per i medicinali (EMA) ha adottato un parere positivo nel giugno 2025, e l’autorizzazione all’immissione in commercio europea è stata rilasciata dalla Commissione europea nel luglio 2025, con un lancio commerciale immediato. In Francia, il medicinale veterinario ZENRELIA è disponibile su prescrizione veterinaria dal terzo trimestre 2025. Nel settembre 2025, la FDA ha approvato un aggiornamento del RCP americano, eliminando dalla scheda tecnica la menzione di «malattia vaccinale fatale indotta», sulla base di dati scientifici complementari che dimostrano che i casi di epatite adenovirale osservati durante lo studio vaccinale iniziale erano il risultato di un’infezione naturale da CAV-1, e non di una malattia vaccinale indotta (Fent 2025a). Più di 800.000 cani sono stati trattati nel mondo dall’inizio della commercializzazione, secondo i dati comunicati da Elanco alla fine del 2025.
PARTE II — CHIMICA E STRUTTURA MOLECOLARE
2.1 Identità chimica e proprietà fisicochimiche
2.1.1 Struttura molecolare
La denominazione comune internazionale della molecola è ilunocitinib. Il nome commerciale è Zenrelia (Elanco). La formula molecolare bruta è C₁₇H₁₇N₇O₂S, corrispondente a una massa molare esatta di 383,12 Da e a una massa molecolare di 383,43 g/mol. L’ilunocitinib appartiene alla famiglia delle pirrolopirimidine con gruppi funzionali azetidina e sulfonamide, strutturalmente distinto dall’oclacitinib, anch’esso una pirrolopirimidina ma con un gruppo cicloesilamminico trans-sostituito e un metansolfonamide N-metilato. L’ilunocitinib condivide con il baricitinib un meccanismo d’azione comune (inibizione competitiva del sito ATP delle JAK) e un profilo di selettività per isoforma parzialmente sovrapposto (JAK1/JAK2), ma appartiene a una famiglia chimica strutturalmente distinta (Clark 2014). La configurazione tridimensionale dell’ilunocitinib gli conferisce un’occupazione del sito catalitico ATP-dipendente delle chinasi JAK1, JAK2 e TYK2, con un’affinità differenziale secondo le isoforme.
2.1.2 Proprietà fisicochimiche
L’ilunocitinib presenta una bassa solubilità acquosa, fattore limitante dell’assorbimento ad alte dosi, e una permeabilità da moderata ad elevata nel modello cellulare Caco-2, con valori di permeabilità apparente (Papp) compresi tra 6,74 × 10⁻⁶ e 17,45 × 10⁻⁶ cm/s (Boerngen 2026). Questa caratteristica classifica la molecola nel Sistema di Classificazione Biofarmaceutica (BCS) di classe II o IV a seconda delle condizioni sperimentali. L’ilunocitinib è un substrato dei trasportatori di efflusso gastrointestinali, con un’omologia funzionale con la glicoproteina-P (P-gp), proprietà condivisa con il baricitinib e il tofacitinib in medicina umana (Spinelli 2021).
2.2 Formulazione galenica
2.2.1 Compresse rivestite e dosaggi
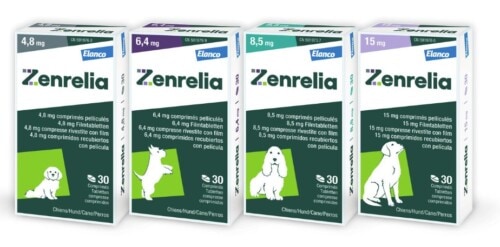
Le compresse rivestite di Zenrelia sono disponibili in quattro dosaggi: 4,8 mg, 6,4 mg, 8,5 mg e 15 mg di ilunocitinib. Ogni compressa è divisibile, permettendo la combinazione di più compresse per adattare la dose al peso corporeo dell’animale. Le compresse di ilunocitinib sono confezionate in blister da 10 e 30 unità e in flaconi da 90 unità. La formulazione ipoallergenica, non aromatizzata, consente la somministrazione con o senza cibo, senza effetto significativo sull’efficacia in condizioni cliniche reali (Boerngen 2026).
PARTE III — MECCANISMO D’AZIONE E FARMACODINAMICA
3.1 La via JAK-STAT: richiamo fondamentale
3.1.1 Architettura della cascata di segnalazione
La via di segnalazione JAK-STAT (Janus Kinase – Signal Transducer and Activator of Transcription) costituisce uno dei meccanismi di trasduzione del segnale citochinico più conservati nel corso dell’evoluzione dei metazoi. Questa via assicura la trasmissione del segnale dai recettori citochinici di membrana di tipo I e II fino al nucleo cellulare, dove regola la trascrizione di geni coinvolti nell’immunità, nell’infiammazione, nell’ematopoiesi e nella proliferazione cellulare (O’Shea 2015). La famiglia delle chinasi JAK comprende quattro membri: JAK1, JAK2, JAK3 e TYK2 (tirosina chinasi 2). Ciascuna chinasi JAK è costituita da sette domini di omologia (JH1-JH7), con il dominio JH1 che porta l’attività catalitica tirosina-chinasica e il dominio JH2 che esercita una funzione pseudochinasica regolatrice. La famiglia dei fattori di trascrizione STAT comprende sette membri (STAT1-STAT4, STAT5a, STAT5b, STAT6).
Il meccanismo di trasduzione segue una sequenza ordinata: il legame della citochina al suo recettore di membrana induce la dimerizzazione del recettore, determinando l’avvicinamento e la trans-fosforilazione delle chinasi JAK associate alla porzione intracitoplasmatica del recettore. Le JAK attivate fosforilano quindi i residui tirosina del recettore, creando siti di ancoraggio per le proteine STAT. Le STAT reclutate sono a loro volta fosforilate dalle JAK, si dimerizzano e traslocano verso il nucleo dove si legano agli elementi di risposta specifici sul DNA genomico, attivando o reprimendo la trascrizione di geni bersaglio (Spinelli 2021). L’inibizione farmacologica di questa cascata da parte degli inibitori di JAK (JAKi) blocca simultaneamente la segnalazione di molteplici citochine che condividono le stesse coppie JAK, il che spiega sia l’efficacia terapeutica sia il profilo degli effetti indesiderati di questa classe farmacologica.
3.2 Selettività dell’ilunocitinib per i sottotipi JAK
3.2.1 Profilo di selettività per isoforma
L’ilunocitinib è definito inibitore di JAK «non selettivo», con un profilo di selettività caratterizzato da un’elevata potenza di inibizione in vitro di JAK1, JAK2 e TYK2, e un’attività minore su JAK3 (Forster 2025c). Questa selettività lo distingue dall’oclacitinib, che agisce preferenzialmente su JAK1 e JAK3 (Gonzales 2014). L’inibizione di JAK1 è il meccanismo condiviso dalle due molecole, responsabile del blocco della segnalazione di IL-4 (tramite il complesso JAK1/JAK3), IL-13 (tramite JAK1/TYK2 o JAK1/JAK2) e IL-31 (tramite JAK1/JAK2). L’inibizione di JAK2 da parte dell’ilunocitinib implica un potenziale impatto sulla via dell’eritropoietina (EPO/JAK2/STAT5), spiegando le modificazioni ematologiche dose-dipendenti osservate nello studio di sicurezza (Kuntz 2025). L’inibizione di TYK2 blocca la segnalazione di IL-12 e IL-23 (via TYK2/JAK2-STAT4), implicate nella polarizzazione Th1/Th17, aggiungendo una dimensione antinfiammatoria complementare. L’impatto minimo sulle altre proteine chinasi e lipide-chinasi limita il rischio di effetti fuori bersaglio (Choy 2019, Bonelli 2024). Tuttavia, i dati in vitro di selettività enzimatica non predicono direttamente l’efficacia e la tollerabilità clinica della dermatite atopica trattata con JAKi, come hanno ricordato Virtanen et al. (Virtanen 2023) nella loro analisi comparativa dei profili di selettività per isoforma dei JAKi utilizzati in reumatologia umana. Le sperimentazioni cliniche comparative dirette rimangono il gold standard per il confronto tra molecole.
3.3 Citochine bersaglio
3.3.1 Spettro di inibizione citochinica
L’inibizione delle chinasi JAK1, JAK2 e TYK2 da parte dell’ilunocitinib blocca la segnalazione di un ampio spettro di citochine coinvolte nella patogenesi della DAC. Tra le citochine pruritogene direttamente inibite figurano l’IL-31 (mediatore principale del prurito atopico canino, che agisce tramite il complesso recettoriale IL-31RA/OSMR e la coppia JAK1/JAK2), la TSLP (thymic stromal lymphopoietin, citochina d’allarme epiteliale che attiva la via JAK1/JAK2-STAT5) e, indirettamente, la sostanza P la cui espressione neuronale è modulata dai segnali IL-31-dipendenti (Datsi 2021). Sul piano neuroanatomico, il complesso recettoriale IL-31RA/OSMR espresso sui neuroni sensitivi cutanei trasmette il segnale pruritogeno dell’IL-31 verso i gangli della radice dorsale (dorsal root ganglia), dove avviene il relè verso le vie ascendenti spinotalamiche che conducono alla percezione centrale del prurito (Nemmer 2021). Questa precisione anatomica spiega la rapidità d’azione dei JAKi sul prurito: l’inibizione della fosforilazione JAK1/JAK2 a livello del neurone sensitivo periferico interrompe la cascata di segnalazione a monte del primo relè sinaptico.
Le citochine proinfiammatorie la cui segnalazione è inibita comprendono IL-4 (JAK1/JAK3 e JAK1/JAK2), IL-5 (JAK2-STAT3/5, implicata nell’eosinofilia), IL-13 (JAK1/JAK2/TYK2-STAT6, mediatrice dell’iperplasia delle cellule caliciformi e della produzione di IgE) e IFN-γ (JAK1/JAK2-STAT1). L’IL-33, citochina d’allarme rilasciata dai cheratinociti danneggiati, segnala principalmente tramite il complesso ST2/IL-1RAcP e la via MyD88/IRAK/NF-κB, attivando i mastociti residenti cutanei (Di Salvo 2018). Sebbene alcuni dati sperimentali abbiano suggerito una fosforilazione di JAK2/STAT5 in modelli mastocitari, la segnalazione IL-33 non è considerata JAK-dipendente in senso canonico, e l’impatto dell’inibizione JAK sull’attivazione mastocitaria indotta da IL-33 resta da dimostrare.
La pronunciata inibizione di JAK2 da parte dell’ilunocitinib ostacola la segnalazione del fattore di stimolazione delle colonie di granulociti-macrofagi (GM-CSF), citochina JAK2-dipendente implicata nella maturazione, nella sopravvivenza e nell’attivazione delle cellule dendritiche e dei macrofagi tissutali (Huang 2022). Questa inibizione dell’asse GM-CSF/JAK2 contribuisce all’efficacia antinfiammatoria della molecola ma giustifica una sorveglianza della linea mieloide durante i trattamenti prolungati. Inoltre, l’impatto dell’ilunocitinib su TYK2 blocca la segnalazione mediata dagli interferoni di tipo I (IFN-α/IFN-β), e non solo quella dell’IFN-γ (tipo II). Gli interferoni di tipo I, che segnalano tramite la coppia TYK2/JAK1-STAT1/STAT2, costituiscono la prima linea di difesa antivirale innata. Pertanto, l’inibizione di questa via da parte dell’ilunocitinib spiega meccanicisticamente l’aumento della suscettibilità alle infezioni virali (adenovirosi canina) osservato in farmacovigilanza, al di là della sola immunosoppressione adattativa (Spinelli 2021).
L’inibizione moderata di JAK3 da parte dell’ilunocitinib (IC₅₀ = 16 nM, nettamente inferiore alla potenza di inibizione di JAK1 e JAK2) preserva parzialmente l’immunità adattativa dipendente dalla catena gamma comune (γc). La catena γc è il componente condiviso dei recettori di IL-2, IL-7, IL-15 e IL-21, citochine critiche per la proliferazione e la sopravvivenza delle cellule Natural Killer (NK) e dei linfociti T di memoria (Bonelli 2024). Questa preservazione parziale della segnalazione JAK3/γc distingue l’ilunocitinib dal tofacitinib umano (potente inibitore di JAK3) e contribuisce al mantenimento dell’immunosorveglianza antitumorale e antivirale alla dose terapeutica. L’inibizione collaterale di IL-12, degli interferoni di tipo I e dell’IFN-γ, pur producendo una profonda riduzione lesionale, genera una immunosoppressione relativa inerente al meccanismo d’azione nei confronti delle citochine di difesa dell’ospite, che deve essere bilanciata rispetto al beneficio clinico (Huang 2022). Il blocco della via IL-4/IL-13/STAT6 potrebbe teoricamente contribuire alla riduzione della produzione di IgE totali e specifiche da parte dei linfociti B, sebbene questa ipotesi non abbia ancora formato oggetto di una dimostrazione formale negli studi clinici veterinari pubblicati fino ad oggi.
3.4 Confronto farmacodinamico con gli altri JAKi veterinari
3.4.1 Posizionamento comparativo
L’ilunocitinib (Zenrelia), l’oclacitinib (Apoquel) e l’atinvicitinib rappresentano tre inibitori di JAK con profili farmacodinamici distinti. L’ilunocitinib inibisce principalmente JAK1, JAK2 e TYK2; l’oclacitinib prende di mira preferenzialmente JAK1 e JAK2 (ma con un basso impatto funzionale sulle vie JAK2-dipendenti (eritropoietina)) e l’atinvicitinib è un inibitore selettivo di JAK1 di seconda generazione (Bonelli 2024). Sul piano posologico, l’ilunocitinib presenta il vantaggio di una somministrazione quotidiana unica senza dose di carico, contro una somministrazione biquotidiana per 14 giorni poi quotidiana per l’oclacitinib. Questa differenza posologica elimina il rischio di rimbalzo del prurito durante il passaggio alla dose di mantenimento, fenomeno documentato con l’oclacitinib (Olivry 2023, Fukuyama 2017). L’inibizione di JAK2 da parte dell’ilunocitinib, assente dal profilo dell’oclacitinib, potrebbe spiegare le modificazioni ematologiche osservate ad alte dosi ma conferisce uno spettro antinfiammatorio più ampio che copre la via IFN-γ (Bonelli 2024).
PARTE IV — FARMACOCINETICA
4.1 Assorbimento
4.1.1 Biodisponibilità ed effetto prandiale
Dopo somministrazione orale, l’ilunocitinib è rapidamente assorbito, con un tempo mediano per raggiungere la concentrazione plasmatica massima (Tmax) compreso tra 1 e 4 ore a seconda dello stato di digiuno (Boerngen 2026). L’effetto dell’alimentazione sulla biodisponibilità è stato caratterizzato in dettaglio. La biodisponibilità assoluta è del 79,6% (IC 90%: 67,6-93,6%) con un pasto contro il 60,8% (IC 90%: 51,6-71,5%) a digiuno. Le concentrazioni massime medie (Cmax) alla dose di 0,8 mg/kg sono di 268 ng/mL (con un pasto) contro 122 ng/mL (a digiuno). Nonostante questo effetto prandiale significativo in condizioni di laboratorio su dose singola, l’assenza di differenza farmacocinetica clinicamente significativa è stata confermata nelle tre sperimentazioni sul campo, in cui i proprietari somministravano il medicinale veterinario con o senza pasto secondo la loro convenienza (Forster 2025a, 2025b, 2025c). Questa discordanza tra i dati di laboratorio e i dati sul campo è attribuita all’attenuazione dell’effetto prandiale in condizioni di somministrazione ripetuta.
4.2 Distribuzione
4.2.1 Parametri di distribuzione
Dopo somministrazione endovenosa, l’ilunocitinib presenta una clearance plasmatica di 0,437 L/h/kg (7,3 mL/min/kg) e un volume di distribuzione all’equilibrio (Vss) di 1,58 L/kg (Boerngen 2026). Un Vss superiore a 1 L/kg indica un’ampia distribuzione tissutale, che supera il compartimento plasmatico e il volume dell’acqua corporea totale. Gli studi di distribuzione tissutale hanno rivelato un’elevata accumulo nella bile, nel fegato e nei reni, organi coinvolti nel metabolismo e nell’eliminazione della molecola. La penetrazione attraverso la barriera emato-encefalica è bassa, il che è coerente con l’assenza di effetti neurologici osservati nello studio di sicurezza di 6 mesi (Kuntz 2025).
4.3 Metabolismo ed eliminazione
4.3.1 Vie di eliminazione e emivita
L’eliminazione dell’ilunocitinib segue una doppia via: circa il 50% della dose somministrata viene eliminata per via biliare e fecale, e circa il 30% per via urinaria, con un tasso di recupero di circa l’80% a 48 ore (Boerngen 2026). L’emivita di eliminazione terminale è di 4,4 ore dopo somministrazione endovenosa e di circa 5 ore dopo somministrazione orale. Questa emivita relativamente breve è compatibile con una somministrazione quotidiana unica e spiega l’assenza di accumulo clinicamente significativo osservato durante la somministrazione ripetuta: il rapporto di accumulo medio sull’AUC (area sotto la curva) in somministrazione a dosi multiple è di circa 1,26 (Boerngen 2026). Lo studio di sicurezza di 6 mesi ha confermato rapporti di accumulo AUC da 1,2 a 1,6 a seconda dei gruppi di dose, senza differenza tra maschi e femmine (Kuntz 2025).
4.4 Proporzionalità alla dose
4.4.1 Linearità dell’esposizione
L’aumento dell’esposizione sistemica (AUC e Cmax) è lineare ma non proporzionale alla dose nell’intervallo posologico da 0,4 a 4,0 mg/kg, con un intercetta statisticamente significativa nell’analisi di regressione (Boerngen 2026). Questo fenomeno è attribuito a un assorbimento limitato dalla solubilità ad alta concentrazione intraluminale, compatibile con le proprietà fisicochimiche della molecola (bassa solubilità acquosa). Questa non-proporzionalità è stata confermata nello studio di sicurezza a dosi multiple (Kuntz 2025), dove l’esposizione alla dose di 4,0 mg/kg (5X) era inferiore a cinque volte l’esposizione alla dose terapeutica.
4.5 Farmacocinetica in condizioni cliniche reali
4.5.1 Dati sul campo
I dati farmacocinetici raccolti nelle tre sperimentazioni cliniche sul campo (studi placebo-controllati e studio comparativo con l’oclacitinib) confermano l’assenza di differenza clinicamente significativa legata allo stato alimentare in condizioni di utilizzo reale (Forster 2025a, 2025b, 2025c). L’efficacia costante osservata indipendentemente dalla somministrazione con o senza cibo costituisce un vantaggio pratico per l’aderenza terapeutica da parte dei proprietari, in particolare durante i trattamenti prolungati nel cane atopico.
PARTE V — INDICAZIONI E POSOLOGIA
5.1 Indicazioni autorizzate
5.1.1 Quadro dell’AIC
Il Zenrelia (compresse di ilunocitinib) è indicato per il controllo del prurito associato alle dermatiti allergiche e il controllo della dermatite atopica nel cane di almeno 12 mesi di età. L’indicazione copre il prurito associato alle dermatiti allergiche in senso lato, includendo la dermatite atopica (sensibilizzazione agli aeroallergeni), la dermatite allergica alle pulci (DAPP) e l’ipersensibilità alimentare a componente pruriginosa, il che ne fa un trattamento versatile delle dermatiti allergiche canine. La distinzione tra DAC e dermatiti allergiche è stata documentata da sperimentazioni cliniche distinte (Forster 2025a per la dermatite allergica, Forster 2025b per la DAC).
5.2 Posologia e modalità di somministrazione
5.2.1 Schema posologico
La dose terapeutica raccomandata è di 0,6-0,8 mg/kg di ilunocitinib in un’unica somministrazione orale quotidiana, con o senza cibo. Il calcolo della dose individuale si effettua combinando i quattro dosaggi di compresse disponibili (4,8; 6,4; 8,5; 15 mg) in funzione del peso dell’animale. Non è richiesta alcuna dose di carico: il trattamento inizia direttamente alla dose quotidiana definitiva, il che semplifica lo schema posologico rispetto all’oclacitinib. Non è specificata alcuna durata massima di trattamento nel RCP, considerata l’assenza di accumulo clinicamente significativo e la tollerabilità documentata su 112 giorni nelle sperimentazioni cliniche e 182 giorni nello studio di sicurezza.
5.3 Inizio e durata d’azione
5.3.1 Cinetica della risposta terapeutica
L’efficacia antipruriginosa dell’ilunocitinib è rilevabile entro le prime 24 ore e diventa statisticamente significativa già al giorno 3: nello studio sulla dermatite allergica, il 29% dei cani trattati presentava una riduzione del prurito superiore o uguale al 50% (PVAS) già al terzo giorno di trattamento (Forster 2025a). Al giorno 7, il tasso di successo terapeutico (riduzione ≥ 50% del PVAS) era del 25,4% nel gruppo ilunocitinib contro il 7,7% nel gruppo placebo (p = 0,006). L’efficacia sulle lesioni cutanee, valutata con il punteggio CADESI-04 (Olivry 2014), diventa significativa già dal giorno 14. Al giorno 28, l’83% dei cani trattati raggiungeva il criterio di successo terapeutico contro il 31% sotto placebo (p < 0,001) nello studio pivot europeo sulla DAC (Forster 2025b). La remissione clinica, definita da un punteggio PVAS inferiore a 2 (corrispondente a un livello di prurito «normale») o un punteggio CADESI-04 inferiore a 10, era raggiunta nei due terzi dei cani dopo 4 mesi di trattamento (Forster 2025b).
PARTE VI — STUDI CLINICI DI EFFICACIA
6.1 Studio pivot placebo-controllato (Europa/USA)
6.1.1 Protocollo e risultati
La sperimentazione pivot pubblicata da Forster, Trout, Despa et al. in Veterinary Dermatology (2025) ha valutato l’efficacia e la sicurezza dell’ilunocitinib nel controllo della dermatite atopica canina. Il protocollo era una sperimentazione randomizzata, in doppio cieco, controllata con placebo, condotta in 25 cliniche veterinarie in Gran Bretagna e Germania. Duecentosessantotto cani affetti da DAC confermata sono stati inclusi: 181 nel gruppo ilunocitinib (0,6-0,8 mg/kg/giorno) e 87 nel gruppo placebo, per una durata di 112 giorni (Forster 2025b). Le razze più rappresentate erano il Labrador Retriever, il Bouledogue Francese, il West Highland White Terrier e il Golden Retriever (5,6%). L’età dei cani inclusi variava da 1,0 a 17,3 anni.
Il criterio di valutazione principale era il tasso di successo terapeutico al giorno 28, definito da una riduzione superiore o uguale al 50% del punteggio PVAS (prurito valutato dal proprietario) o del punteggio CADESI-04 (lesioni cutanee valutate dall’investigatore). I risultati hanno dimostrato una superiorità statisticamente significativa dell’ilunocitinib sul placebo in tutti i tempi di valutazione. Al giorno 28, l’83% dei cani del gruppo ilunocitinib raggiungeva il criterio di successo sul PVAS contro il 31% nel gruppo placebo (p < 0,001) (Forster 2025b). La proporzione di cani che raggiungevano la remissione clinica del prurito (PVAS < 2) era significativamente più elevata nel gruppo ilunocitinib già dal giorno 7 (p < 0,05), e la remissione delle lesioni cutanee (CADESI-04 < 10) già dal giorno 14 (p < 0,05). Nessun cane del gruppo placebo aveva raggiunto la soglia CADESI-04 < 10 al giorno 28. La proporzione cumulativa di cani usciti dallo studio per inefficacia percepita era significativamente più elevata nel gruppo placebo. Il trattamento di 112 giorni è stato ben tollerato.
6.2 Studio comparativo ilunocitinib vs oclacitinib
6.2.1 Risultati comparativi
La sperimentazione comparativa pubblicata da Forster, Boegel, Despa et al. in Veterinary Dermatology (2025) ha valutato l’efficacia e la sicurezza dell’ilunocitinib in confronto diretto con l’oclacitinib in cani affetti da DAC. La sperimentazione era randomizzata, in cieco, condotta in 25 centri in quattro paesi europei. Trecentotrentotto cani sono stati randomizzati per ricevere o l’oclacitinib (0,4-0,6 mg/kg due volte al giorno per 14 giorni, poi una volta al giorno) o l’ilunocitinib (0,6-0,8 mg/kg una volta al giorno), per una durata massima di 112 giorni (Forster 2025c). La riduzione del prurito (PVAS) e dei punteggi CADESI-04 era comparabile tra i due gruppi durante i primi 14 giorni di trattamento (giorno 0-giorno 14), periodo corrispondente alla fase biquotidiana dell’oclacitinib. Al contrario, tra il giorno 14 e il giorno 28, i punteggi PVAS aumentavano nel gruppo oclacitinib (fenomeno di rimbalzo durante il passaggio alla dose di mantenimento) mentre continuavano a diminuire nel gruppo ilunocitinib. Dal giorno 28 al giorno 112, i punteggi PVAS e CADESI-04 medi erano significativamente più bassi nel gruppo ilunocitinib (p ≤ 0,003 e p ≤ 0,023, rispettivamente). Un numero significativamente più elevato di cani trattati con ilunocitinib raggiungeva la remissione clinica del prurito (PVAS < 2) dal giorno 28 al giorno 112. La valutazione soggettiva globale della risposta terapeutica da parte degli investigatori era significativamente migliore per l’ilunocitinib dal giorno 28 al giorno 112 (p ≤ 0,002). I profili di tollerabilità erano comparabili tra i due gruppi (Forster 2025c).
6.3 Studi sulla dermatite allergica (non atopica)
6.3.1 Sperimentazione USA placebo-controllata
La sperimentazione randomizzata, in doppio cieco, controllata con placebo, pubblicata da Forster, Trout, Despa et al. in Veterinary Dermatology (2025) ha valutato l’ilunocitinib in 306 cani con prurito grave e diagnosi presuntiva di dermatite allergica, reclutati in 15 cliniche veterinarie negli Stati Uniti (Forster 2025a). I cani sono stati randomizzati per ricevere l’ilunocitinib (n = 206; 0,6-0,8 mg/kg) o il placebo (n = 100) una volta al giorno per 28 giorni, con un follow-up di sicurezza di 112 giorni. Più del 90% dei cani in ciascun gruppo aveva una diagnosi presuntiva di DAC, con diagnosi concomitanti tra cui dermatite da contatto (23,3%), DAPP (15,5%) e ipersensibilità alimentare (24,3%). Il criterio principale era il tasso di successo terapeutico al giorno 7, definito da una riduzione ≥ 50% del PVAS per almeno 5 dei primi 7 giorni. Al giorno 7, il 25,4% dei cani trattati con ilunocitinib raggiungeva questo criterio contro il 7,7% sotto placebo (p = 0,006). Dal giorno 3, la proporzione di cani con una riduzione ≥ 50% del PVAS era significativamente più elevata nel gruppo ilunocitinib (p < 0,01). Al giorno 28, il 51,8% dei cani trattati raggiungeva la remissione clinica (PVAS < 2) contro il 12,7% sotto placebo (p < 0,05). Le manifestazioni di dermatite miglioravano già dal giorno 7. Il trattamento di 112 giorni era ben tollerato (Forster 2025a).
PARTE VII — DATI DI SICUREZZA
7.1 Studio di sicurezza sulla specie bersaglio (6 mesi)
7.1.1 Protocollo
Lo studio di sicurezza pubblicato da Kuntz, Gabor e Toutain in BMC Veterinary Research (2025) costituisce la pietra angolare del dossier di sicurezza dell’ilunocitinib. Il protocollo, condotto conformemente alle raccomandazioni VICH GL43, era una sperimentazione randomizzata, in cieco, a gruppi paralleli, che includeva 40 Beagle sani (20 maschi e 20 femmine), di età compresa tra 11 e 12 mesi, con un peso medio di 9,85-10,46 kg (Kuntz 2025). Gli animali sono stati suddivisi in un gruppo di controllo non trattato e quattro gruppi che ricevevano l’ilunocitinib a dosi quotidiane di 0,8 mg/kg (1X, dose terapeutica massima raccomandata), 1,6 mg/kg (2X), 2,4 mg/kg (3X) e 4,0 mg/kg (5X) per 182 giorni. Tutti gli animali erano nutriti nei 30 minuti precedenti la somministrazione. Le valutazioni di sicurezza comprendevano le osservazioni cliniche generali, gli esami fisici e neurologici completi (ogni due settimane), gli esami oftalmologici, l’ematologia, la biochimica sierica, la coagulazione, l’immunofenotipizzazione dei linfociti periferici, il peso corporeo, il consumo alimentare, i prelievi farmacocinetici e gli esami macroscopici e istopatologici degli organi al termine dello studio.
7.1.2 Risultati
Alla dose terapeutica (1X = 0,8 mg/kg), non è stato segnalato alcun effetto indesiderato clinicamente significativo. Nessun effetto del trattamento è stato osservato sul peso corporeo, sul consumo alimentare, sugli esami fisici e neurologici, sull’analisi delle urine, sull’immunofenotipo dei linfociti periferici (CD5+ T totali, CD4+ Th, CD8+ Tc, CD21+ B, monociti) né sugli esami oftalmologici (Kuntz 2025). Alle dosi superiori, lesioni cutanee interdigitali (foruncolosi, cisti follicolari interdigitali) sono comparse in modo dose-dipendente, più frequenti alle dosi ≥ 3X, con evoluzione verso la risoluzione spontanea o dopo trattamento antimicrobico standard. Una leggera diminuzione dei parametri eritrocitari (emoglobina, ematocrito, conta dei globuli rossi, MCHC, MCH) è stata osservata alle dosi ≥ 3X, con valori che rimanevano nei limiti di riferimento al livello 1X. Una diminuzione degli eosinofili è stata notata nelle femmine alle dosi ≥ 3X (p = 0,0050). Un aumento del fibrinogeno e della proteina C reattiva alle dosi ≥ 3X (p < 0,0001 per il fibrinogeno) è stato interpretato come risposta di fase acuta secondaria alle lesioni cutanee interdigitali. Papillomi cutanei sono stati osservati in 2 cani alla dose 5X, con risoluzione spontanea attesa. Una lieve modifica del peso delle ghiandole surrenali è stata notata senza correlazione istopatologica. Nessun effetto epatico, renale, oculare o neurologico è stato documentato. Nessuna mortalità né alcun effetto indesiderato grave si è verificato durante i 182 giorni di studio, incluso a 5X la dose massima raccomandata, e tutti gli animali trattati hanno completato la durata prevista dello studio (Kuntz 2025).
7.2 Sicurezza nelle sperimentazioni cliniche sul campo
7.2.1 Compilazione dei dati di tollerabilità
I dati di tollerabilità compilati dalle tre sperimentazioni cliniche (Forster 2025a, 2025b, 2025c) riguardano più di 500 cani trattati con ilunocitinib in condizioni reali. Gli effetti indesiderati più frequentemente riportati erano disturbi digestivi e letargia. I dati del dossier di registrazione FDA precisano le incidenze specifiche nelle sperimentazioni sul campo: diarrea nel 12,2% e infezioni del tratto urinario nel 6,3% (FDA 2024). L’incidenza globale degli effetti indesiderati gastrointestinali nello studio sulla dermatite allergica (Forster 2025a) era comparabile tra il gruppo trattato e il gruppo placebo al giorno 28: 47,6% contro 49,0%, dimostrando che l’ilunocitinib non aumenta l’incidenza dei disturbi digestivi rispetto al placebo. Condizioni neoplastiche (benigne e maligne) sono state osservate durante gli studi clinici, motivando la raccomandazione di sorveglianza nei cani con precedente di neoplasia ricorrente. Lo studio pivot sulla DAC ha riportato un lieve aumento dell’albumina nel gruppo ilunocitinib ai tempi giorno 56, giorno 84 e giorno 112, senza significato clinico determinato (Forster 2025b). Un caso isolato di neutropenia ciclica è stato identificato in un cane trattato, considerato non correlato al trattamento. La conta delle piastrine è rimasta nei limiti di riferimento nell’insieme degli studi (Forster 2025b, Kuntz 2025). Nello studio comparativo con l’oclacitinib, i tassi di eventi indesiderati erano simili tra i due gruppi, confermando un profilo di tollerabilità comparabile (Forster 2025c).
7.3 Dati post-marketing
7.3.1 Farmacovigilanza internazionale
Dal lancio commerciale in Brasile (primo mercato), poi negli Stati Uniti, in Giappone, in Canada e in Europa, più di 800.000 cani sono stati trattati con Zenrelia alla data di settembre 2025, secondo i dati comunicati da Elanco. La farmacovigilanza post-AIC ha condotto all’identificazione di segnali riguardanti la suscettibilità alle infezioni (epatite adenovirale, pancreatite) e un rischio di inadeguatezza della risposta immunitaria vaccinale, integrati nelle avvertenze del RCP. Nel settembre 2025, l’analisi PCR retrospettiva dei tessuti epatici dei due cani soppressi nello studio di risposta vaccinale iniziale ha rivelato la presenza di CAV-1 (adenovirus canino di tipo 1, agente dell’epatite infettiva canina da infezione naturale), suggerendo che un’epizoozia naturale, e non una malattia vaccinale indotta, era all’origine del deterioramento clinico di questi animali (Fent 2025a). La FDA ha concluso che la totalità delle prove supportava il ritiro del rischio di malattia vaccinale fatale indotta dai vaccini a virus vivo modificato dall’etichettatura.
PARTE VIII — CONTROINDICAZIONI E PRECAUZIONI D’USO
8.1 Controindicazioni assolute
8.1.1 Situazioni di esclusione
L’ilunocitinib non deve essere utilizzato nei cani di meno di 12 mesi, nei cani con un’infezione grave, né nei cani affetti da neoplasia maligna accertata, demodicosi o stato di immunosoppressione (iperadrenocorticismo, ad esempio), situazioni in cui la molecola non è stata valutata. L’assenza di dati sui cani riproduttori, sulle femmine gravide o in allattamento costituisce una controindicazione relativa. L’accesso al trattamento è quindi riservato ai cani adulti, in buona salute generale, con vaccinazioni aggiornate.
8.2 Avvertenza vaccinazione
8.2.1 Studi di risposta vaccinale
L’effetto della somministrazione di ilunocitinib sulla vaccinazione contro il parvovirus canino (CPV), il virus del cimurro canino (CDV), l’adenovirus canino-2 (CAV-2), il parainfluenza canino (CPiV) e il vaccino inattivato contro la rabbia (RV) è stato studiato in due protocolli distinti. Lo studio di prima vaccinazione (Fent 2025a) è stato condotto in Beagle di 10 mesi, sieronegativi, privi di vaccinazioni pregresse, che ricevevano 2,4 mg/kg (3X la dose massima raccomandata) per 89 giorni. Nel corso di questo studio, un’epizoozia di coccidiosi (Cystoisospora canis) e un caso confermato di epatite infettiva canina (CAV-1) si sono verificati, rendendo difficile l’interpretazione dei risultati. Due cani trattati sono stati soppressi a causa del deterioramento del loro stato generale. Sulla base della valutazione dei titoli anticorpali sierologici, una risposta immunitaria adeguata ai vaccini vivi attenuati canini comuni (CAV-2, CDV e CPV) è stata osservata dopo la prima vaccinazione al giorno 28. La risposta alla prima vaccinazione con CPiV (vaccino non essenziale) negli animali trattati era di 4 su 6 al di sopra della soglia contro 6 su 8 al di sopra della soglia per gli animali di controllo. Una risposta ritardata o ridotta al RV è stata osservata (Fent 2025a).
Lo studio di richiamo vaccinale (Fent 2025b), pubblicato in BMC Veterinary Research, ha valutato la risposta sierologica al richiamo vaccinale in cani di 10 mesi precedentemente vaccinati secondo le raccomandazioni standard, che ricevevano l’ilunocitinib a 1X o 3X la dose raccomandata (0,6-0,8 o 1,8-2,4 mg/kg, rispettivamente) per 56 giorni. I risultati hanno dimostrato che il trattamento con ilunocitinib alle dosi 1X e 3X non attenuava significativamente la risposta sierologica ai richiami vaccinali CAV-2, CPV, CDV o rabbia rispetto agli animali di controllo non trattati (Fent 2025b). Tutti i cani trattati presentavano titoli anticorpali a un livello superiore o uguale alla soglia protettiva per la rabbia, il CAV-2 e il CPV ai giorni 43 e 56 post-vaccinazione. Il RCP attuale mantiene la raccomandazione di interrompere Zenrelia almeno 28 giorni a 3 mesi prima di qualsiasi vaccinazione e di non riprendere il trattamento prima di almeno 28 giorni dopo la vaccinazione. I cani devono avere le vaccinazioni aggiornate prima dell’inizio del trattamento.
La conclusione della FDA è che la dose terapeutica (0,6-0,8 mg/kg) non presenta un rischio documentato di malattia vaccinale fatale indotta, dopo la revisione del label nel settembre 2025.
8.3 Rischi infettivi e sorveglianza
8.3.1 Suscettibilità infettiva e protocollo di follow-up
L’immunomodulazione indotta dall’inibizione delle chinasi JAK determina un aumento teorico della suscettibilità alle infezioni opportunistiche. Le infezioni documentate negli studi clinici della dermatite atopica e nella farmacovigilanza post-AIC comprendono le infezioni batteriche cutanee (piodermatiti), le infezioni delle vie respiratorie, le infezioni urinarie, la riattivazione di Demodex canis e le infezioni parassitarie intestinali (coccidiosi). L’adenovirosi canina (epatite e pancreatite) è stata identificata come segnale di farmacovigilanza. Un protocollo di sorveglianza clinica è raccomandato, includendo un esame fisico regolare, un esame emocromocitometrico di controllo (ricerca di anomalie dei parametri eritrocitari: emoglobina, ematocrito, conta delle piastrine e dei globuli rossi) e una vigilanza aumentata nei confronti delle infezioni cutanee, respiratorie e digestive (Kuntz 2025).
8.4 Rischio neoplastico
8.4.1 Bilancio beneficio/rischio
Condizioni neoplastiche benigne e maligne sono state osservate nel corso degli studi clinici dell’ilunocitinib, senza che un nesso causale sia stato formalmente stabilito (Forster 2025b). Per analogia con i dati accumulati in medicina umana sulle JAKi (tofacitinib, baricitinib, upadacitinib), una sorveglianza dell’emergenza di neoplasie durante l’utilizzo prolungato è raccomandata, in particolare nei cani con precedente di neoplasia ricorrente. Il bilancio beneficio/rischio deve essere valutato individualmente per ciascun paziente.
8.5 Popolazioni a rischio particolare
8.5.1 Popolazioni non valutate
I cani anziani, le razze con una suscettibilità infettiva particolare (razze brachicefale, razze con predisposizione alla demodicosi) e i cani sottoposti a trattamento immunosoppressore concomitante costituiscono popolazioni a rischio aumentato che richiedono una sorveglianza rafforzata. L’assenza di dati nei cuccioli di meno di 12 mesi, nelle femmine gravide o in allattamento e nei cani riproduttori impone un’estrapolazione prudente. L’associazione con altri immunosoppressori (glucocorticoidi, ciclosporina) non è stata valutata nell’ambito del programma di sviluppo clinico (Kuntz 2025).
PARTE IX — INTERAZIONI FARMACOLOGICHE
9.1 Interazioni farmacodinamiche
L’associazione dell’ilunocitinib con altri agenti immunosoppressori (glucocorticoidi sistemici, ciclosporina, azatioprina, micofenolato mofetile) è suscettibile di potenziare l’immunosoppressione e di aumentare il rischio infettivo (EMA 2025). Questa associazione non è raccomandata senza un’accurata valutazione del bilancio beneficio/rischio caso per caso. I dati delle sperimentazioni cliniche sono stati raccolti in condizioni in cui i trattamenti antiinfettivi (antibiotici, antifungini, antiparassitari) e i topici non steroidei erano autorizzati in concomitanza, e le vaccinazioni erano permesse secondo il protocollo dello studio (Forster 2025a, 2025b, 2025c). L’associazione ilunocitinib e immunoterapia allergenica specifica (ASIT, desensibilizzazione) costituisce una prospettiva clinica supportata dai dati disponibili: Fennis et al. (2022) hanno dimostrato in una sperimentazione prospettica che includeva 48 cani atopici che la somministrazione concomitante di oclacitinib e ASIT non ostacolava la modulazione linfocitaria indotta dall’immunoterapia, con tassi di risposta clinica comparabili a quelli dei cani che ricevevano solo l’ASIT. Per estrapolazione farmacodinamica (meccanismo JAK condiviso), il mantenimento dell’ilunocitinib durante le fasi di induzione della desensibilizzazione appare compatibile con l’efficacia dell’ASIT, poiché la desensibilizzazione agisce tramite l’induzione di tolleranza da parte dei linfociti T regolatori e delle IgG bloccanti — meccanismi immunologici distinti dalla via JAK-STAT (Fennis 2022).
9.2 Interazioni farmacocinetiche
9.2.1 Substrato della P-glicoproteina
L’ilunocitinib è un potenziale substrato dei trasportatori P-gp (ABCB1) a livello intestinale, per analogia con il baricitinib e il tofacitinib (Spinelli 2021). I farmaci che inibiscono la P-gp (ketoconazolo, itraconazolo, ciclosporina, verapamil) potrebbero teoricamente aumentare la biodisponibilità dell’ilunocitinib riducendo l’efflusso intestinale, mentre gli induttori della P-gp (rifampicina, fenobarbital) potrebbero diminuirla (Payne 2015). La loro co-somministrazione con l’ilunocitinib potrebbe aumentare l’esposizione sistemica di quest’ultimo per competizione sul trasportatore di efflusso ABCB1.
9.2.2 Interazioni con i citocromi P450 canini
L’influenza dei citocromi P450 epatici sul metabolismo dell’ilunocitinib non è stata interamente caratterizzata in vivo nel cane, sebbene i dati di metabolismo suggeriscano un contributo significativo della via biliare all’eliminazione (Boerngen 2026). Il CYP2D15 canino, omologo del CYP2D6 umano, metabolizza numerosi farmaci psicotropi e cardiovascolari. La clomipramina (CLOMICALM cp 5-20-80 mg ND, Elanco), triciclico frequentemente prescritto nel trattamento dei disturbi ansiosi del cane atopico (ansia da separazione, dermatite da leccamento), è un inibitore documentato del CYP2D15 canino (Aidasani 2008). La somministrazione concomitante di ilunocitinib e clomipramina potrebbe teoricamente modificare il profilo metabolico dell’uno o dell’altro composto se il CYP2D15 contribuisce significativamente alla loro biotrasformazione. È opportuna la prudenza nella somministrazione concomitante di farmaci substrati o inibitori dei trasportatori di efflusso o dei CYP epatici (EMA 2025).
PARTE X — DATI IMMUNOLOGICI APPROFONDITI
10.1 Impatto sulle sottopopolazioni linfocitarie
L’immunofenotipizzazione dei linfociti periferici realizzata nello studio di sicurezza di 6 mesi (Kuntz 2025) ha dimostrato l’assenza di effetto significativo dell’ilunocitinib sulle sottopopolazioni linfocitarie CD5+ T totali, CD4+ T ausiliari, CD8+ T citotossici, CD21+ B e monociti alla dose terapeutica (0,8 mg/kg). Questa preservazione dell’immunofenotipo circolante alla dose clinica contrasta con i dati umani del tofacitinib, per il quale una riduzione dose-dipendente dei linfociti NK (natural killer) e dei linfociti T CD8+ è stata documentata in reumatologia umana (Strober 2013). L’assenza di perturbazione delle popolazioni linfocitarie alla dose terapeutica costituisce un argomento di tollerabilità immunologica significativo, suggerendo che il mantenimento dell’immunità adattativa è compatibile con l’efficacia antipruriginosa e antinfiammatoria della molecola. Tuttavia, la sorveglianza ematologica regolare rimane raccomandata durante l’utilizzo prolungato, poiché i dati di sicurezza a lungo termine (oltre 6 mesi) non sono ancora disponibili in studi controllati.
10.2 Impatto sull’eritropoiesi
Una diminuzione lieve e dose-dipendente dei parametri eritrocitari (emoglobina, ematocrito, conta dei globuli rossi, MCHC, MCH) è stata documentata alle dosi ≥ 3X nello studio di sicurezza (Kuntz 2025). Questo fenomeno è attribuito all’inibizione della segnalazione JAK2/EPO (eritropoietina), via critica dell’eritropoiesi midollare. Il legame dell’EPO al suo recettore omodimerico attiva la coppia JAK2/JAK2, inducendo la fosforilazione di STAT5 e la trascrizione dei geni di sopravvivenza e proliferazione dei progenitori eritroidi. L’inibizione di JAK2 da parte dell’ilunocitinib determina un’attenuazione dose-dipendente di questa cascata, con conseguenze cliniche che rimangono infraliminali alla dose terapeutica (valori nei limiti di riferimento), ma che possono diventare significative in caso di sovradosaggio prolungato. Questa osservazione è coerente con i dati delle JAKi umane: il baricitinib induce una diminuzione moderata dell’emoglobina nel 2-5% dei pazienti umani trattati per artrite reumatoide, e il tofacitinib è stato associato a casi di anemia che richiedevano una riduzione del dosaggio (Strober 2013). La sorveglianza dell’emocromo, in particolare dell’ematocrito e dell’emoglobina, è raccomandata durante l’utilizzo a lungo termine dell’ilunocitinib, con una progressione posologica prudente nei cani anemici o con salute midollare fragile.
10.3 Effetto sulla via Th2 e sull’asse IL-4/IL-13: Implicazioni terapeutiche oltre il prurito
L’inibizione della segnalazione IL-4/IL-13 mediante il blocco delle coppie JAK1/JAK3 e JAK1/JAK2/TYK2 costituisce uno dei meccanismi farmacodinamici centrali dell’ilunocitinib, con implicazioni terapeutiche potenzialmente più ampie del solo controllo del prurito. L’IL-4, legandosi al suo recettore di tipo I (IL-4Rα/γc, JAK1/JAK3) o di tipo II (IL-4Rα/IL-13Rα1, JAK1/TYK2), attiva la fosforilazione di STAT6, fattore di trascrizione chiave della polarizzazione Th2. STAT6 fosforilato induce la trascrizione dei geni che codificano per la catena ε delle immunoglobuline (commutazione isotipica verso IgE), i recettori alle chemochine CCR4 e CCR8, e i mediatori proinfiammatori Th2 (IL-5, IL-13) (Olivry 2010). L’inibizione di questa via da parte dell’ilunocitinib potrebbe teoricamente ridurre la produzione di IgE totali e specifiche, contribuire al ripristino della barriera cutanea (l’IL-13 altera l’espressione delle proteine di giunzione dei cheratinociti) ed esercitare un effetto antinfiammatorio che va oltre il quadro del controllo sintomatico del prurito e dei pruriti. Queste ipotesi meccanicistiche costituiscono assi di ricerca futuri, poiché i dati clinici attuali non consentono di documentare una riduzione delle IgE sieriche sotto ilunocitinib negli studi pubblicati. Lo studio comparativo con l’oclacitinib (Forster 2025c) ha messo in evidenza una diminuzione più marcata e più sostenuta delle lesioni cutanee (CADESI-04) sotto ilunocitinib dal giorno 28 al giorno 112, suggerendo un effetto antinfiammatorio cutaneo che va oltre il semplice controllo antipruriginoso e possibilmente legato all’inibizione complementare di TYK2 (via IL-12/IL-23-Th1/Th17).
Prospettive di ricerca
L’arrivo dell’ilunocitinib nell’arsenale terapeutico della dermatologia veterinaria apre diversi assi di indagine. I dati di sicurezza a lungo termine (oltre 12 mesi) in condizioni cliniche reali restano necessari, in particolare per caratterizzare il rischio neoplastico e infettivo cumulativo. In medicina umana, lo studio ORAL Surveillance ha messo in evidenza un rischio aumentato di eventi cardiovascolari maggiori e di neoplasie sotto tofacitinib rispetto agli anti-TNF nei pazienti reumatologici di oltre 50 anni, portando la FDA a emettere un avvertimento in riquadro per tutte le JAKi umane. L’estrapolazione di questi dati alla medicina veterinaria rimane speculativa, poiché la fisiopatologia cardiovascolare canina e l’aspettativa di vita dei pazienti sono fondamentalmente diverse, ma la vigilanza oncologica e infettiva si impone durante i trattamenti prolungati.
L’impatto dell’ilunocitinib sul microbioma cutaneo dei cani atopici, sul ripristino della barriera epidermica e sui biomarcatori sierici (IgE totali e specifiche, citochine circolanti) merita una valutazione prospettica. Gli studi trascrittomica condotti su biopsie cutanee di cani atopici trattati con oclacitinib hanno dimostrato una normalizzazione parziale dell’espressione delle proteine di giunzione intercellulare e dei peptidi antimicrobici (Marsella 2021), suggerendo che l’inibizione JAK potrebbe esercitare un effetto di ripristino della barriera al di là del solo controllo sintomatico. Studi simili con l’ilunocitinib, sfruttando il suo profilo di inibizione complementare (TYK2), permetterebbero di documentare un eventuale vantaggio terapeutico sulla biologia della barriera cutanea.
L’associazione ilunocitinib e immunoterapia allergenica specifica (ASIT) potrebbe costituire una strategia combinata che abbina il controllo sintomatico rapido alla modifica a lungo termine della risposta immunitaria allergica. L’ASIT, la cui efficacia è documentata nel 50-75% dei cani atopici, secondo gli studi e i protocolli, dopo 6-12 mesi di protocollo (Olivry 2015), agisce mediante l’induzione di linfociti T regolatori produttori di IL-10 e TGF-β e mediante la deviazione isotipica delle IgE verso le IgG4 bloccanti. Il mantenimento delle popolazioni linfocitarie T regolatrici sotto ilunocitinib, suggerito dall’assenza di perturbazione dell’immunofenotipo CD4+ nello studio di Kuntz (2025), è un argomento a favore della compatibilità di questa associazione. Sperimentazioni combinate sono in attesa per documentare questa ipotesi.
I dati comparativi con il lokivetmab e gli inibitori di JAK di seconda generazione in corso di sviluppo veterinario permetteranno di posizionare l’ilunocitinib nell’algoritmo terapeutico. La valutazione di bioterapie anti-IL-4Rα canine (analoghe al dupilumab umano) costituisce un asse di ricerca esplorativo. La caratterizzazione dei geni di suscettibilità alla DAC, attesa da risultati da due decenni, potrebbe a lungo termine permettere l’identificazione di biomarcatori predittivi della risposta terapeutica alle JAKi. Lo studio della farmacocinetica di popolazione, che integra le covariabili di razza, età, peso e funzione epatica, costituisce un complemento indispensabile ai dati attuali per ottimizzare gli schemi posologici individualizzati.
L’ilunocitinib si inscrive pertanto come un significativo progresso terapeutico nella gestione della dermatite atopica canina e delle dermatiti allergiche associate, apportando un profilo di tollerabilità favorevole alla dose terapeutica, un’efficacia documentata da sperimentazioni controllate ad alto livello di evidenza, e uno schema posologico semplificato a una singola assunzione quotidiana. L’accesso a dati di farmacovigilanza internazionali su un numero crescente di cani trattati — più di 800.000 alla data di settembre 2025, con un deployment commerciale in Europa, in America del Nord, in Brasile e in Giappone — permetterà di precisare le manifestazioni cliniche rare e le interazioni farmacologiche in condizioni reali di utilizzo. Lo stato delle conoscenze nel 2025-2026 posiziona questa molecola come uno strumento di prima linea per il dermatologo veterinario e il medico veterinario generalista che si confronta con le dermatiti allergiche canine, la cui integrazione in una strategia terapeutica multimodale — che associa il controllo allergenico ambientale, il ripristino della barriera cutanea mediante topici emollienti, la gestione delle sovrainfezioni batteriche e fungine, e se del caso l’immunoterapia allergenica specifica — rimane la chiave di una gestione ottimale e duratura della DAC. Il posizionamento di Zenrelia rispetto alle molecole esistenti (oclacitinib, lokivetmab, ciclosporina) e alle molecole in sviluppo (atinvicitinib, inibitori selettivi di seconda generazione) si preciserà con il susseguirsi delle pubblicazioni comparative e dei riscontri dell’esperienza clinica su larga scala.
Riferimenti
Aidasani D, Zaya MJ, Muppal JG, Locuson CW. In vitro drug-drug interaction screening of canine cytochrome P450 enzymes with clomipramine and related tricyclics. Drug Metab Dispos. 2008;36:1512-1518.
Boerngen K, Patel Y, Pittorino M, Toutain CE. Pharmacokinetics of ilunocitinib, a new Janus kinase inhibitor, in dogs. J Vet Pharmacol Ther. 2026;49(1):7–16.
Bonelli M, Kerschbaumer A, Kastrati K, Ghoreschi K, Gadina M, Heinz LX, et al. Selectivity, efficacy and safety of JAKinibs: new evidence for a still evolving story. Ann Rheum Dis. 2024;83:139-160.
Chaudhary SK, Singh SK, Kumari P, Kanwal S, Soman SP, Choudhury S, et al. Alterations in circulating concentrations of IL-17, IL-31 and total IgE in dogs with atopic dermatitis. Vet Dermatol. 2019;30:383-e114.
Choy EH. Clinical significance of Janus kinase inhibitor selectivity. Rheumatology. 2019;58:953-962.
Clark JD, Flanagan ME, Telliez JB. Discovery and development of Janus kinase (JAK) inhibitors for inflammatory diseases. J Med Chem. 2014;57:5023-5038.
Cosgrove SB, Wren JA, Cleaver DM, Walsh KF, Follis SI, King VI, et al. Long-term compassionate use of oclacitinib in dogs with atopic and allergic skin disease: safety, efficacy and quality of life. Vet Dermatol. 2015;26:171-179.
Datsi A, Steinhoff M, Ahmad F, Alam M, Buddenkotte J. Interleukin-31: the “itchy” cytokine in inflammation and therapy. Allergy. 2021;76:2982-2997.
Di Salvo E, Ventura-Spagnolo E, Casciaro M, Navarra M, Gangemi S. IL-33/IL-31 axis: a potential inflammatory pathway. Mediators Inflamm. 2018;2018:3858032.
Drechsler Y, Dong C, Clark DE, Kaur G. Canine atopic dermatitis: prevalence, impact, and management strategies. Vet Med (Auckl). 2024;15:15-29.
EMA. European Public Assessment Report (EPAR) Zenrelia™ (ilunocitinib). European Medicines Agency; 2025.
Favrot C, Fischer N, Olivry T, Zwickl L, Audergon S, Rostaher A. Atopic dermatitis in West Highland White Terriers — Part I: Natural history of atopic dermatitis in the first three years of life. Vet Dermatol. 2020;31:106-110.
FDA. New Animal Drug Application NADA 141-585 Zenrelia™ (ilunocitinib tablets). US Food and Drug Administration; 2024.
Fennis M, Vroom M, Broeckx BJG, Vandenabeele S, De Cock H. Concurrent administration of oclacitinib and allergen-specific immunotherapy in dogs with atopic dermatitis. Vet Dermatol. 2022;33:344-e85.
Fent GM, Despa S, Gabor L, Earll M, McCandless EE, O’Kelley S, et al. Response to primary canine core vaccination in 10-month-old seronegative dogs treated with three times the recommended therapeutic dose of ilunocitinib tablets (Zenrelia™). BMC Vet Res. 2025a;21:461.
Fent GM, Jacela J, Plazola-Ortiz R, Olps J, McCandless EE, Toutain CE, et al. Immunologic response to first booster vaccination in dogs treated with Zenrelia™ (ilunocitinib tablets) at up to three times the recommended therapeutic dose compared to untreated controls. BMC Vet Res. 2025b;21:481.
Forster S, Trout CM, Despa S, Boegel A, Berger D, King S. Efficacy and field safety of ilunocitinib for the control of allergic dermatitis in client-owned dogs: a multicenter, double-masked, randomised, placebo-controlled clinical trial. Vet Dermatol. 2025a;0:1-11.
Forster S, Trout CM, Despa S, Boegel A, Berger D, King S. Efficacy and field safety of ilunocitinib for the control of atopic dermatitis in client-owned dogs: a multicentre, double-masked, randomised, placebo-controlled clinical trial. Vet Dermatol. 2025b;0:1-13.
Forster S, Boegel A, Despa S, Trout C, King S. Comparative efficacy and safety of ilunocitinib and oclacitinib for the control of pruritus and associated skin lesions in dogs with atopic dermatitis. Vet Dermatol. 2025c;36:165-176.
Fukuyama T, Ganchingco JR, Bäumer W. Demonstration of rebound phenomenon following abrupt withdrawal of the JAK1 inhibitor oclacitinib. Eur J Pharmacol. 2017;794:20-26.
Gonzales AJ, Humphrey WR, Messamore JE, Fleck TJ, Fici GJ, Shelly JA, et al. Interleukin-31: its role in canine pruritus and naturally occurring canine atopic dermatitis. Vet Dermatol. 2013;24:48-53.
Gonzales AJ, Bowman JW, Fici GJ, Zhang M, Mann DW, Mitton-Fry M. Oclacitinib (APOQUEL) is a novel Janus kinase inhibitor with activity against cytokines involved in allergy. J Vet Pharmacol Ther. 2014;37:317-324.
Hensel P, Santoro D, Favrot C, Hill P, Griffin C. Canine atopic dermatitis: detailed guidelines for diagnosis and allergen identification. BMC Vet Res. 2015;11:196.
Hillier A, Griffin CE. The ACVD task force on canine atopic dermatitis (I): incidence and prevalence. Vet Immunol Immunopathol. 2001;81:147-151.
Huang JT, Doering KA, Fang X. Mechanism of action underlying the efficacy of JAK inhibitors in skin diseases. J Drugs Dermatol. 2022;21:234-241.
Kuntz EA, Gabor L, Toutain CE. Safety of ilunocitinib tablets (Zenrelia™) after once daily oral administration in dogs. BMC Vet Res. 2025;21:144.
Marsella R. Advances in our understanding of canine atopic dermatitis. Vet Dermatol. 2021;32:547-e151.
Michels GM, Ramsey DS, Walsh KF, Martinon OM, Mahabir SP, Hoevers JD, et al. A blinded, randomized, placebo-controlled, dose determination trial of lokivetmab (ZTS-00103289), a caninized, anti-canine IL-31 monoclonal antibody in client owned dogs with atopic dermatitis. Vet Dermatol. 2016;27:478-e129.
Nemmer JM, Stander S. New developments in the pathophysiology of pruritus. Dermatol Ther (Heidelb). 2021;11:1795-1815.
Olivry T, Bizikova P. A systematic review of the evidence of reduced allergenicity and clinical benefit of food hydrolysates in dogs with cutaneous adverse food reactions. Vet Dermatol. 2010;21:32-41.
Olivry T, Saridomichelakis M, Nuttall T, Bensignor E, Griffin CE, Hill PB, et al. Validation of the canine atopic dermatitis extent and severity index (CADESI)-4, a simplified severity scale for assessing skin lesions of atopic dermatitis in dogs. Vet Dermatol. 2014;25:77-85.
Olivry T, DeBoer DJ, Favrot C, Jackson HA, Mueller RS, Nuttall T, et al. Treatment of canine atopic dermatitis: 2015 updated guidelines from the International Committee on Allergic Diseases of Animals (ICADA). BMC Vet Res. 2015;11:210.
Olivry T, Lokianskiene V, Blanco A, et al. A randomised controlled trial testing the rebound-preventing benefit of four days of prednisolone during the induction of oclacitinib therapy in dogs with atopic dermatitis. Vet Dermatol. 2023;34:99-106.
O’Shea JJ, Schwartz DM, Villarino AV, Gadina M, McInnes IB, Laurence A. The JAK-STAT pathway: impact on human disease and therapeutic intervention. Annu Rev Med. 2015;66:311-328.
Payne JT, Danielson JR, Bennett BS, Wheeler J, Krebber R. Interaction of transporter proteins with P-glycoprotein inhibitors and substrates in vitro. Drug Metab Dispos. 2015;43:1199-1207.
Pucheu-Haston CM, Bizikova P, Marsella R, Santoro D, Nuttall T, Eisenschenk MN. Review: Genetics, epigenetics and allergy of canine atopic dermatitis. Vet Dermatol. 2015;26:84-e26.
Santoro D, Marsella R, Pucheu-Haston CM, Eisenschenk MN, Nuttall T, Bizikova P. Review: Pathogenesis of canine atopic dermatitis: skin barrier and host-micro-organism interaction. Vet Dermatol. 2015;26:84-e25.
Spinelli FR, Meylan F, O’Shea JJ, et al. JAK inhibitors: ten years after. Eur J Immunol. 2021;51:1615-1627.
Steffan J, Favrot C, Mueller R. A systematic review and meta-analysis of the efficacy and safety of cyclosporin for the treatment of atopic dermatitis in dogs. Vet Dermatol. 2006;17:3-16.
Strober B, Buonanno M, Clark JD, et al. Effect of tofacitinib, a Janus kinase inhibitor, on haematological parameters during 12 weeks of psoriasis treatment. Br J Dermatol. 2013;169:992-999.
Virtanen A, Palmroth M, Liukkonen S, et al. Differences in JAK isoform selectivity among different types of JAK inhibitors evaluated for rheumatic diseases through in vitro profiling. Arthritis Rheumatol. 2023;75:2054-2061.