Las enfermedades cutáneas inmunomediadas felinas constituyen un conjunto complejo de afecciones raras pero potencialmente graves, capaces de imitar diversas dermatosis infecciosas o alérgicas. Esta segunda parte de una serie sobre dermatosis inmunomediadas examina seis entidades patológicas distintas caracterizadas por mecanismos fisiopatológicos específicos.
La identificación temprana de estas afecciones resulta crucial debido a su evolución potencialmente fatal y a las repercusiones sistémicas que pueden generar. La comprensión profunda de su presentación clínica, sus características histopatológicas y sus modalidades terapéuticas constituye un prerrequisito indispensable para optimizar el manejo de estos pacientes particularmente frágiles.
Síndrome eritema multiforme y necrólisis epidérmica tóxica
Eritema multiforme: mecanismos y manifestaciones
El eritema multiforme representa una reacción inmunitaria aguda que afecta la piel y las mucosas, cuya patogenia implica la activación de linfocitos T citotóxicos dirigidos contra los queratinocitos cargados de antígenos. Esta activación desencadena una cascada inflamatoria caracterizada por la lisis celular epidérmica y la apoptosis queratinocítica. La clasificación distingue dos formas según la extensión del compromiso mucoso y la presencia de signos sistémicos: la forma menor, limitada a las manifestaciones cutáneas, y la forma mayor, acompañada de compromiso mucoso y síntomas generales.
Los desencadenantes identificados en felinos incluyen principalmente medicamentos, aunque se han reportado infecciones virales de las vías respiratorias superiores y ciertas vacunaciones. La asociación con el herpesvirus felino tipo 1 se ha propuesto en dos casos con dermatitis exfoliativa generalizada con erosiones y escamas, acompañada de antecedentes de infecciones respiratorias recurrentes. Esta hipótesis se basa en la detección de ADN viral en biopsias cutáneas, sugiriendo un mecanismo similar al observado en humanos con el virus del herpes simple.
La presentación clínica varía considerablemente, desde lesiones maculopapulares localizadas con formación de dianas características en la parte ventral del cuerpo, hasta manifestaciones más extensas que incluyen escamas generalizadas, alopecia, erosiones y ulceraciones con o sin compromiso mucocutáneo. A diferencia del síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica, el eritema multiforme no causa desprendimiento epidérmico extenso.
Síndrome de Stevens-Johnson y necrólisis epidérmica tóxica
Estas dos entidades constituyen las manifestaciones de un mismo espectro patológico, diferenciadas únicamente por la extensión del desprendimiento epidérmico. El síndrome de Stevens-Johnson afecta menos del 10% de la superficie corporal, la forma intermedia (solapamiento SJS/TEN) afecta del 10 al 30% de la superficie, mientras que la necrólisis epidérmica tóxica implica más del 30% del epitelio.
La patogenia se basa en una reacción de hipersensibilidad mediada por linfocitos T citotóxicos, principalmente desencadenada por la exposición a medicamentos. En felinos, los antibióticos betalactámicos, los insecticidas organofosforados y el d-limoneno presentan una fuerte asociación causal. El algoritmo ALDEN (Algorithm of Drug Causality for Epidermal Necrolysis), recientemente validado en humanos, se ha utilizado con éxito para la evaluación de la causalidad medicamentosa en un caso felino reciente.
Las manifestaciones clínicas comienzan con máculas y placas eritematosas dolorosas e irregulares, evolucionando hacia la formación de ampollas y luego hacia un desprendimiento epidérmico confluente. La afectación de las uniones mucocutáneas, las mucosas orales, rectales y conjuntivales, así como de las almohadillas plantares, constituye una característica frecuente. En casos graves, la necrólisis puede extenderse a los epitelios respiratorio y gastrointestinal, lo que lleva a complicaciones sistémicas importantes que incluyen obstrucción bronquial, diarrea profusa e insuficiencia multiorgánica.
Pododermatitis plasmocítica
Características clínicas distintivas
Afección casi exclusiva de las almohadillas plantares felinas, la pododermatitis plasmocítica se manifiesta por una característica hinchazón esponjosa de múltiples almohadillas, de ahí su nombre de “almohadilla-almohada”. Las almohadillas desarrollan un aspecto blanco, escamoso, plateado con distintivas estrías entrecruzadas. Las almohadillas metacarpianas y metatarsianas centrales son regular y más severamente afectadas, aunque todas las almohadillas pueden verse afectadas.
La evolución puede incluir ulceración, infecciones bacterianas secundarias, dolor y cojera. Las lesiones nodulares o ulceradas presentan una tendencia hemorrágica. Se han documentado manifestaciones extradigitales, en particular en forma de estomatitis plasmocítica concomitante en dos de veintiséis pacientes de un estudio retrospectivo. Tres casos presentaron hinchazón nasal, dos de ellos diagnosticados como “pododermatitis plasmocítica ectópica” basándose en la evaluación histopatológica y la respuesta terapéutica.
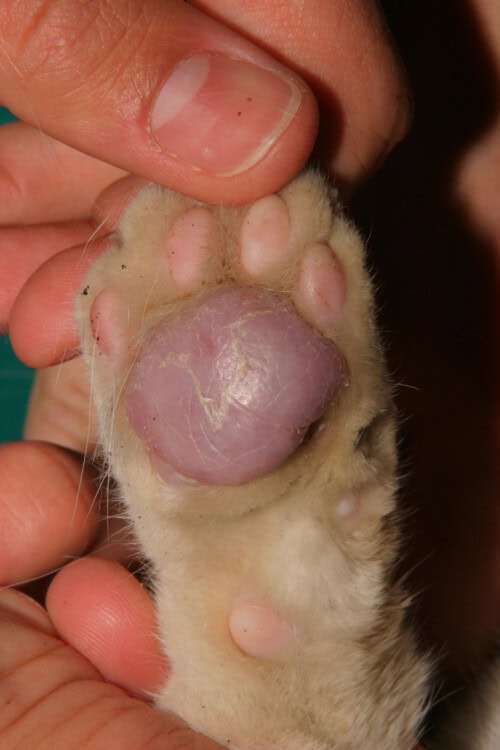
Pododermatitis plasmocítica felina
Patogenia y factores predisponentes
La patogenia sigue parcialmente sin elucidar, pero la hipergammaglobulinemia constante, la plasmocitosis tisular marcada y la respuesta a los tratamientos inmunomoduladores sugieren fuertemente una disfunción del sistema inmunitario. La hipótesis de un patrón reaccional cutáneo a múltiples desencadenantes, incluidas las infecciones, sigue siendo controvertida.
Se ha informado de una alta incidencia de infecciones por el virus de la inmunodeficiencia felina y el virus leucemógeno felino en gatos afectados. Un estudio demostró una inmunohistoquímica positiva para el FeLV en biopsias de almohadillas de un gato seropositivo para ambos retrovirus, lo que sugiere un papel potencial de la estimulación policlonal de los linfocitos B y la alteración de la función de los plasmocitos. También se ha propuesto una etiología alérgica, con algunos casos que presentan recurrencia estacional con lesiones activas durante las estaciones cálidas y regresión espontánea en invierno.
Otitis externa proliferativa y necrotizante
Fisiopatología y presentación clínica
Esta rara afección se caracteriza por placas proliferativas de color marrón oscuro a negro, bien delimitadas, que cubren los pabellones cóncavos y se extienden al conducto auditivo vertical. La patogenia implica la infiltración epidérmica por linfocitos T CD3+ que inducen la apoptosis de los queratinocitos caspase-3 positivos, aunque el origen de esta activación linfocitaria sigue siendo desconocido.
Las placas presentan un aspecto granular que recuerda a granos de arena y una consistencia friable que favorece el sangrado al manipularlas. La acumulación de este material friable y de un exudado espeso y maloliente puede obstruir completamente los conductos auditivos. Las infecciones auriculares secundarias constituyen una complicación frecuente. Se han descrito lesiones extraauriculares que afectan la cara con dermatitis ulcerativa y costrosa grave, edema tisular y alopecia. La afectación palpebral se manifiesta por restos queratínicos oscuros con úlceras multifocales.
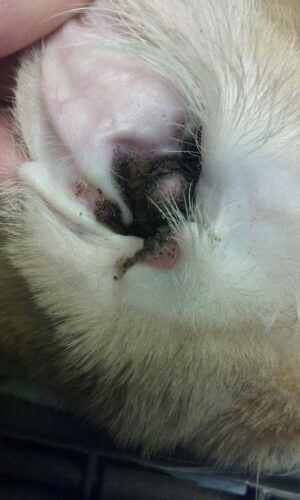
Otitis proliferativa y necrotizante
Modalidades diagnósticas y terapéuticas
El diagnóstico se basa en las características clínicas y el examen histopatológico. La biopsia de las placas eritematosas debe preservar las costras queratínicas adherentes para optimizar la interpretación diagnóstica. La histología revela una acantosis severa de la vaina radicular externa de los folículos pilosos con necrosis unicelular dispersa de los queratinocitos a diferentes niveles epiteliales.
El tratamiento tópico con tacrolimus al 0,1% dos veces al día constituye la terapia inicial de referencia. La resolución puede requerir de tres a doce semanas, sin recurrencia reportada en un seguimiento de dos años después de suspender el tratamiento. La monoterapia con corticosteroides tópicos muestra una eficacia parcial a nula, aunque se ha informado una asociación de corticosteroides tópicos y orales como eficaz en un caso aislado.
El oclacitinib, utilizado fuera de la autorización de comercialización, ha demostrado recientemente una notable eficacia en dos casos tratados respectivamente a 1,5 mg/kg y 0,5 mg/kg por vía oral dos veces al día. La remisión completa se obtuvo en siete a doce semanas. Sin embargo, el índice terapéutico seguro no está establecido en felinos, lo que requiere un seguimiento hematológico estricto dados los niveles significativamente inferiores de JAK2 en las células felinas en comparación con las células caninas.
Alopecia inmunomediada
Pseudopelada
Esta rara afección inmunomediada se caracteriza por un tropismo de los linfocitos T CD8+ citotóxicos hacia el istmo folicular. Se han detectado títulos elevados de autoanticuerpos IgG específicos dirigidos contra las estructuras foliculares inferiores, en particular la tricohialina y la queratina pilar. La destrucción de las células madre del bulbo folicular provoca una alopecia definitiva.
La presentación clínica comienza en la edad adulta con una alopecia cicatricial no inflamatoria y no pruriginosa, evolucionando en unos pocos meses según un patrón bilateral parcialmente simétrico que afecta las extremidades, las patas, el abdomen, el tronco ventrolateral y la cara. La ausencia de tallos pilosos rotos en las zonas afectadas distingue esta afección de la alopecia autoinducida. La onicorrexia y la onicomadesis pueden acompañar la alopecia, lo que indica el compromiso de la matriz ungueal.
Alopecia areata
En un gato doméstico de pelo corto de diez años se describió una dermatosis similar a la alopecia areata, que presentaba una alopecia no inflamatoria en la región ventral y las extremidades, acompañada de onicomadesis. El examen histológico e inmunohistoquímico reveló una foliculite y perifoliculitis murales moderadas a severas a nivel del istmo folicular, compuestas por linfocitos T citotóxicos. Esta localización difiere de la alopecia areata clásica, definida por la destrucción inmunomediada del bulbo folicular en lugar del istmo.
Condritis auricular
Patogenia y manifestaciones
Esta rara afección se caracteriza por la inflamación y destrucción del cartílago auricular, resultado de un proceso inmunomediado que afecta principalmente al colágeno tipo II. Las lesiones auriculares incluyen hinchazón, engrosamiento, deformidad, dolor y eritema intenso. La evolución crónica puede conducir a una coloración violácea y un enrollamiento de los pabellones. La afectación bilateral constituye la presentación habitual.
El examen histopatológico revela inflamación, degeneración, necrosis y pérdida de la tinción basófila de la matriz cartilaginosa, asociadas a edema pericondrial y proliferación fibrocitaria y endotelial capilar. El infiltrado inflamatorio cartilaginoso es predominantemente linfocitario con algunas células gigantes multinucleadas.
El diagnóstico de policondritis recidivante felina requiere la documentación histológica de una condritis en al menos dos sitios anatómicos diferentes y/o la afectación de al menos otros dos órganos. Un caso de gato japonés doméstico de tres años con condritis auricular con modificaciones condrales costales, laríngeas, traqueales y articulares cumplió estos criterios, aunque la poliartritis erosiva sugiere más bien una poliartritis crónica progresiva felina.
La respuesta terapéutica es variable. La prednisolona a dosis inmunosupresoras puede inducir una remisión en tres semanas, mientras que la dapsona a 1 mg/kg al día, con o sin corticosteroides, ha demostrado su eficacia en cuatro casos sin recurrencia después de la interrupción del tratamiento. La pinectomía constituye una opción curativa en algunas situaciones. También se han reportado una mejoría espontánea y una remisión sin tratamiento.
Enfoques diagnósticos y terapéuticos integrados
El establecimiento del diagnóstico de estas dermatosis inmunomediadas se basa en la combinación de las características clínicas, la anamnesis y el examen histopatológico. La citología y las biopsias cutáneas constituyen las herramientas diagnósticas más valiosas para diferenciar estas afecciones de las causas infecciosas, alérgicas o neoplásicas miméticas.
La existencia de un potencial solapamiento histológico entre el eritema multiforme y el espectro SJS/TEN requiere un enfoque diagnóstico integrado. La interpretación microscópica patológica se debe limitar a un diagnóstico genérico de enfermedad epidérmica necrosante EM-TEN, dependiendo la subclasificación ulterior de la anamnesis, los signos clínicos y la extensión de la lesión.
El manejo terapéutico varía según la gravedad y la etiología presunta. La suspensión inmediata de cualquier medicamento sospechoso constituye la prioridad absoluta en los casos de SJS/TEN. Los tratamientos inmunomoduladores, incluyendo ciclosporina, micofenolato de mofetilo y corticosteroides, representan los pilares terapéuticos de la mayoría de estas afecciones. La evolución clínica y el pronóstico difieren considerablemente según la entidad patológica, algunas afecciones presentan una tendencia a la resolución espontánea mientras que otras requieren un tratamiento inmunosupresor prolongado o constituyen verdaderas urgencias dermatológicas.
Banovic F, Gomes P, Trainor K. Feline immune-mediated skin disorders: part 2. J Feline Med Surg. 2025;27:1-15.