A l’occasion du dernier congrès américain de Dermatologie Vétérinaire qui s’est tenu à Orlando en Floride, notre confrère Paul Bloom a eu l’occasion de faire un point complet sur les alopécies non prurigineuses chez le chien, en présentant son approche diagnostique complète.
Juillet 2025
En effet, l’approche systématique des alopécies non prurigineuses chez le chien présente souvent un défi diagnostic pour le vétérinaire praticien. En abordant méthodiquement chaque cas, il convient d’abord de déterminer si l’affection est congénitale ou acquise, puis d’évaluer sa distribution focale ou diffuse. Ces premières observations orientent efficacement vers un panel plus restreint, permettant ainsi d’optimiser la démarche clinique.
Les causes d’alopécie non prurigineuse comprennent notamment les dermatopathies ischémiques, l’adénite sébacée, diverses endocrinopathies et dysplasies folliculaires. Pour chacune de ces entités, une approche diagnostique rigoureuse et des stratégies thérapeutiques adaptées doivent être mises en œuvre, prenant en considération à la fois les éléments cliniques et les attentes des propriétaires.
Approche diagnostique initiale
L’examen d’un chien présentant une alopécie non prurigineuse requiert une démarche structurée et méthodique. Face à un animal présentant une perte de poils sans prurit associé, la première étape consiste à déterminer si l’affection est congénitale ou acquise. Cette distinction fondamentale oriente immédiatement la démarche diagnostique vers des groupes pathologiques spécifiques.
Si l’alopécie est acquise, l’étape suivante est d’établir si sa distribution est focale/multifocale ou symétrique/diffuse. Cette différenciation topographique constitue un carrefour décisionnel majeur dans l’algorithme diagnostique des alopécies canines. En effet, les causes sous-jacentes diffèrent considérablement selon le modèle de distribution observé.
Évaluation de l’alopécie focale à multifocale
Lorsque nous sommes face à une alopécie focale à multifocale, les premières questions à se poser sont :
-
Y a-t-il des papules, pustules ou collerettes épidermiques ?
-
Si oui, et si ces lésions sont folliculaires, il faut considérer :
- Une pyodermite
- La démodécie
- Les dermatophytoses
- Et dans le cas de pustules folliculaires, envisager également le pemphigus
-
-
-
En l’absence de telles lésions, il convient de déterminer si l’alopécie est auto-induite
- Si c’est le cas, penser aux allergies ou aux parasites
- Si non, orienter vers une biopsie pour rechercher des problèmes inflammatoires, structurels, cycliques ou néoplasiques
-
Cette approche méthodique permet de réduire considérablement le champ des diagnostics différentiels et d’éviter certaines explorations inutiles. La présence de lésions primaires comme les papules et pustules suggère généralement un processus infectieux ou inflammatoire, tandis que l’absence de ces lésions oriente davantage vers des processus structurels ou dysfonctionnels affectant le cycle pilaire.
Exclusion des causes préalables
Avant d’envisager une biopsie pour une alopécie focale à multifocale, il est impératif d’exclure systématiquement les causes suivantes qui peuvent être écartée par une bonne anamnèse et/ou des examens complémentaires immédiats:
- Les causes congénitales
- Les causes prurigineuses
- Les causes infectieuses
Cette rigueur dans la démarche diagnostique évite des explorations invasives prématurées et oriente vers des traitements plus spécifiques et efficaces. Les examens complémentaires comme les raclages cutanés, les trichogrammes et les cultures fongiques doivent être réalisés préalablement à toute biopsie pour exclure notamment la démodécie et les dermatophytoses, causes fréquentes d’alopécies focales à multifocales.
Dermatopathies ischémiques
Les dermatopathies ischémiques constituent un groupe important de causes d’alopécie focale à multifocale chez le chien. Elles se caractérisent par des lésions résultant d’une altération de la vascularisation cutanée, compromettant ainsi l’apport sanguin aux follicules pileux et aux autres structures de la peau.
Définition et classification
On distingue deux catégories principales selon leurs présentations histopathologiques :
- La vascularite : caractérisée par la présence de cellules inflammatoires dans la paroi des vaisseaux
- La vasculopathie : marquée par des dommages vasculaires sans inflammation significative
À l’histopathologie, la vasculopathie se traduit par une perte de cellules endothéliales et un épaississement des parois vasculaires, sans infiltration cellulaire inflammatoire significative. Ces lésions représentent essentiellement l’empreinte d’un processus inflammatoire antérieur qui s’est résolu, laissant des séquelles vasculaires. Ce sont des “cicatrices vasculaires” témoignant d’un épisode inflammatoire passé.
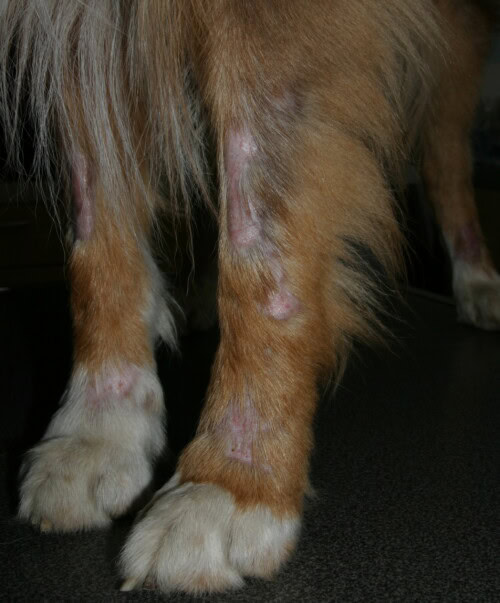
Dermatomyosite
La dermatomyosite est une génodermatose affectant principalement les Colleys et les Shelties. L’âge d’apparition se situe généralement entre six semaines et un an, mais les signes sont habituellement observés avant l’âge de six mois. Il s’agit d’une maladie inflammatoire auto-immune affectant à la fois la peau et les muscles.
Dermatomyosite
Présentation clinique
Les lésions cutanées comprennent :
- Des zones focales à multifocales d’alopécie
- Des squames et des croûtes
- Des érosions et ulcères potentiels
- Une dépigmentation et hyperpigmentation variables
- Possiblement une nécrose ressemblant à un infarctus, notamment sur les oreilles
- Des cicatrices
- Des pétéchies et purpura
La distribution caractéristique inclut le visage, les jonctions muco-cutanées, l’extrémité de la queue et des oreilles, ainsi que les zones de points de pression comme les coudes et les jarrets. On peut également observer une atteinte des régions carpienne et tarsienne, une alopécie tronculaire, et parfois une onychodystrophie.
Les manifestations musculaires, bien que moins fréquentes, peuvent être proportionnelles à la gravité des lésions cutanées. Elles comprennent une atrophie des muscles masticateurs et locomoteurs, et parfois un mégaœsophage. Cette atteinte musculaire survient généralement après le développement des lésions cutanées.
Alopécie induite par la vaccination
Un cas particulier de dermatopathie ischémique est l’alopécie induite par vaccination, principalement associée au vaccin antirabique. Les lésions apparaissent généralement 2 à 12 mois après l’administration du vaccin et touchent plus fréquemment les petites races blanches.
Le mécanisme impliqué est une réaction d’hypersensibilité de type III, où un antigène soluble se lie à des IgG ou IgM, formant des complexes immuns qui se déposent dans les petits vaisseaux. Ces complexes immuns provoquent une inflammation vasculaire locale ou à distance.
Ce phénomène explique pourquoi des lésions peuvent apparaître à distance du site d’injection – typiquement à l’extrémité des oreilles malgré une injection ailleurs sur le corps. La voie d’administration (sous-cutanée ou intramusculaire) n’influence pas l’occurrence de cette réaction.
Les lésions cliniques consistent en des zones focales (parfois multifocales) d’alopécie, des squames, plaques, hyperpigmentation, nodules, érosions, croûtes et atrophie cutanée (cicatrices). À l’histopathologie, outre les changements typiques de vasculite, on observe une panniculite septale et des nodules lymphoïdes focaux avec un matériau bleu pâle dans le tissu sous-cutané, probablement l’adjuvant persistant du vaccin.
Vascularite idiopathique
La vascularite idiopathique peut survenir dans n’importe quelle race et présenter une forme localisée ou généralisée. La distinction entre une forme généralisée associée à un vaccin et une forme idiopathique généralisée repose essentiellement sur l’anamnèse, notamment l’existence d’une vaccination récente.
Les particularités histopathologiques de la forme associée aux vaccins comprennent :
- Une panniculite septale
- Des nodules lymphoïdes focaux
- Un matériau bleu pâle évoquant l’adjuvant persistant dans le tissu sous-cutané
Déclencheurs potentiels
Avant de qualifier une vascularite d’idiopathique, il est essentiel d’éliminer tous les déclencheurs potentiels, notamment :
- Les causes infectieuses (bactéries, démodécie, maladies à tiques, dirofilariose, infections virales)
- D’autres maladies immunitaires comme le lupus érythémateux discoïde
- Les allergies alimentaires
- Les médicaments et vaccins
- Les néoplasies, qui libèrent constamment des antigènes pouvant former des complexes immuns
Tout antigène étranger auquel le chien est exposé peut potentiellement déclencher une formation d’anticorps et, s’il s’agit d’un antigène soluble formant des complexes avec les IgG ou IgM, aboutir à une vascularite par dépôt de complexes immuns dans les petits vaisseaux. Une présence d’éosinophiles à la biopsie peut suggérer une allergie alimentaire comme déclencheur potentiel.
Diagnostic
Le diagnostic des dermatopathies ischémiques repose sur :
- Le signalement
- L’examen physique
- Les modifications histopathologiques caractéristiques
L’histopathologie est généralement indispensable pour établir un diagnostic définitif. Il est important de noter que les lésions focales chez les jeunes chiens peuvent ressembler à d’autres affections comme la démodécie, la pyodermite focale, la dermatophytose ou le lupus discoïde. Dans le cas de la dermatomyosite, les éleveurs attribuent souvent à tort les lésions faciales à des traumatismes causés par les jeux entre chiots de la même portée ou par un chat du foyer.
Approche thérapeutique
Concernant la surveillance des infections urinaires subcliniques chez les chiens sous corticothérapie ou immunosuppresseurs, les recommandations ont évolué. Contrairement aux croyances antérieures, ces chiens peuvent développer une réponse inflammatoire vésicale malgré l’immunosuppression, comme en témoigne la capacité à développer des pyodermites (pus sous-cutané) sous stéroïdes. Environ 10-15% des chiens en bonne santé et jusqu’à 30% des chiens atteints de maladies chroniques peuvent présenter une bactériurie asymptomatique ne nécessitant pas de traitement. La Société internationale des infections des animaux de compagnie a publié des recommandations précises sur la gestion appropriée des infections urinaires.
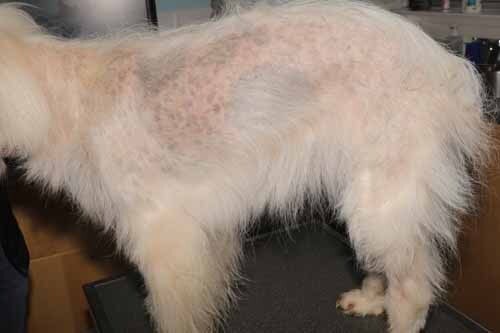
Adénite sébacée
L’adénite sébacée constitue une autre cause majeure d’alopécie non prurigineuse chez le chien, avec des caractéristiques cliniques et histopathologiques distinctes.
Pathogenèse et épidémiologie
L’adénite sébacée est une maladie inflammatoire ciblant spécifiquement les glandes sébacées. Elle présente une base génétique autosomique récessive bien identifiée chez le Caniche standard. Cependant, elle peut toucher de nombreuses autres races sans que son caractère héréditaire n’ait été formellement démontré dans ces cas.
Les races fréquemment affectées comprennent :
- Caniche standard (forme autosomique récessive confirmée)
- Akita
- Samoyède
- Bichon havanais
- Épagneul springer anglais
- Old English Sheepdog
- Berger belge
- Diverses autres races d’épagneuls
La prévalence semble augmenter avec une meilleure reconnaissance de la maladie par les cliniciens. L’adénite sébacée affecte typiquement les chiens jeunes à d’âge moyen.
Certains auteurs distinguent deux formes de la maladie :
- La forme granulomateuse (forme du Caniche standard) observée chez les Caniches standard, Akitas, Samoyèdes et bergers
- La forme des races à poil court vue chez les Vizslas, Weimaraners et Teckels – bien que celle-ci soit considérée par certains comme relevant plutôt du syndrome de granulome/pyogranulome stérile (dermatite granulomateuse périannexielle stérile) et non de l’adénite sébacée proprement dite
Présentation clinique
La forme caractéristique chez le Caniche standard se manifeste par :
- Une écaille blanche adhérente
- Des manchons folliculaires (débris kératiniques adhérant à la tige pilaire, visibles sortant de l’ostium folliculaire)
- Une desquamation dans le follicule pileux qui ne parvient pas à s’éliminer normalement
- Des degrés variables d’hypotrichose pouvant aller jusqu’à l’alopécie
- Un pelage terne
- Chez les chiens qui repoussent des poils, une perte des boucles typiques du Caniche standard
Ces manchons folliculaires ressemblent à de la cire de bougie ayant coulé sur une mèche. Lorsqu’ils sont présents, le diagnostic différentiel doit inclure l’adénite sébacée elle-même, mais aussi la folliculite bactérienne superficielle, la démodécie et la dermatophytose.
Les infections secondaires sont fréquentes en raison de l’obstruction folliculaire, et peuvent induire un prurit par réponse inflammatoire.
Une découverte récente intéressante concerne l’association de l’adénite sébacée avec des anomalies ophtalmiques. Les chiens atteints peuvent développer une maladie oculaire liée à une couche lacrymale plus fine, car les glandes de Meibomius sont en réalité une forme modifiée de glandes sébacées. Les manifestations comprennent :
- Des yeux rouges
- Des écoulements oculaires
- Une sécheresse oculaire
Cette complication surviendrait chez environ 50% des chiens atteints, justifiant potentiellement un test lacrymal de Schirmer et un examen ophtalmologique, même en l’absence de signes cliniques rapportés par le propriétaire.
Adénite sébacée chez un Samoyède
Distribution des lésions
La distribution typique de l’adénite sébacée commence sur la tête et progresse caudalement et distalement. Cette évolution topographique est caractéristique et peut aider à orienter le diagnostic.
Dans la forme des races à poil court (qui pourrait constituer une entité distincte), on observe des zones annulaires multifocales d’alopécie avec des squames impliquant le tronc.
Diagnostic
Le diagnostic de l’adénite sébacée repose sur :
- La présentation clinique caractéristique
- L’exclusion d’autres causes d’alopécie
- La confirmation histopathologique
Les modifications histopathologiques précoces dans la forme granulomateuse incluent une réaction granulomateuse à pyogranulomateuse nodulaire dans la région ischémique du follicule pileux, avec une localisation unilatérale (les glandes sébacées étant unilatérales), une hyperkératose folliculaire et superficielle (cliniquement visible sous forme de squames). Au stade terminal de la maladie, l’inflammation se résout, laissant place à une fibrose périfolliculaire, une atrophie folliculaire et l’absence de glandes sébacées.
Les diagnostics différentiels à considérer lorsque des manchons folliculaires sont observés incluent :
- L’adénite sébacée elle-même
- La folliculite bactérienne superficielle
- La démodécie
- La dermatophytose
Approche thérapeutique
Cas clinique illustratif
Le cas de Baxter, un chien affecté à la fois d’adénite sébacée et d’allergies, illustre bien la complexité de ces situations. Présenté initialement pour ses allergies, l’adénite sébacée n’a pas été traitée spécifiquement car :
- Le propriétaire n’était pas préoccupé par l’apparence du chien
- Le chien ne présentait pas d’odeur
- Il n’avait pas de pyodermite secondaire
Après une désensibilisation pour ses allergies, une amélioration spontanée de l’adénite sébacée a été observée, bien qu’aucune corrélation causale ne puisse être établie avec certitude. Ce cas rappelle que la corrélation temporelle n’équivaut pas nécessairement à une relation de cause à effet, et que l’absence de traitement spécifique peut parfois être une option raisonnable lorsque la maladie n’affecte pas la qualité de vie de l’animal.
Alopécies symétriques/diffuses et endocrinopathies
Lorsque l’alopécie présente une distribution symétrique ou diffuse, l’approche diagnostique diffère significativement de celle des alopécies focales/multifocales.
Évaluation initiale
Face à une alopécie symétrique ou diffuse, il est essentiel d’évaluer :
- La présence de signes constitutionnels
- L’existence de modifications hématologiques
Les signes constitutionnels à rechercher incluent :
- Léthargie
- Recherche de chaleur
- Polyurie/polydipsie
- Distension abdominale
- Hépatomégalie à la palpation
- Bradycardie
Les modifications hématologiques pertinentes comprennent :
- Anémie non régénérative légère
- Hypercholestérolémie
- Élévation des phosphatases alcalines
Si des signes constitutionnels sont présents, les endocrinopathies doivent être activement recherchées, notamment :
- L’hypothyroïdie
- L’hyperadrénocorticisme
- L’hyperœstrogénisme (parfois associé à une tumeur des cellules de Sertoli)
En l’absence de signes systémiques, une biopsie cutanée peut être envisagée, bien que son utilité diagnostique puisse être limitée dans certains cas d’alopécies symétriques/diffuses.
Hypothyroïdie
L’hypothyroïdie est souvent sur-diagnostiquée chez le chien. De nombreux praticiens retirent plus de chiens de la supplémentation thyroïdienne qu’ils n’en mettent sous traitement.
Présentation clinique
L’hypothyroïdie résulte le plus souvent d’une destruction immunitaire de la glande thyroïde. Elle affecte principalement les chiens de races moyennes à grandes d’âge moyen. Les signes dermatologiques de l’hypothyroïdie incluent :
- Alopécie
- Hyperpigmentation
- Zone triangulaire d’alopécie caudale au planum nasal (également observée chez les chiens stérilisés)
- “Frisottis” chez certaines races comme les Golden retrievers et les Setters irlandais
- Séborrhée sèche ou grasse
- Mauvaise repousse des poils (plainte plus fréquente que l’alopécie spontanée)
- Pyodermites bactériennes récurrentes
- Pelage sec et terne
Pièges diagnostiques
Plusieurs écueils sont à éviter dans le diagnostic de l’hypothyroïdie :
- Ne pas tester pour l’hypothyroïdie si le chien est prurigineux (le prurit peut causer une hyperpigmentation post-inflammatoire et une alopécie auto-induite)
- Interpréter avec prudence les essais thérapeutiques avec supplémentation thyroïdienne :
- Contrôler les taux sanguins après un mois pour confirmer qu’ils sont dans la plage thérapeutique (partie supérieure de l’intervalle de référence voire légèrement au-dessus)
- Évaluer cliniquement le chien après trois mois pour déterminer si la thérapie a eu un impact positif
- Arrêter le traitement si aucune amélioration clinique n’est constatée
Tests diagnostiques
Les tests thyroïdiens utiles incluent :
- La T4 totale (TT4)
- La T4 libre par dialyse à l’équilibre (fT4ed)
- L’hormone thyréostimulante canine (cTSH)
- Les auto-anticorps anti-thyroglobuline (TgAA)
- Les auto-anticorps anti-T4 (T4ab)
- Les auto-anticorps anti-T3 (T3ab)
Le profil thyroïdien complet devrait inclure TT4, cTSH, TgAA, T4ab, T3ab. La fT4ed peut être ajoutée en présence d’anticorps anti-T4, de maladie non thyroïdienne ou si le chien a reçu des médicaments affectant la fonction thyroïdienne.
Important : les chiens ne doivent pas avoir reçu de corticoïdes topiques ou oraux pendant au moins 30 jours, ou de stéroïdes retard pendant 3 mois avant le test. Les sulfamides doivent également être évités pendant au moins 30 jours.
Influence des maladies non thyroïdiennes
Les maladies non thyroïdiennes peuvent affecter les taux de T4 libre et totale, compliquant le diagnostic. Il est préférable de ne pas tester la fonction thyroïdienne chez un chien malade, à moins d’un coma myxœdémateux ou d’une autre urgence thyroïdienne.
Plus la maladie est sévère, plus la divergence entre T4 totale et T4 libre peut être importante, bien que cette différence ne soit pas nécessairement statistiquement significative. Plutôt que de s’inquiéter de ce phénomène, il est simplement préférable d’attendre que le chien soit en bonne santé pour évaluer sa fonction thyroïdienne.
Traitement
Pour les chiens diagnostiqués avec une hypothyroïdie, le traitement standard consiste en l’administration de L-thyroxine à 0,02 mg/kg deux fois par jour, en privilégiant les médicaments de marque plutôt que les génériques. Après un mois de traitement, un échantillon sanguin doit être prélevé 4-6 heures après la prise du comprimé pour mesurer la T4 totale. Les niveaux devraient se situer dans la partie supérieure de l’intervalle de référence, voire légèrement au-dessus.
Hyperadrénocorticisme (Syndrome de Cushing)
L’hyperadrénocorticisme est considéré par certains spécialistes comme une endocrinopathie plus fréquemment rencontrée que l’hypothyroïdie, tant dans sa forme iatrogène que spontanée.
Présentation atypique
Contrairement à l’idée reçue, de nombreux chiens atteints d’hyperadrénocorticisme ne présentent pas les signes classiques tels que :
- Polyurie/polydipsie
- Distension abdominale (“pot-belly”)
- Élévation des enzymes hépatiques
Ces chiens “atypiques” peuvent présenter uniquement :
- Des pyodermites récurrentes
- Des pyodermites profondes
- Une démodécie
- Un pelage laineux ou inapproprié
- Une alopécie
- Une calcinose cutanée (parfois comme seul signe clinique)
- Des comédons
Cette présentation clinique partielle est fréquemment observée par les dermatologues, mais souvent méconnue des vétérinaires généralistes qui recherchent le tableau clinique complet de la maladie. Cette forme “dermatologique” de l’hyperadrénocorticisme constitue un défi diagnostic important.
Approche diagnostique
Si un hyperadrénocorticisme est suspecté :
- Procéder à une évaluation standard (NFS, biochimie, analyse d’urine)
- Rechercher des indicateurs subtils comme une faible densité urinaire normale ou un BUN bas normal
- Si l’aspect clinique évoque un hyperadrénocorticisme malgré l’absence d’anomalies biologiques, poursuivre les investigations
Important : tester d’abord l’hyperadrénocorticisme avant l’hypothyroïdie, car les stéroïdes diminuent les valeurs thyroïdiennes (syndrome euthyroïdien).
Tests diagnostiques
Les tests recommandés incluent :
- Test de stimulation à l’ACTH si exposition récente aux stéroïdes
- Test de freinage à faible dose de dexaméthasone en l’absence d’exposition récente aux stéroïdes
- Note : un test normal n’exclut pas définitivement la maladie
L’auteur considère que la sensibilité du test de freinage à faible dose de dexaméthasone est bien supérieure à celle du test de stimulation à l’ACTH. Le rapport cortisol urinaire/créatinine urinaire est considéré comme moins fiable, particulièrement chez les chiens présentant principalement des signes dermatologiques.
Traitement
Le traitement de l’hyperadrénocorticisme est déterminé par la sévérité des signes cliniques. Les options thérapeutiques incluent :
- Le trilostane
- Le mitotane
Le choix entre ces molécules dépend de plusieurs facteurs, notamment le type d’hyperadrénocorticisme (hypophysaire ou surrénalien), les comorbidités et l’expérience du clinicien avec ces médicaments.
Maladies folliculaires dyscycliques
Les maladies folliculaires dyscycliques représentent un groupe d’affections caractérisées par un follicule pileux structurellement normal mais avec une anomalie du cycle folliculaire.
Classification et étiologie
Ces affections reçoivent différentes dénominations selon les races touchées :
- Alopécie X
- Alopécie post-tonte
- Alopécie saisonnière des flancs
Malgré leurs appellations variées, ces conditions partagent une caractéristique commune : les poils ne poussent pas normalement en raison d’une perturbation du cycle pilaire. La base pathophysiologique exacte reste mal comprise.
Avant de poser un diagnostic de maladie folliculaire dyscyclique, il est essentiel d’exclure les endocrinopathies connues (hypothyroïdie, hyperadrénocorticisme, hyperœstrogénisme) qui peuvent présenter des tableaux cliniques similaires.
Évaluation histopathologique
Pour différencier ces conditions, une biopsie cutanée peut être réalisée avec :
- Une incision elliptique incluant la zone affectée et la zone cliniquement normale adjacente
- Une demande spécifique de coupe de bout en bout pour permettre d’observer la progression de la maladie
Toutefois, l’utilité diagnostique de la biopsie est limitée car les anomalies histopathologiques des maladies folliculaires dyscycliques se ressemblent souvent. Les caractéristiques histologiques typiques incluent l’atrophie folliculaire, la “télogénisation” des follicules avec hyperkératinisation trichilemmal excessive (follicules en flamme), hyperkératose orthokératosique, kératose folliculaire et atrophie des glandes sébacées.
Ces modifications, bien que spécifiques, ne permettent pas de distinguer les différentes maladies dyscycliques entre elles, ni de les différencier avec certitude des endocrinopathies.
Alopécie X
L’alopécie X affecte principalement les races à poil long et les caniches. Son étiologie reste mystérieuse, avec plusieurs théories :
- Déséquilibre des hormones sexuelles surrénaliennes
- Métabolisme hormonal anormal au niveau folliculaire
- Problème de récepteurs hormonaux au niveau folliculaire
La dernière théorie est étayée par l’observation que les poils repoussent au site des biopsies, suggérant une inhibition locale plutôt que systémique du cycle pilaire.
Présentation clinique
Les chiens atteints perdent progressivement leurs poils de garde, généralement en commençant par le cou et en progressant vers les épaules, le tronc et les cuisses. Le pelage peut devenir laineux, de couleur crème, et dans certains cas, l’alopécie s’accompagne d’hyperpigmentation.
Diagnostic
Le diagnostic repose sur le signalement, l’anamnèse, l’examen physique et l’exclusion d’autres maladies alopéciques. L’histopathologie peut appuyer le diagnostic mais n’est pas spécifique. Un test de stimulation des hormones sexuelles surrénaliennes peut être réalisé, mais sa valeur diagnostique est discutable.
Traitement
Alopécie saisonnière des flancs
L’alopécie saisonnière des flancs touche principalement les chiens à poil court comme les Boxers, Airedales et Bulldogs.
Caractéristiques cliniques
Cette alopécie non cicatricielle présente plusieurs particularités :
- Apparition souvent à l’automne avec résolution spontanée au printemps (mais parfois l’inverse)
- Peut survenir une seule fois ou récidiver chaque année (parfois avec des zones de plus en plus étendues)
- Peut persister sans résolution complète
- Lésions typiquement aux flancs et parfois au thorax caudolatéral
- Alopécie généralement bilatérale avec lésions annulaires pouvant fusionner en lésions polycycliques
- Hyperpigmentation et aspect lisse et brillant de la peau
- Possibilité de développer des papules et pustules compatibles avec une pyodermite bactérienne secondaire
Théories étiologiques
L’étiologie exacte reste inconnue. Certains évoquent une “carence en mélatonine” puisque de nombreux chiens développent les lésions en automne, lorsque les niveaux de mélatonine devraient normalement augmenter, et que certains répondent à l’administration de mélatonine. Cependant, cette hypothèse ne peut expliquer les cas où les poils sont perdus au printemps et repoussent en automne.
Diagnostic et classification
La classification de l’alopécie saisonnière des flancs reste controversée :
- Certains la considèrent comme une dysplasie folliculaire (anomalie structurelle du follicule pileux)
- D’autres l’interprètent comme un problème de cycle pilaire
- L’examen histopathologique révèle à la fois des follicules pileux anormaux et des anomalies du cycle
Le diagnostic repose sur l’exclusion d’autres alopécies non cicatricielles – l’anamnèse seule peut être diagnostique s’il s’agit d’un problème récurrent. Une biopsie peut appuyer mais non confirmer définitivement le diagnostic.
Traitement
Le traitement repose sur :
- L’évolution naturelle (résolution spontanée fréquente)
- La mélatonine, plus souvent utilisée en prévention juste avant l’apparition des symptômes saisonniers
Étant donné que la maladie entre généralement en rémission spontanée, il peut être difficile de déterminer si la mélatonine a eu un impact réel, surtout lors de la première occurrence.
Alopécie post-tonte
L’alopécie post-tonte affecte principalement les races nordiques.
Hypothèses étiologiques
Deux théories principales expliquent ce phénomène :
- Ces races ont une phase télogène (repos) très longue pour préserver leurs protéines ; si le poil est coupé pendant cette phase, il ne repoussera pas jusqu’au prochain cycle anagène
- La tonte diminuerait le flux sanguin vers la zone (mécanisme de conservation de la chaleur), réduisant ainsi les facteurs de croissance locaux
Diagnostic et traitement
Le diagnostic repose sur l’anamnèse et l’exclusion des endocrinopathies. L’histopathologie révèle généralement des follicules de taille normale mais majoritairement en phase télogène.
Le traitement peut inclure :
- La patience (évolution naturelle)
- Parfois une courte supplémentation thyroïdienne (7-10 jours) pour stimuler la formation anagène
- Un essai de 90 jours avec la mélatonine
Dysplasies folliculaires structurelles
Les dysplasies folliculaires structurelles se distinguent des maladies dyscycliques par la présence d’anomalies non seulement du follicule pileux mais aussi de la tige pilaire.
Critères diagnostiques
Pour diagnostiquer une dysplasie folliculaire structurelle, l’histopathologie doit montrer à la fois :
- Des follicules pileux dysplasiques
- Des tiges pilaires dysplasiques
Une étude de 1998 a révélé que 46% des chiens atteints d’alopécie endocrinienne présentaient des follicules pileux dysplasiques, mais moins de 1% avaient simultanément des tiges pilaires dysplasiques. Cette distinction est cruciale pour différencier les dysplasies structurelles des alopécies endocriniennes.
Dysplasies liées à la couleur
Cette catégorie comprend :
Alopécie de dilution de couleur (ADC)
- Affecte les chiens au pelage bleu ou fauve (résultant de l’effet du gène “dilution” sur les poils noirs ou bruns)
- Touche particulièrement les Dobermans et les Dogues allemands
- Génodermatose autosomique récessive
- Chien né avec un pelage normal puis développement d’hypotrichose/alopécie entre 4 mois et 3 ans
- Atteinte uniquement des zones de couleur diluée
- Pelage terne, squames et comédons
- Pyodermites bactériennes secondaires fréquentes
- Origine probable dans un transfert dysfonctionnel de mélanine des mélanosomes vers la matrice pilaire ou un défaut de stockage de la mélanine
- Résultat : agrégation de mélanine fragilisant la tige pilaire jusqu’à la fracture
Le diagnostic repose sur :
- L’anamnèse et l’examen physique
- L’aspect des poils au trichogramme (agrégation de mélanine, perturbation architecturale)
- L’exclusion d’autres causes d’alopécie (démodécie, dermatophytose, pyodermite, endocrinopathies)
- La confirmation histopathologique
Le traitement vise principalement :
- L’élimination du sujet de la reproduction
- La gestion des pyodermites secondaires et de la séborrhée
- L’utilisation de bains, humectants, acides gras ± antibiotiques
- Éventuellement la mélatonine (6 mg trois fois par jour pendant 90 jours)
Dysplasie folliculaire des poils noirs (DFPN)
- Affecte les chiens à pelage bicolore ou tricolore (Boston Terriers, Bassets hounds, Cockers)
- Transmission autosomique récessive
- Mécanisme similaire à l’ADC (transfert défectueux de mélanine causant son agrégation)
- Anomalies notées généralement au sevrage, débutant par un pelage terne affectant uniquement les poils noirs
- Évolution vers l’alopécie
- Pyodermites secondaires possibles
- Considérée comme une forme localisée d’ADC
- Traitement identique à l’ADC
Dysplasies non liées à la couleur
Ces dysplasies ont été décrites chez plusieurs races dont :
- Les Chiens d’eau portugais
- Les Épagneuls d’eau irlandais
- Les Retrievers à poil bouclé
Entre 6 mois et 6 ans (selon la race), ces chiens développent une hypotrichose symétrique évoluant vers l’alopécie, débutant généralement au niveau du cou et progressant vers les épaules, le tronc, la queue et les cuisses. Les poils tronculaires restants peuvent changer de couleur (éclaircissement).
Un élément physiopathologique intéressant est la présence de récepteurs aux œstrogènes dans les follicules pileux en télogène, importants pour maintenir cette phase. Chez les Épagneuls d’eau irlandais, un changement diététique (évitement du soja contenant des phytoœstrogènes) s’est révélé efficace. La mélatonine et le trilostane, qui bloquent les récepteurs aux œstrogènes, pourraient expliquer leur efficacité dans diverses alopécies canines.
Alopécie en patron
L’alopécie en patron est également une génodermatose tardive. Les chiens naissent avec un pelage normal mais développent cette alopécie entre 6 mois et 1 an.
Il existe quatre formes distinctes de cette alopécie non inflammatoire et non prurigineuse :
-
Forme affectant les Teckels mâles :
- Alopécie progressive lente et hyperpigmentation des pavillons auriculaires
-
Forme principalement observée chez les femelles de plusieurs races (Teckels, Chihuahuas, Whippets, Manchester Terriers, Greyhounds, Lévriers italiens) :
- Identique à la première forme mais avec une distribution différente
- Alopécie progressive caudale aux pavillons auriculaires et les impliquant
- Atteinte du cou ventral, du ventre et des cuisses caudo-médiales
-
Forme affectant les Épagneuls d’eau américains et les Chiens d’eau portugais
- Voir la description des dysplasies non liées à la couleur ci-dessus
-
Forme observée sur les cuisses caudolatérales des Greyhounds
Quelle que soit la forme d’APC, le diagnostic repose sur le signalement, l’anamnèse, l’examen physique, l’exclusion d’autres maladies alopéciques et est confirmé par l’histopathologie montrant une miniaturisation des follicules pileux et des tiges avec des annexes normales. Des améliorations ont été rapportées chez certains chiens traités à la mélatonine.
Approche thérapeutique générale des alopécies non prurigineuses
L’approche thérapeutique varie considérablement en fonction du diagnostic spécifique, mais certains principes communs peuvent être dégagés.
Principes de base
- Identification de la cause sous-jacente : Rechercher le “dû à” est essentiel pour éviter un traitement symptomatique peu efficace
- Considération des attentes du propriétaire : Évaluer l’importance accordée à l’aspect cosmétique versus la gestion des complications secondaires
- Adaptation individuelle : Personnaliser le traitement en fonction de chaque patient et de la capacité du propriétaire à le mettre en œuvre
Traitements communs à plusieurs affections
Surveillance et ajustement
La gestion à long terme des alopécies non prurigineuses nécessite :
- Une évaluation régulière de l’efficacité du traitement
- Des ajustements progressifs et prudents des doses et fréquences
- Une attention particulière aux effets secondaires potentiels
- Une communication constante avec le propriétaire
Diagnostic différentiel et démarche systématique
Pour aborder efficacement les alopécies non prurigineuses chez le chien, une démarche systématique est indispensable.
Algorithme décisionnel
1/ Évaluation initiale :
Déterminer si l’alopécie est congénitale ou acquise
Si acquise, déterminer si elle est focale/multifocale ou symétrique/diffuse
2/ Pour les alopécies focales/multifocales :
Rechercher des lésions primaires (papules, pustules, collerettes épidermiques)
Déterminer si l’alopécie est auto-induite
Exclure les causes infectieuses et parasitaires
3/ Pour les alopécies symétriques/diffuses :
Rechercher des signes constitutionnels
Évaluer les modifications hématologiques
Si présents, orienter vers les endocrinopathies
Si absents, considérer les maladies folliculaires dyscycliques ou structurelles
Indications de la biopsie cutanée
La biopsie cutanée est indiquée dans plusieurs situations :
- Alopécie focale/multifocale après exclusion des causes infectieuses et parasitaires
- Alopécie ne répondant pas aux traitements standards
- Suspicion de dermatopathie ischémique
- Doute entre plusieurs diagnostics différentiels
- Confirmation d’une dysplasie folliculaire structurelle
Pour une biopsie optimale :
- Réaliser une incision elliptique incluant zone affectée et zone normale
- Demander une coupe complète de bout en bout
- Spécifier la recherche de signes spécifiques selon les suspicions cliniques
Diagnostic différentiel des alopécies non prurigineuses focales/multifocales
Les principales causes d’alopécies focales à multifocales non prurigineuses sont :
1/ Dermatopathies ischémiques
Dermatomyosite
Alopécie induite par la vaccination
Vascularite idiopathique
2/ Adénite sébacée
Forme du Caniche standard
Formes spécifiques d’autres races
3/ Néoplasies cutanées
Lymphomes cutanés
Mastocytomes
Autres tumeurs cutanées infiltrantes
4/ Dermatophytose localisée non inflammatoire
Parfois une infection fongique peut se présenter comme une alopécie non prurigineuse
Cicatrices post-traumatiques ou post-inflammatoires
Séquelles d’inflammation ou de traumatisme antérieur
Diagnostic différentiel des alopécies non prurigineuses symétriques/diffuses
Les principales causes d’alopécies symétriques/diffuses non prurigineuses sont :
1/ Endocrinopathies
Hypothyroïdie
Hyperadrénocorticisme
Hyperœstrogénisme
2/ Maladies folliculaires dyscycliques
Alopécie X
Alopécie post-tonte
Alopécie saisonnière des flancs
3/ Dysplasies folliculaires structurelles
Alopécies liées à la couleur (ADC, DFPN)
Alopécies non liées à la couleur
Alopécies des patrons de calvitie
Manifestations atypiques des alopécies non prurigineuses
Certaines présentations atypiques méritent une attention particulière :
1 / Formes mixtes
Association d’alopécies prurigineuses et non prurigineuses
Surinfections secondaires induisant un prurit sur une alopécie initialement non prurigineuse
2/ Hyperadrénocorticisme dermatologique
Forme à manifestations cutanées prédominantes sans signes systémiques classiques
Diagnostic souvent retardé par l’absence des signes typiques (PU/PD, abdomen distendu)
3/ Maladies folliculaires dyscycliques partielles
Affection de certaines zones corporelles uniquement
Peut suggérer à tort une distribution focale
Conclusion
L’approche des alopécies non prurigineuses chez le chien requiert une méthodologie rigoureuse et systématique. La distinction entre les distributions focales/multifocales et symétriques/diffuses constitue la première étape cruciale de l’algorithme diagnostique. Pour chaque type d’alopécie, des causes spécifiques doivent être considérées et exclues méthodiquement.
Les dermatopathies ischémiques, l’adénite sébacée, les endocrinopathies et les dysplasies folliculaires représentent les principales catégories étiologiques de ces affections. Chacune possède ses caractéristiques cliniques, histopathologiques et thérapeutiques propres.
La compréhension des mécanismes sous-jacents à ces alopécies permet d’optimiser la démarche diagnostique et d’adapter le traitement à chaque patient. L’identification du “dû à” – la cause fondamentale – reste l’objectif primordial, bien que cela ne soit pas toujours possible, notamment dans les alopécies dyscycliques comme l’alopécie X.
La communication avec le propriétaire est également essentielle, particulièrement pour les affections où l’impact est essentiellement cosmétique. La personnalisation du traitement doit prendre en compte non seulement le diagnostic spécifique, mais aussi les capacités et les attentes du propriétaire.
Les avancées dans la compréhension des mécanismes pathophysiologiques de ces affections ouvrent la voie à des approches thérapeutiques plus ciblées, bien que de nombreuses questions restent en suspens concernant l’étiologie précise de certaines alopécies non prurigineuses.